Mastectomie
La mastectomie est le terme médical désignant l’ablation chirurgicale d’un ou des deux seins , partiellement ou complètement. Une mastectomie est généralement pratiquée pour traiter le cancer du sein . [1] Dans certains cas, les femmes considérées comme présentant un risque élevé de cancer du sein se font opérer à titre préventif . Alternativement, certaines femmes peuvent choisir de subir une large excision locale , également connue sous le nom de tumorectomie , une opération au cours de laquelle un petit volume de tissu mammaire contenant la Tumeur et une marge environnante de tissu sain sont retirés pour conserver le sein.
| Mastectomie | |
|---|---|
 Personne suite à l’ablation de son sein droit. Personne suite à l’ablation de son sein droit. |
|
| CIM-9-CM | 85,4 |
| Engrener | D008408 |
| MedlinePlus | 002919 |
| [ modifier sur Wikidata ] |
La mastectomie et la tumorectomie sont toutes deux appelées « thérapies locales » pour le cancer du sein, ciblant la zone de la Tumeur, par opposition aux thérapies systémiques, telles que la chimiothérapie , l’hormonothérapie ou l’immunothérapie.
Traditionnellement, dans le cas du cancer du sein, tout le sein était enlevé. Actuellement, la décision de pratiquer la mastectomie est basée sur divers facteurs, notamment la taille des seins, le nombre de lésions, l’agressivité biologique d’un cancer du sein, la disponibilité d’ une radiothérapie adjuvante et la volonté de la patiente d’accepter des taux plus élevés de récidives tumorales après tumorectomie et radiothérapie. Des études de résultats comparant la mastectomie à la tumorectomie avec radiothérapie ont suggéré que les chirurgies de mastectomie radicale de routine n’empêcheront pas toujours les tumeurs secondaires distantes ultérieures résultant de micro-métastases avant la découverte, le diagnostic et l’opération. [ citation nécessaire ]
Utilisations médicales
Cancer du sein
Malgré la capacité accrue d’offrir des techniques de conservation du sein aux patientes atteintes d’un cancer du sein, certains groupes peuvent être mieux servis par les procédures de mastectomie traditionnelles, notamment :
- les femmes qui ont déjà subi une radiothérapie au sein affecté
- les femmes avec 2 zones cancéreuses ou plus dans le même sein qui sont trop éloignées pour être enlevées par 1 incision chirurgicale, tout en gardant l’apparence du sein satisfaisante
- les femmes dont la tumorectomie initiale avec (une ou plusieurs) réexcisions n’a pas complètement éliminé le cancer
- les femmes atteintes de certaines maladies graves du tissu conjonctif comme la sclérodermie, qui les rendent particulièrement sensibles aux effets secondaires de la radiothérapie
- les femmes enceintes qui auraient besoin de radiothérapie pendant leur grossesse (risquant de nuire à l’enfant)
- les femmes avec une Tumeur de plus de 5 cm (2 pouces) qui ne rétrécit pas beaucoup avec la chimiothérapie néoadjuvante
- les femmes atteintes d’un cancer de grande taille par rapport à la taille de leurs seins
- les femmes qui ont été testées positives pour une mutation délétère sur le gène BRCA1 ou BRCA2 et optent pour une mastectomie préventive car elles sont à haut risque de développer un cancer du sein.
Autres utilisations

 Personne transgenre avec une mastectomie à double incision latérale cicatrisée
Personne transgenre avec une mastectomie à double incision latérale cicatrisée
La mastectomie a également des utilisations médicales non cancéreuses, y compris en tant que chirurgie esthétique ou reconstructive , et peut être recherchée par des hommes atteints de Gynécomastie ou par des personnes transmasculines .
Effets secondaires
Outre la douleur post-chirurgicale et le changement évident de la forme du ou des seins, les effets secondaires possibles d’une mastectomie comprennent l’infection de la plaie, l’hématome (accumulation de sang dans la plaie) et le sérome (accumulation de liquide clair dans la blessure). Si les ganglions lymphatiques sont également retirés, des effets secondaires supplémentaires peuvent survenir. [2]
Les types
Actuellement, il existe plusieurs approches chirurgicales de la mastectomie, et le type qu’une personne décide de subir (ou si elle décidera plutôt de subir une tumorectomie) dépend de facteurs tels que la taille, l’emplacement et le comportement de la Tumeur (si l’on est présent), si la chirurgie est prophylactique ou non, et si la personne a l’intention de subir une chirurgie réparatrice. [3]
- Mastectomie simple (ou « mastectomie totale ») : dans cette procédure, tout le tissu mammaire est retiré, mais le contenu axillaire n’est pas perturbé. Parfois, le « ganglion lymphatique sentinelle », c’est-à-dire le premier ganglion lymphatique axillaire que les cellules cancéreuses métastasant on s’attendrait à ce qu’il s’écoule dans – est supprimé. Les personnes qui subissent une mastectomie simple peuvent généralement quitter l’hôpital après un bref séjour. Fréquemment, un tube de drainage est inséré pendant la chirurgie dans leur poitrine et attaché à un petit dispositif d’aspiration pour éliminer le liquide sous-cutané. Ceux-ci sont généralement retirés plusieurs jours après la chirurgie lorsque le drainage diminue à moins de 20 à 30 ml par jour. Les personnes les plus susceptibles de subir la procédure d’une mastectomie simple ou totale sont celles qui ont de grandes zones de carcinome canalaire in situ ou même les personnes qui retirent le sein en raison de la possibilité d’un cancer du sein à l’avenir (mastectomies prophylactiques) . Lorsque cette intervention est réalisée sur un sein cancéreux, elle est parfois également pratiquée sur le sein sain pour y prévenir l’apparition d’un cancer. Le choix de ce “[4] [5] [6] Pour les personnes en bonne santé connues pour être à haut risque de cancer du sein, cette chirurgie est parfois pratiquée bilatéralement (sur les deux seins) comme mesure de prévention du cancer.
- Mastectomie radicale modifiée : L’ensemble du tissu mammaire est retiré ainsi que le contenu axillaire (tissu adipeux et ganglions lymphatiques). Contrairement à une mastectomie radicale, les muscles pectoraux sont épargnés. Ce type de mastectomie est utilisé pour examiner les ganglions lymphatiques, car cela aide à déterminer si les cellules cancéreuses se sont propagées au-delà des seins. [3]
- Mastectomie radicale (ou « mastectomie de Halsted ») : réalisée pour la première fois en 1882, cette procédure consiste à enlever tout le sein, les ganglions lymphatiques axillaires et les muscles pectoraux majeurs et mineurs derrière le sein. Cette procédure est plus défigurante qu’une mastectomie radicale modifiée et n’offre aucun avantage de survie pour la plupart des tumeurs. Cette opération est désormais réservée aux tumeurs impliquant le muscle grand pectoral ou au cancer du sein récidivant impliquant la paroi thoracique. Il n’est recommandé que pour le cancer du sein qui s’est propagé aux muscles de la poitrine. Les mastectomies radicales ont été réservées à ces seuls cas car elles peuvent être défigurantes et les mastectomies radicales modifiées se sont avérées tout aussi efficaces. [3]
- Mastectomie épargnant la peau : dans cette chirurgie, le tissu mammaire est retiré par une incision conservatrice pratiquée autour de l’ aréole (la partie sombre entourant le mamelon). La quantité accrue de peau préservée par rapport aux résections de mastectomie traditionnelles sert à faciliter les procédures de reconstruction mammaire . Les personnes atteintes de cancers cutanés, tels que les cancers inflammatoires, ne sont pas candidates à une mastectomie épargnant la peau.
- Mastectomie épargnant le mamelon/ sous- cutanée : le tissu mammaire est retiré, mais le complexe mamelon-aréole est préservé. Cette procédure était historiquement effectuée uniquement à titre prophylactique ou avec une mastectomie pour la maladie bénigne par crainte d’un développement accru du cancer dans le tissu canalaire aréolaire retenu. Des séries récentes suggèrent qu’il peut s’agir d’une procédure oncologiquement valable pour les tumeurs qui ne sont pas en position sous-aréolaire. [7] [8] [9]
- Mastectomie radicale étendue : Mastectomie radicale avec résection intrapleurale en bloc du ganglion lymphatique mammaire interne par division sternale. [dix]
- Mastectomie prophylactique : Cette intervention est utilisée à titre préventif contre le cancer du sein. La chirurgie vise à enlever tout le tissu mammaire qui pourrait potentiellement se transformer en cancer du sein. La chirurgie est généralement envisagée lorsque la personne a BRCA1 ou BRCA2mutations dans leurs gènes. Le tissu situé juste sous la peau jusqu’à la paroi thoracique et autour des bords du sein doit être retiré des deux seins au cours de cette procédure. Parce que le cancer du sein se développe dans le tissu glandulaire, les conduits de lait et les lobules de lait doivent également être retirés. Parce que la région est si vaste, de la clavicule à la marge inférieure des côtes et du milieu de la poitrine autour du côté et sous le bras, il est très difficile d’enlever tout le tissu. Cette mutation génétique est un facteur de risque élevé de développement du cancer du sein, d’antécédents familiaux ou d’hyperplasie lobulaire atypique (lorsque des cellules irrégulières tapissent les lobes de lait). Ce type de procédure réduirait le risque de cancer du sein de 100 %. Cependant, d’autres circonstances peuvent affecter le résultat.[11]
-
![]()
![]()
Exemples de prothèses de mamelon sur mesure
-
Les prothèses mammaires utilisées par certaines femmes après une mastectomie
-
![]()
![]()
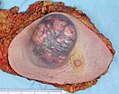
Spécimen de mastectomie contenant un très gros cancer du sein (dans ce cas, un carcinome canalaire invasif)
-
![]()
![]()
Aspect macroscopique typique ( examen grossier ) de la surface coupée d’un spécimen de mastectomie contenant un cancer, dans ce cas, un carcinome canalaire invasif du sein, zone pâle au centre
Avant la chirurgie
Avant l’opération, chacun rencontrera le chirurgien quelques jours avant l’intervention ou même la veille, cependant un délai beaucoup plus long est très bénéfique puisqu’il laisse le temps au patient de peser plus objectivement les options. Bien qu’il y ait une certaine urgence dans le moment de la chirurgie, le patient a besoin de temps après le choc initial d’entendre le verdict du cancer ; sinon, ils pourraient regretter plus tard leur décision. L’étendue et les détails spécifiques concernant la mastectomie seront discutés avec les antécédents médicaux de la personne.
La décision de la personne de retirer tout le sein ou seulement une partie de celui-ci sera d’une extrême importance – et il s’agit généralement bien plus d’un choix personnel que d’une évaluation médicale. Le point de vue médical insiste sur le fait statistique des chances de guérison et de survie beaucoup plus fortes lorsque le sein est complètement retiré, même lorsque la taille du cancer est petite. D’un point de vue personnel, la perspective de ne pas avoir le sein est très douloureuse et difficile à accepter. À ce stade, le soutien de la famille et de bons amis peut faire la différence entre la vie et la mort, car il est plus facile pour les amis de présenter l’avenir après l’opération de manière « factuelle », facilitant ainsi la décision raisonnable . Le dilemme de l’importance vitale sera de peser l’esthétique et la fierté, contre les chances de guérison et de survie, qui sont bien meilleures lorsque le sein est retiré à 100 % complètement. Au cours de ces considérations, très douloureuses d’ailleurs, il faut se rendre compte que la poitrine plate d’une femme sans seins, même sans tétons, n’a pas l’air mal du tout, pas de quoi se sentir gêné, ni honteux ; ça a l’air juste neutre. Puisque la chirurgie est incontournable, pour les personnes ouvertes à voir le problème de cette façon, le choix devient plus facile.[ citation nécessaire ]
Avant la chirurgie, le patient aura le temps de poser des questions concernant la procédure à ce moment-là et après que tout soit traité, un formulaire de consentement est signé. Les informations sur le fait de ne rien manger ou boire au préalable seront également passées en revue. La personne rencontrera également l’anesthésiste ou le professionnel de la santé qui effectuera l’anesthésie le jour de l’opération. [2] [ citation nécessaire ]
Des recherches récentes ont indiqué que les mammographies ne devraient pas être effectuées avec une fréquence plus élevée que la procédure normale chez les personnes subissant une chirurgie mammaire, y compris une augmentation mammaire, une mastopexie et une réduction mammaire. [12]
Pendant la chirurgie
Le jour de l’opération, le patient aura une ligne IV commencée, qui sera utilisée pour donner des médicaments. Puisqu’il s’agit d’une procédure extensive, le patient sera relié à une machine ECG et disposera également d’un brassard de tension artérielle pour surveiller les signes vitaux et le rythme cardiaque tout au long de la chirurgie. L’anesthésie sera administrée, ce qui entraînera l’endormissement de la personne. Le moment de la chirurgie dépend de l’étendue et du type de mastectomie que la patiente subira. [2]
Après l’opération
Une fois la procédure terminée, le patient sera emmené dans une salle de réveil où il sera surveillé jusqu’à ce qu’il se réveille et que ses signes vitaux restent stables. Il est normal que les personnes qui subissent une mastectomie restent à l’hôpital pendant 1 à 2 nuits et qu’elles soient libérées pour rentrer chez elles si elles vont bien. La décision de sortie doit être prise par le médecin en fonction de l’état de santé général de la personne à ce moment-là. La personne est habillée d’un bandage sur le site de la chirurgie qui est bien enroulé autour de la poitrine. Il est courant d’avoir des drains provenant du site d’incision pour aider à éliminer le sang et la lymphe afin d’initier le processus de guérison. Il peut être nécessaire d’apprendre aux patients à vider, à soigner et à mesurer le liquide des drains. La mesure des fluides aidera à identifier les problèmes dont les médecins doivent être conscients. Les patients doivent être informés des effets de la chirurgie, tels que l’activité régulière peut être modifiée. Il est possible que des douleurs, des engourdissements ou des picotements dans la poitrine et le bras persistent longtemps après la chirurgie. Il est recommandé que les patients voient leur chirurgien 7 à 14 jours après la chirurgie, pendant ce temps, le médecin expliquera les résultats, enseigneraLes exercices de Codman (pendule) pour la prévention de l’œdème postopératoire du membre supérieur, suggèrent la physiothérapie pour la rééducation fonctionnelle et parlent d’autres traitements si nécessaire tels que la radiothérapie et la chimiothérapie. Le médecin peut orienter la patiente vers un chirurgien plasticien si elle manifeste un intérêt pour la chirurgie de reconstruction mammaire. [2]
Les tendances
Entre 2005 et 2013, le taux global de mastectomie a augmenté de 36 %, passant de 66 à 90 pour 100 000 femmes adultes. Le taux de mastectomies bilatérales en milieu hospitalier (patients hospitalisés et ambulatoires combinés) a plus que triplé, passant de 9,1 à 29,7 pour 100 000 femmes adultes, tandis que le taux de mastectomies unilatérales est resté relativement stable à environ 60 pour 100 000 femmes. De 2005 à 2013, le taux de mastectomies bilatérales en ambulatoire a plus que quintuplé et le taux d’hospitalisation a presque triplé. Le taux de mastectomies unilatérales a presque doublé en ambulatoire, mais a diminué de 28 % en hospitalisation. En 2013, près de la moitié de toutes les mastectomies étaient pratiquées en ambulatoire. [13]
La fréquence
Les taux de mastectomie varient énormément dans le monde, comme l’a documenté l’« étude intergroupe sur l’ exémestane » de 2004 [14] , une analyse des techniques chirurgicales utilisées dans un essai international de traitement adjuvant chez 4 700 femmes atteintes d’un cancer du sein précoce dans 37 pays. Le taux de mastectomie était le plus élevé en Europe centrale et orientale à 77 %. Les États-Unis avaient le deuxième taux le plus élevé de mastectomie avec 56 %, l’Europe occidentale et septentrionale en moyenne 46 %, l’Europe méridionale 42 % et l’Australie et la Nouvelle-Zélande 34 %.
Histoire
La mastectomie pour cancer du sein a été réalisée au moins dès 548 après JC, lorsqu’elle a été proposée par le médecin de la cour Aëtius d’Amida à Théodora . Elle a refusé l’opération et est décédée quelques mois plus tard. [15] Al-Zahrawi , un médecin arabe du Xe siècle parfois appelé le “père de la chirurgie”, [16] a décrit ce que l’on pense être la première tentative de Plastie mammaire de réduction pour la gestion de la Gynécomastie . [16]
Les femmes membres de la secte Skoptsy dans l ‘ Empire russe pratiquaient également la mastectomie comme rituel aux côtés de la castration pour les hommes, conformément à leur conviction que le désir sexuel était mauvais. [17]
La première photo des résultats de la chirurgie du cancer du sein était sur la couverture du New York Times en 1993 par Winstein. Cette vraie photo de Matuschka avec sa cicatrice a indigné les gens. [18]
Société et culture
Ces dernières années, les concepteurs se sont tournés vers le marché médical et les personnes concernées par l’intervention chirurgicale. De nombreuses robes conçues pour ce marché ont des bonnets rembourrés intégrés ou des poches afin que des inserts de différentes tailles puissent être placés dans l’un ou les deux bonnets du vêtement. Certains créateurs de mode produisent même des maillots de bain pour mastectomie avec un format similaire à l’esprit [19]
Le terme vient du grec μαστός “sein” et ἐκτομή ektomia “couper”.
Voir également
- Chirurgie mammaire conservatrice
- Gestion du cancer du sein
- Reconstruction mammaire
- Fermeture à plat après mastectomie
- Liste des chirurgies par type
- Chirurgie de changement de sexe (femme à homme)
Références
- ^ “Mastectomie | Tumorectomie | Cancer du Sein | MedlinePlus” . Récupéré le 07/11/2018 .
- ^ un bcd “la Chirurgie pour le Cancer du Sein.” Chirurgie du cancer du sein. Np, sd Web. 02 août 2014.
- ^ un bc ” Qu’est -ce que la mastectomie ?” . 16 mai 2013 . Consulté le 13 septembre 2014 .
- ^ Lindsey Tanner (2 septembre 2014). “La double mastectomie n’augmente pas la survie pour la plupart” . PA. Archivé de l’original le 14 septembre 2014 . Consulté le 13 septembre 2014 .
- ^ Lisa A. Newman (2014). “Mastectomie prophylactique controlatérale – est-ce une option raisonnable?”. JAMA . 312 (9): 895–897. doi : 10.1001/jama.2014.11308 . PMID 25182096 .
- ^ Allison W. Kurian avec cinq autres (2014). “Utilisation et mortalité après mastectomie bilatérale par rapport à d’autres traitements chirurgicaux du cancer du sein en Californie, 1998-2011” . JAMA . 312 (9): 902–914. doi : 10.1001/jama.2014.10707 . PMC 5747359 . PMID 25182099 .
- ^ Gerber B, Krause A, Reimer T, et al. (2003). “La mastectomie épargnant la peau avec conservation du complexe mamelon-aréole et reconstruction autologue est une procédure oncologiquement sûre” . Ann. . _ 238 (1) : 120–7. doi : 10.1097/01.SLA.0000077922.38307.cd . PMC 1422651 . PMID 12832974 .
- ^ Mokbel R, Mokbel K (2006). “Est-il sûr de préserver le complexe de l’aréole du mamelon lors d’une mastectomie épargnant la peau pour le cancer du sein?”. Int J Fertil Female’s Med . 51 (5) : 230–2. PMID 17269590 .
- ^ Sacchini V, Pinotti JA, Barros AC, et al. (2006). « Mastectomie épargnant le mamelon pour le cancer du sein et la réduction des risques : problème oncologique ou technique ? ». Confiture. Coll. . _ 203 (5) : 704–714. doi : 10.1016/j.jamcollsurg.2006.07.015 . PMID 17084333 .
- ^ Noguchi, M; Sakuma, H; Matsuba, A ; Kinoshita, H; Miwa, K; Miyazaki, I (1983). « Mastectomie radicale avec résection intrapleurale en bloc du ganglion lymphatique mammaire interne par division sternale ». Le Journal japonais de chirurgie . 13 (1): 6–15. doi : 10.1007/bf02469683 . PMID 6887660 . S2CID 29706323 .
- ^ “Mastectomie préventive pour le cancer du sein.” WebMD. WebMD, sd Web. 04 août 2014.
- ^ American Society of Plastic Surgeons (24 avril 2014), “Five Things Physicians and Patients Should Question” , Choose Wisely : an initiative of the ABIM Foundation , American Society of Plastic Surgeons, archivé de l’original le 19 juillet 2014 , récupéré le 25 juillet 2014
- ^ Steiner, Californie; Weiss, AJ; Barrett, ML ; Fingar, KR ; Davis, PH (2016). “Tendances des mastectomies bilatérales et unilatérales en milieu hospitalier et ambulatoire, 2005-2013” (PDF) . Résumé statistique du HCUP #201 : 1–14 . Récupéré le 7 mars 2016 .
- ^ “Fédération des Sociétés Européennes du Cancer” . Archivé de l’original le 2007-11-28 . Récupéré le 03/12/2007 .
- ^ Olson, James Stuart (2002). Le sein de Bethsabée : femmes, cancer et histoire . Baltimore : Presse de l’Université Johns Hopkins. p. 11 . ISBN 0-8018-6936-6.
- ^ a b Ahmad, Z. ( Hôpital St Thomas ) (2007), “Al-Zahrawi – Le père de la chirurgie”, ANZ Journal of Surgery , 77 (Suppl. 1): A83, doi : 10.1111/j.1445- 2197.2007.04130_8.x , S2CID 57308997
- ^ “De l’hérésie au mal: les auto-castrateurs dans le discours civique de la fin de la Russie tsariste” (PDF) .
- ^ “La beauté hors des dommages” . www.beautyoutofdamage.com . Récupéré le 09/06/2016 .
- ^ “Guide de maillots de bain mastectomie | Maillots de bain britanniques” . www.ukswimwear.com .
Liens externes
- Conseils pour les hommes atteints d’un cancer du sein à l’Institut national du cancer
- Étude sur la mastectomie à la BBC
- Article sur la mastectomie à eMedicine
- Mastectomie – diaporama du New York Times