Maladie cardiovasculaire
Les maladies cardiovasculaires ( MCV ) sont une classe de maladies qui touchent le cœur ou les vaisseaux sanguins . [2] Les MCV comprennent les maladies coronariennes (CAD) telles que l’ Angine de poitrine et l’infarctus du Myocarde (communément appelé crise cardiaque). [2] Les autres maladies cardiovasculaires comprennent les accidents vasculaires cérébraux , l’insuffisance cardiaque , les cardiopathies hypertensives , les cardiopathies rhumatismales , la cardiomyopathie , les rythmes cardiaques anormaux , les cardiopathies congénitales , les valvulopathies ,cardite , anévrismes aortiques , maladie artérielle périphérique , maladie thromboembolique et thrombose veineuse . [2] [3]
| Maladie cardiovasculaire | |
|---|---|
 |
|
| Micrographie d’un cœur atteint de fibrose (jaune) et d’ amylose (marron). Tache de Movat . | |
| Spécialité | Cardiologie |
| Les symptômes | Douleur thoracique , essoufflement |
| Complications | Crise cardiaque |
| Début habituel | Personnes âgées [1] |
| Les types | Maladies coronariennes , accident vasculaire cérébral , insuffisance cardiaque , cardiopathie hypertensive , Cardiopathie rhumatismale , cardiomyopathie [ 2 ] [3] |
| La prévention | Alimentation saine , exercice, éviter la fumée de tabac, consommation limitée d’alcool [2] |
| Traitement | Traiter l’hypertension artérielle , l’hyperlipidémie , le diabète [2] |
| Décès | 17,9 millions / 32 % (2015) [4] |
Les mécanismes sous-jacents varient selon la maladie. [2] On estime que les facteurs de risque alimentaires sont associés à 53 % des décès par MCV. [5] Les maladies coronariennes, les accidents vasculaires cérébraux et les maladies artérielles périphériques impliquent l’ athérosclérose . [2] Cela peut être causé par l’hypertension artérielle , le tabagisme , le Diabète sucré , le manque d’ exercice , l’obésité , l’hypercholestérolémie , une mauvaise alimentation, une consommation excessive d’alcool , [2] et un mauvais sommeil , [6] [7]entre autres. On estime que l’hypertension artérielle représente environ 13 % des décès par MCV, tandis que le tabac représente 9 %, le diabète 6 %, le manque d’exercice 6 % et l’obésité 5 %. [2] Une Cardiopathie rhumatismale peut suivre une angine streptococcique non traitée . [2]
On estime que jusqu’à 90 % des maladies cardiovasculaires peuvent être évitées. [8] [9] La prévention des maladies cardiovasculaires implique l’amélioration des facteurs de risque par : une alimentation saine , l’exercice, l’évitement de la fumée de tabac et la limitation de la consommation d’alcool. [2] Le traitement des facteurs de risque, tels que l’hypertension artérielle, les lipides sanguins et le diabète, est également bénéfique. [2] Traiter les personnes souffrant d’angine streptococcique avec des antibiotiques peut réduire le risque de Cardiopathie rhumatismale. [10] L’utilisation de l’aspirine chez les personnes, qui sont par ailleurs en bonne santé, présente des avantages incertains. [11] [12]
Les maladies cardiovasculaires sont la première cause de mortalité dans le monde sauf en Afrique. [2] Ensemble, les maladies cardiovasculaires ont entraîné 17,9 millions de décès (32,1 %) en 2015, contre 12,3 millions (25,8 %) en 1990. [4] [3] À un âge donné, les décès dus aux maladies cardiovasculaires sont plus fréquents et ont augmenté dans une grande partie du monde en développement , tandis que les taux ont diminué dans la plupart des pays développés depuis les années 1970. [13] [14] Les maladies coronariennes et les accidents vasculaires cérébraux représentent 80 % des décès par CV chez les hommes et 75 % des décès par CV chez les femmes. [2]La plupart des maladies cardiovasculaires touchent les personnes âgées. Aux États-Unis, 11 % des personnes âgées de 20 à 40 ans ont des maladies cardiovasculaires, tandis que 37 % des personnes âgées de 40 à 60 ans, 71 % des personnes âgées de 60 à 80 ans et 85 % des personnes de plus de 80 ans ont des maladies cardiovasculaires. [1] L’âge moyen de décès par maladie coronarienne dans le monde développé est d’environ 80 ans alors qu’il est d’environ 68 ans dans le monde en développement. [13] Le diagnostic de la maladie survient généralement sept à dix ans plus tôt chez les hommes que chez les femmes. [2] : 48
Les types

 Année de vie ajustée sur l’incapacité pour les cardiopathies inflammatoires pour 100 000 habitants en 2004 [15] Pas de données Moins de 70 70–140 140–210 210–280 280–350 350–420 420–490 490–560 560–630 630–700 700–770 Plus de 770
Année de vie ajustée sur l’incapacité pour les cardiopathies inflammatoires pour 100 000 habitants en 2004 [15] Pas de données Moins de 70 70–140 140–210 210–280 280–350 350–420 420–490 490–560 560–630 630–700 700–770 Plus de 770
Il existe de nombreuses maladies cardiovasculaires impliquant les vaisseaux sanguins. Elles sont connues sous le nom de maladies vasculaires . [ citation nécessaire ]
- Maladie coronarienne (également appelée maladie coronarienne et cardiopathie ischémique)
- Maladie artérielle périphérique – maladie des vaisseaux sanguins qui irriguent les bras et les jambes
- Maladie cérébrovasculaire – maladie des vaisseaux sanguins qui irriguent le cerveau (y compris les accidents vasculaires cérébraux )
- Sténose de l’artère rénale
- Anévrisme aortique
Il existe également de nombreuses maladies cardiovasculaires qui impliquent le cœur.
- Cardiomyopathie – maladies du muscle cardiaque
- Cardiopathie hypertensive – maladies du cœur secondaires à l’ hypertension artérielle ou à l’hypertension
- Insuffisance cardiaque – un syndrome clinique causé par l’incapacité du cœur à fournir suffisamment de sang aux tissus pour répondre à leurs besoins métaboliques
- Cardiopathie pulmonaire – une défaillance du côté droit du cœur avec atteinte du système respiratoire
- Dysrythmies cardiaques – anomalies du rythme cardiaque
- Cardiopathie inflammatoire
- Endocardite – inflammation de la couche interne du cœur, l’ endocarde . Les structures les plus fréquemment impliquées sont les valves cardiaques .
- Cardiomégalie inflammatoire
- Myocardite – inflammation du Myocarde , la partie musculaire du cœur, causée le plus souvent par une infection virale et moins souvent par des infections bactériennes, certains médicaments, des toxines et des maladies auto-immunes. Elle se caractérise en partie par une infiltration du cœur par des types de globules blancs lymphocytaires et monocytaires .
- Myocardite à Éosinophiles – inflammation du Myocarde causée par des globules blancs Éosinophiles pathologiquement activés. Ce trouble diffère de la myocardite dans ses causes et ses traitements.
- Cardiopathie valvulaire
- Cardiopathie congénitale – malformations de la structure cardiaque existant à la naissance
- Cardiopathie rhumatismale – dommages aux muscles cardiaques et aux valves dus au rhumatisme articulaire aigu causé par Streptococcus pyogenes , une infection streptococcique du groupe A .
Facteurs de risque
Il existe de nombreux facteurs de risque de maladies cardiaques : âge, sexe, tabagisme, sédentarité, stéatose hépatique non alcoolique , consommation excessive d’alcool , mauvaise alimentation, obésité, prédisposition génétique et antécédents familiaux de maladies cardiovasculaires, hypertension artérielle . , glycémie élevée ( Diabète sucré ), cholestérol sanguin élevé ( hyperlipidémie ), maladie cœliaque non diagnostiquée , facteurs psychosociaux, pauvreté et faible niveau d’instruction, pollution de l’air et mauvais sommeil . [2] [16] [17] [18] [19] [20]Bien que la contribution individuelle de chaque facteur de risque varie entre les différentes communautés ou groupes ethniques, la contribution globale de ces facteurs de risque est très constante. [21] Certains de ces facteurs de risque, tels que l’âge, le sexe ou les antécédents familiaux/la prédisposition génétique, sont immuables ; cependant, de nombreux facteurs de risque cardiovasculaire importants sont modifiables par un changement de style de vie, un changement social, un traitement médicamenteux (par exemple la prévention de l’hypertension, de l’hyperlipidémie et du diabète). [22] Les personnes obèses courent un risque accru d’ athérosclérose des artères coronaires . [23]
La génétique
Les maladies cardiovasculaires chez les parents d’une personne augmentent leur risque d’environ 3 fois [24] et la génétique est un facteur de risque important pour les maladies cardiovasculaires. Les maladies cardiovasculaires génétiques peuvent survenir soit à la suite d’une variante unique (mendélienne) soit d’influences polygéniques. [25] Il existe plus de 40 maladies cardiovasculaires héréditaires qui peuvent être attribuées à une seule variante d’ADN pathogène, bien que ces conditions soient rares. [25] Les maladies cardiovasculaires les plus courantes ne sont pas mendéliennes et seraient dues à des centaines ou des milliers de variantes génétiques (connues sous le nom de polymorphismes nucléotidiques uniques), chacune associée à un petit effet. [26] [27]
Âge
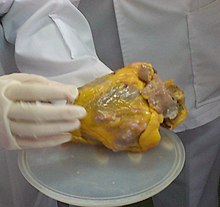
 Cœur calcifié d’une femme âgée atteinte de cardiomégalie
Cœur calcifié d’une femme âgée atteinte de cardiomégalie
L’âge est le facteur de risque le plus important dans le développement de maladies cardiovasculaires ou cardiaques, avec environ un triplement du risque à chaque décennie de la vie. [28] Des stries graisseuses coronaires peuvent commencer à se former à l’adolescence. [29] On estime que 82 % des personnes qui meurent d’une maladie coronarienne ont 65 ans et plus. [30] Simultanément, le risque d’AVC double tous les dix ans après 55 ans. [31]
Plusieurs explications sont proposées pour expliquer pourquoi l’âge augmente le risque de maladies cardiovasculaires/cardiaques. L’un d’eux concerne le taux de cholestérol sérique. [32] Dans la plupart des populations, le taux sérique de cholestérol total augmente avec l’âge. Chez les hommes, cette augmentation se stabilise vers l’âge de 45 à 50 ans. Chez les femmes, l’augmentation se poursuit fortement jusqu’à l’âge de 60 à 65 ans. [32]
Le vieillissement est également associé à des modifications des propriétés mécaniques et structurelles de la paroi vasculaire, ce qui entraîne une perte d’élasticité artérielle et une réduction de la compliance artérielle et peut par la suite conduire à une maladie coronarienne. [33]
Sexe
Les hommes sont plus à risque de maladie cardiaque que les femmes pré-ménopausées. [28] [34] Une fois la ménopause passée , il a été soutenu que le risque d’une femme est similaire à celui d’un homme [34] bien que des données plus récentes de l’OMS et de l’ONU contestent cela. [28] Si une femme souffre de diabète, elle est plus susceptible de développer une maladie cardiaque qu’un homme atteint de diabète. [35]
Les maladies coronariennes sont 2 à 5 fois plus fréquentes chez les hommes d’âge moyen que chez les femmes. [32] Dans une étude réalisée par l’ Organisation mondiale de la santé , le sexe contribue à environ 40 % de la variation des rapports de masculinité de la mortalité par maladie coronarienne. [36] Une autre étude rapporte des résultats similaires concluant que les différences de sexe expliquent près de la moitié du risque associé aux maladies cardiovasculaires [32] L’une des explications proposées pour les différences de sexe dans les maladies cardiovasculaires est la différence hormonale. [32] Chez les femmes, l’œstrogène est l’hormone sexuelle prédominante. Les œstrogènes peuvent avoir des effets protecteurs sur le métabolisme du glucose et le système hémostatique, et peuvent avoir un effet direct sur l’améliorationfonction des cellules endothéliales . [32] La production d’œstrogène diminue après la ménopause, ce qui peut modifier le métabolisme lipidique féminin vers une forme plus athérogène en diminuant le taux de cholestérol HDL tout en augmentant les taux de cholestérol LDL et total. [32]
Chez les hommes et les femmes, il existe des différences de poids corporel, de taille, de répartition de la graisse corporelle, de fréquence cardiaque, de volume d’éjection systolique et de compliance artérielle. [33] Chez les personnes très âgées, la pulsatilité et la raideur des grosses artères liées à l’âge sont plus prononcées chez les femmes que chez les hommes. [33] Cela peut être causé par la taille corporelle plus petite des femmes et les dimensions artérielles qui sont indépendantes de la ménopause. [33]
le tabac
Les cigarettes sont la principale forme de tabac fumé. [2] Les risques pour la santé liés à l’usage du tabac résultent non seulement de la consommation directe de tabac, mais aussi de l’exposition à la fumée secondaire. [2] Environ 10 % des maladies cardiovasculaires sont attribuées au tabagisme ; [2] cependant, les personnes qui ont arrêté de fumer à 30 ans ont un risque de décès presque aussi faible que les personnes qui n’ont jamais fumé. [37]
Inactivité physique
L’activité physique insuffisante (définie comme moins de 5 x 30 minutes d’activité modérée par semaine, ou moins de 3 x 20 minutes d’activité vigoureuse par semaine) est actuellement le quatrième facteur de risque de mortalité dans le monde. [2] En 2008, 31,3 % des adultes de 15 ans et plus (28,2 % d’hommes et 34,4 % de femmes) étaient insuffisamment actifs physiquement. [2] Le risque de cardiopathie ischémique et de Diabète sucré est réduit de près d’un tiers chez les adultes qui participent à 150 minutes d’activité physique modérée chaque semaine (ou l’équivalent). [38] De plus, l’activité physique aide à perdre du poids et améliore le contrôle de la glycémie, la tension artérielle, le profil lipidique et la sensibilité à l’insuline. Ces effets peuvent, au moins en partie, expliquer ses bienfaits cardiovasculaires. [2]
Régime
Des apports alimentaires élevés en graisses saturées, en gras trans et en sel, et une faible consommation de fruits, de légumes et de poisson sont liés au risque cardiovasculaire, bien que la question de savoir si toutes ces associations indiquent des causes est contestée. L’Organisation mondiale de la santé attribue environ 1,7 million de décès dans le monde à une faible consommation de fruits et légumes. [2] La consommation fréquente d’aliments riches en énergie, tels que les aliments transformés riches en graisses et en sucres, favorise l’obésité et peut augmenter le risque cardiovasculaire. [2] La quantité de sel alimentaire consommée peut également être un déterminant important des niveaux de tension artérielle et du risque cardiovasculaire global. [2] Il existe des preuves de qualité modérée indiquant que la réduction de l’apport en graisses saturées pendant au moins deux ans réduit le risque de maladie cardiovasculaire.[39] Un apport élevé en gras trans a des effets néfastes sur les lipides sanguins et les marqueurs inflammatoires circulants, [40] et l’élimination des gras trans de l’alimentation a été largement préconisée. [41] [42] En 2018, l’Organisation mondiale de la santé a estimé que les gras trans étaient la cause de plus d’un demi-million de décès par an. [42] Il existe des preuves qu’une consommation plus élevée de sucre est associée à une pression artérielle plus élevée et à des lipides sanguins défavorables, [43] et la consommation de sucre augmente également le risque de Diabète sucré. [44] Une consommation élevée de viandes transformées est associée à un risque accru de maladies cardiovasculaires, peut-être en partie en raison d’un apport alimentaire accru en sel.[18]
Alcool
La relation entre la consommation d’alcool et les maladies cardiovasculaires est complexe et peut dépendre de la quantité d’alcool consommée. [45] Il existe une relation directe entre des niveaux élevés de consommation d’alcool et les maladies cardiovasculaires. [2] Boire à de faibles niveaux sans épisodes de forte consommation d’alcool peut être associé à un risque réduit de maladie cardiovasculaire, [46] mais il existe des preuves que les associations entre la consommation modérée d’alcool et la protection contre les accidents vasculaires cérébraux ne sont pas causales. [47] Au niveau de la population, les risques pour la santé de la consommation d’alcool dépassent tous les avantages potentiels. [2] [48]
Maladie coeliaque
La maladie cœliaque non traitée peut entraîner le développement de nombreux types de maladies cardiovasculaires, dont la plupart s’améliorent ou disparaissent avec un régime sans gluten et une guérison intestinale. Cependant, les retards dans la reconnaissance et le diagnostic de la Maladie coeliaque peuvent causer des lésions cardiaques irréversibles. [19]
Sommeil
Le fait de ne pas bien dormir , en quantité ou en qualité, est documenté comme augmentant le risque cardiovasculaire chez les adultes et les adolescents. Les recommandations suggèrent que les nourrissons ont généralement besoin de 12 heures ou plus de sommeil par jour, les adolescents d’au moins huit ou neuf heures et les adultes de sept ou huit heures. Environ un tiers des adultes américains dorment moins que les sept heures de sommeil recommandées par nuit, et dans une étude sur des adolescents, seulement 2,2 % des personnes étudiées ont dormi suffisamment, dont beaucoup n’ont pas eu un sommeil de bonne qualité. Des études ont montré que les personnes qui dorment moins de sept heures par nuit ont un risque de maladie cardiovasculaire de 10 à 30 % plus élevé. [6] [49]
Les troubles du sommeil, tels que les troubles respiratoires du sommeil et l’insomnie , sont également associés à un risque cardiométabolique plus élevé. [50] On estime que 50 à 70 millions d’Américains souffrent d’ insomnie , d’apnée du sommeil ou d’autres troubles chroniques du sommeil .
De plus, la recherche sur le sommeil montre des différences de race et de classe. Le sommeil court et le manque de sommeil ont tendance à être plus fréquemment signalés chez les minorités ethniques que chez les Blancs. Les Afro-Américains déclarent vivre de courtes durées de sommeil cinq fois plus souvent que les Blancs, peut-être en raison de facteurs sociaux et environnementaux. Les enfants noirs et les enfants des quartiers défavorisés ont des taux d’apnée du sommeil beaucoup plus élevés que les enfants blancs, [7]
Désavantage socio-économique
Les maladies cardiovasculaires affectent encore plus les pays à revenu faible et intermédiaire que les pays à revenu élevé. [51] Il existe relativement peu d’informations sur les schémas sociaux des maladies cardiovasculaires dans les pays à revenu faible et intermédiaire, [51] mais dans les pays à revenu élevé, un faible revenu et un faible niveau d’instruction sont systématiquement associés à un risque accru de maladie cardiovasculaire. [52] Les politiques qui ont entraîné une augmentation des inégalités socio-économiques ont été associées à de plus grandes différences socio-économiques ultérieures dans les maladies cardiovasculaires [51]impliquant une relation de cause à effet. Les facteurs psychosociaux, les expositions environnementales, les comportements liés à la santé ainsi que l’accès et la qualité des soins de santé contribuent aux différentiels socioéconomiques des maladies cardiovasculaires. [53] La Commission des déterminants sociaux de la santé a recommandé qu’une répartition plus égale du pouvoir, de la richesse, de l’éducation, du logement, des facteurs environnementaux, de la nutrition et des soins de santé soit nécessaire pour remédier aux inégalités dans les maladies cardiovasculaires et les maladies non transmissibles. [54]
La pollution de l’air
La matière particulaire a été étudiée pour ses effets d’exposition à court et à long terme sur les maladies cardiovasculaires . Actuellement, les particules en suspension dans l’air de moins de 2,5 micromètres de diamètre (PM 2,5 ) sont le principal objectif, dans lequel des gradients sont utilisés pour déterminer le risque de MCV. Dans l’ensemble, l’exposition à long terme aux PM a augmenté le taux d’athérosclérose et d’inflammation. En ce qui concerne l’exposition à court terme (2 heures), chaque dose de 25 μg/m 3 de PM 2,5 a entraîné une augmentation de 48 % du risque de mortalité par MCV. [55] De plus, après seulement 5 jours d’exposition, une augmentation de la tension artérielle systolique (2,8 mmHg) et diastolique (2,7 mmHg) s’est produite pour chaque 10,5 μg/m 3 de PM 2,5 . [55]D’autres recherches ont impliqué les PM 2,5 dans un rythme cardiaque irrégulier, une variabilité réduite de la fréquence cardiaque (diminution du tonus vagal) et, plus particulièrement, une insuffisance cardiaque. [55] [56] PM 2,5 est également lié à l’épaississement de l’artère carotide et au risque accru d’infarctus aigu du Myocarde. [55] [56]
Évaluation du risque cardiovasculaire
Une maladie cardiovasculaire existante ou un événement cardiovasculaire antérieur, tel qu’une crise cardiaque ou un accident vasculaire cérébral, est le meilleur prédicteur d’un événement cardiovasculaire futur. [57] L’âge, le sexe, le tabagisme, la tension artérielle, les lipides sanguins et le diabète sont d’importants prédicteurs de futures maladies cardiovasculaires chez les personnes qui ne sont pas connues pour avoir une maladie cardiovasculaire. [58] Ces mesures, et parfois d’autres, peuvent être combinées dans des scores de risque composites pour estimer le risque futur de maladie cardiovasculaire d’un individu. [57] De nombreux scores de risque existent bien que leurs mérites respectifs soient débattus. [59]D’autres tests de diagnostic et biomarqueurs restent en cours d’évaluation, mais ils manquent actuellement de preuves claires pour étayer leur utilisation de routine. Ils comprennent les antécédents familiaux, le score de calcification des artères coronaires, la protéine C-réactive à haute sensibilité (hs-CRP), l’indice de pression cheville-bras , les sous-classes de lipoprotéines et la concentration de particules, la lipoprotéine (a), les apolipoprotéines AI et B, le fibrinogène , le nombre de globules blancs , l’homocystéine , le peptide natriurétique de type pro B N-terminal (NT-proBNP) et les marqueurs de la fonction rénale. [60] [61] Un taux élevé de phosphore sanguin est également lié à un risque accru. [62]
Dépression et stress traumatique
Il est prouvé que les problèmes de santé mentale, en particulier la dépression et le stress traumatique, sont liés aux maladies cardiovasculaires. Alors que les problèmes de santé mentale sont connus pour être associés à des facteurs de risque de maladies cardiovasculaires tels que le tabagisme, une mauvaise alimentation et un mode de vie sédentaire, ces facteurs à eux seuls n’expliquent pas le risque accru de maladies cardiovasculaires observé dans la dépression, le stress et l’anxiété. [63] De plus, le trouble de stress post -traumatique est indépendamment associé à un risque accru de maladie coronarienne incidente, même après ajustement pour la dépression et d’autres covariables. [64]
Exposition professionnelle
On sait peu de choses sur la relation entre le travail et les maladies cardiovasculaires, mais des liens ont été établis entre certaines toxines, la chaleur et le froid extrêmes, l’exposition à la fumée de tabac et les problèmes de santé mentale tels que le stress et la dépression. [65]
Facteurs de risque non chimiques
Un rapport SBU de 2015 examinant les facteurs non chimiques a trouvé une association pour ceux-ci : [66]
- avec un travail mentalement stressant avec un manque de contrôle sur leur situation de travail — avec un déséquilibre effort-récompense [66]
- qui connaissent un faible soutien social au travail; qui subissent des injustices ou qui n’ont pas suffisamment d’opportunités de développement personnel ; ou ceux qui connaissent la précarité de l’emploi [66]
- ceux qui travaillent de nuit; ou avoir de longues semaines de travail [66]
- ceux qui sont exposés au bruit [66]
Plus précisément, le risque d’ accident vasculaire cérébral était également augmenté par l’exposition aux rayonnements ionisants. [66] L’hypertension se développe plus souvent chez ceux qui subissent des tensions professionnelles et qui ont un travail posté. [66] Les différences entre les femmes et les hommes en matière de risque sont faibles, mais les hommes risquent de souffrir et de mourir de crises cardiaques ou d’accidents vasculaires cérébraux deux fois plus souvent que les femmes au cours de leur vie professionnelle. [66]
Facteurs de risque chimiques
Un rapport SBU de 2017 a trouvé des preuves que l’exposition sur le lieu de travail à la poussière de silice , aux gaz d’échappement des moteurs ou aux fumées de soudage est associée aux maladies cardiaques. [67] Des associations existent également pour l’exposition à l’arsenic , aux benzopyrènes , au plomb , à la dynamite , au sulfure de carbone , au monoxyde de carbone , aux fluides de travail des métaux et à l’exposition professionnelle à la fumée de tabac . [67] Travailler avec la production électrolytique d’aluminium ou la production de papier lorsque le procédé de réduction en pâte au sulfate est utilisé est associé à des maladies cardiaques.[67] Une association a également été trouvée entre les maladies cardiaques et l’exposition à des composés qui ne sont plus autorisés dans certains milieux de travail, comme les acides phénoxy contenant du TCDD (dioxine) ou l’amiante . [67]
L’exposition en milieu de travail à la poussière de silice ou à l’amiante est également associée aux cardiopathies pulmonaires . Il existe des preuves que l’exposition professionnelle au plomb, au sulfure de carbone, aux phénoxyacides contenant du TCDD, ainsi que le travail dans un environnement où l’aluminium est produit par électrolyse, sont associés aux accidents vasculaires cérébraux . [67]
Mutations somatiques
Depuis 2017, des preuves suggèrent que certaines mutations associées à la leucémie dans les cellules sanguines peuvent également entraîner un risque accru de maladie cardiovasculaire. Plusieurs projets de recherche à grande échelle portant sur les données génétiques humaines ont trouvé un lien solide entre la présence de ces mutations, une condition connue sous le nom d’ hématopoïèse clonale , et les incidents et la mortalité liés aux maladies cardiovasculaires. [68]
Radiothérapie
Les radiothérapies contre le cancer peuvent augmenter le risque de maladie cardiaque et de décès, comme on l’observe dans le traitement du cancer du sein. [69] La radiation thérapeutique augmente le risque de crise cardiaque ou d’accident vasculaire cérébral ultérieur de 1,5 à 4 fois le taux normal. [70] L’augmentation est dose-dépendante, en fonction de la dose, du volume et de l’emplacement.
Les effets secondaires de la radiothérapie pour les maladies cardiovasculaires ont été appelés maladie cardiaque radio-induite ou maladie vasculaire radio-induite . [71] Les symptômes dépendent de la dose et comprennent la cardiomyopathie , la fibrose myocardique , la cardiopathie valvulaire , la maladie coronarienne , l’ arythmie cardiaque et la maladie artérielle périphérique . La fibrose radio-induite, les dommages aux cellules vasculaires et le stress oxydatif peuvent entraîner ces symptômes et d’autres effets secondaires tardifs. [71]
Physiopathologie

 Micrographie électronique à balayage couleur dépendant de la densité MEB (DDC-SEM) de calcification cardiovasculaire, montrant en orange des particules sphériques de phosphate de calcium (matériau plus dense) et, en vert, la matrice extracellulaire (matériau moins dense) [72]
Micrographie électronique à balayage couleur dépendant de la densité MEB (DDC-SEM) de calcification cardiovasculaire, montrant en orange des particules sphériques de phosphate de calcium (matériau plus dense) et, en vert, la matrice extracellulaire (matériau moins dense) [72]
Des études basées sur la population montrent que l’athérosclérose, le principal précurseur des maladies cardiovasculaires, commence dans l’enfance. L’étude Pathobiological Determinants of Atherosclerosis in Youth (PDAY) a démontré que des lésions intimales apparaissent dans toutes les aortes et plus de la moitié des artères coronaires droites des jeunes âgés de 7 à 9 ans. [73]
L’obésité et le Diabète sucré sont liés aux maladies cardiovasculaires [74] , tout comme les antécédents de maladie rénale chronique et d’ hypercholestérolémie . [75] En fait, les maladies cardiovasculaires sont les complications diabétiques les plus mortelles et les diabétiques sont deux à quatre fois plus susceptibles de mourir de causes cardiovasculaires que les non diabétiques. [76] [77] [78]
Dépistage
Les ECG de dépistage (au repos ou à l’exercice) ne sont pas recommandés chez les personnes asymptomatiques à faible risque. [79] Cela inclut ceux qui sont jeunes sans facteurs de risque. [80] Chez les personnes à risque plus élevé, les preuves du dépistage par ECG ne sont pas concluantes. [81] De plus , l’ échocardiographie , l’imagerie de perfusion myocardique et les tests de stress cardiaque ne sont pas recommandés chez les personnes à faible risque qui ne présentent pas de symptômes. [82] Certains biomarqueurs peuvent s’ajouter aux facteurs de risque cardiovasculaires conventionnels pour prédire le risque de futures maladies cardiovasculaires ; cependant, la valeur de certains biomarqueurs est discutable.[83] [84] L’indice cheville-bras (ABI), la protéine C-réactive à haute sensibilité (hsCRP) et le calcium de l’artère coronaire présentent également des avantages incertains chez les personnes sans symptômes en 2018. [85]
Le NIH recommande des tests lipidiques chez les enfants à partir de l’âge de 2 ans s’il existe des antécédents familiaux de maladie cardiaque ou de problèmes lipidiques. [86] On espère que les tests précoces amélioreront les facteurs liés au mode de vie chez les personnes à risque, comme le régime alimentaire et l’exercice. [87]
Le dépistage et la sélection pour les interventions de prévention primaire se font traditionnellement par le biais du risque absolu en utilisant une variété de scores (par exemple, les scores de risque de Framingham ou Reynolds). [88] Cette stratification a séparé les personnes qui reçoivent les interventions sur le mode de vie (risque généralement faible et intermédiaire) des médicaments (risque plus élevé). Le nombre et la variété des scores de risque disponibles pour utilisation se sont multipliés, mais leur efficacité selon une étude de 2016 n’était pas claire en raison du manque de validation externe ou d’analyse d’impact. [89] Les modèles de stratification des risques manquent souvent de sensibilité pour les groupes de population et ne tiennent pas compte du grand nombre d’événements négatifs parmi les groupes à risque intermédiaire et faible. [88]En conséquence, le dépistage préventif futur semble s’orienter vers l’application de la prévention en fonction des résultats d’essais randomisés de chaque intervention plutôt que vers une évaluation des risques à grande échelle.
La prévention
Jusqu’à 90 % des maladies cardiovasculaires peuvent être évitées si les facteurs de risque établis sont évités. [8] [90] Les mesures actuellement pratiquées pour prévenir les maladies cardiovasculaires comprennent :
- Maintenir une alimentation saine , comme le régime méditerranéen , un régime végétarien , végétalien ou un autre régime à base de plantes . [91] [92] [93] [94]
- Remplacer les graisses saturées par des choix plus sains : les essais cliniques montrent que le remplacement des graisses saturées par de l’huile végétale polyinsaturée réduit les MCV de 30 %. Des études observationnelles prospectives montrent que, dans de nombreuses populations, une faible consommation de graisses saturées associée à une consommation plus élevée de graisses polyinsaturées et monoinsaturées est associée à des taux plus faibles de MCV. [95]
- Diminuer la graisse corporelle en cas de surpoids ou d’obésité. [96] L’effet de la perte de poids est souvent difficile à distinguer du changement alimentaire, et les preuves sur les régimes amaigrissants sont limitées. [97] Dans des études observationnelles portant sur des personnes souffrant d’obésité sévère, la perte de poids consécutive à une chirurgie bariatrique est associée à une réduction de 46 % du risque cardiovasculaire. [98]
- Limiter la consommation d’alcool aux limites quotidiennes recommandées ; [91] Les personnes qui consomment modérément des boissons alcoolisées ont un risque de maladie cardiovasculaire de 25 à 30 % inférieur. [99] [100] Cependant, les personnes qui sont génétiquement prédisposées à consommer moins d’alcool ont des taux inférieurs de maladies cardiovasculaires [101] suggérant que l’alcool lui-même peut ne pas être protecteur. Une consommation excessive d’alcool augmente le risque de maladie cardiovasculaire [102] [100] et la consommation d’alcool est associée à un risque accru d’événement cardiovasculaire dans la journée suivant la consommation. [100]
- Diminuer le cholestérol non HDL . [103] [104] Le traitement aux statines réduit la mortalité cardiovasculaire d’environ 31 %. [105]
- Arrêt du tabac et évitement de la fumée secondaire. [91] Arrêter de fumer réduit le risque d’environ 35 %. [106]
- Au moins 150 minutes (2 heures et 30 minutes) d’exercice modéré par semaine. [107] [108]
- Abaisser la tension artérielle, si elle est élevée. Une réduction de 10 mmHg de la tension artérielle réduit le risque d’environ 20 %. [109] L’abaissement de la pression artérielle semble être efficace même dans des plages de pression artérielle normales. [110] [111] [112]
- Diminuer le stress psychosocial . [113] Cette mesure peut être compliquée par des définitions imprécises de ce qui constitue des interventions psychosociales. [114] L’ ischémie myocardique induite par le stress mental est associée à un risque accru de problèmes cardiaques chez les personnes ayant déjà souffert d’une maladie cardiaque. [115] Un stress émotionnel et physique sévère conduit à une forme de dysfonctionnement cardiaque connue sous le nom de syndrome de Takotsubo chez certaines personnes. [116] Le stress, cependant, joue un rôle relativement mineur dans l’hypertension. [117] Les thérapies de relaxation spécifiques ont des avantages incertains. [118] [119]
- Le manque de sommeil augmente également le risque d’hypertension artérielle. Les adultes ont besoin d’environ 7 à 9 heures de sommeil. L’apnée du sommeil est également un risque majeur car elle provoque l’arrêt de la respiration, ce qui peut exercer un stress sur votre corps, ce qui peut augmenter votre risque de maladie cardiaque. [120] [121]
La plupart des recommandations recommandent de combiner des stratégies préventives. Il existe certaines preuves que les interventions visant à réduire plus d’un facteur de risque cardiovasculaire peuvent avoir des effets bénéfiques sur la pression artérielle, l’indice de masse corporelle et le tour de taille ; cependant, les preuves étaient limitées et les auteurs n’ont pas été en mesure de tirer des conclusions définitives sur les effets sur les événements cardiovasculaires et la mortalité. [122]
Il existe des preuves supplémentaires suggérant que le simple fait de fournir aux personnes un score de risque de maladie cardiovasculaire peut réduire légèrement les facteurs de risque de maladie cardiovasculaire par rapport aux soins habituels. [123] Cependant, il y avait une certaine incertitude quant à savoir si la fourniture de ces scores avait un effet sur les événements de maladies cardiovasculaires. Il n’est pas clair si les soins dentaires chez les personnes atteintes de parodontite affectent ou non leur risque de maladie cardiovasculaire. [124]
Régime
Une alimentation riche en fruits et légumes diminue le risque de maladies cardiovasculaires et de décès . [125]
Une revue de 2021 a révélé que les régimes à base de plantes peuvent réduire le risque de MCV si un régime alimentaire sain à base de plantes est consommé. Les régimes à base de plantes malsains n’offrent pas d’avantages par rapport aux régimes réguliers, y compris la viande. [92] Une méta-analyse et une revue systématique similaires se sont également penchées sur les habitudes alimentaires et ont constaté « que les régimes pauvres en aliments d’origine animale et en aliments végétaux malsains, et riches en aliments végétaux sains sont bénéfiques pour la prévention des maladies cardiovasculaires ». [93] Une méta-analyse d’ études observationnelles de 2018 a conclu que « dans la plupart des pays, un régime végétalien est associé à un profil cardio-métabolique plus favorable qu’un régime omnivore ». [94]
Les preuves suggèrent que le régime méditerranéen peut améliorer les résultats cardiovasculaires. [126] Il existe également des preuves qu’un régime méditerranéen peut être plus efficace qu’un régime faible en gras pour provoquer des changements à long terme des facteurs de risque cardiovasculaires (par exemple, un taux de cholestérol et une pression artérielle inférieurs ). [127]
Il a été démontré que le régime DASH (riche en noix, poisson, fruits et légumes et pauvre en sucreries, viande rouge et matières grasses) réduit la tension artérielle, [128] diminue le cholestérol total et le cholestérol à lipoprotéines de faible densité [129] et améliore le syndrome métabolique ; [130] mais les avantages à long terme ont été remis en question. [131] Un régime riche en fibres est associé à des risques plus faibles de maladies cardiovasculaires. [132]
Dans le monde entier, les directives diététiques recommandent une réduction des graisses saturées [133] et bien que le rôle des graisses alimentaires dans les maladies cardiovasculaires soit complexe et controversé, il existe un consensus de longue date sur le fait que le remplacement des graisses saturées par des graisses insaturées dans l’alimentation est un avis médical judicieux. [134] L’apport total en matières grasses n’a pas été associé au risque cardiovasculaire. [135] [136] Une revue systématique de 2020 a trouvé des preuves de qualité modérée que la réduction de l’apport en graisses saturées pendant au moins 2 ans a entraîné une réduction des événements cardiovasculaires. [137] Une méta-analyse d’études observationnelles de 2015 n’a cependant pas trouvé d’association convaincante entre l’apport en graisses saturées et les maladies cardiovasculaires.[138] La variation de ce qui est utilisé comme substitut des graisses saturées peut expliquer certaines différences dans les résultats. [134] Le bénéfice du remplacement par des graisses polyinsaturées semble le plus important, [139] tandis que le remplacement des graisses saturées par des glucides ne semble pas avoir d’effet bénéfique. [139] Une alimentation riche en acides gras trans est associée à des taux plus élevés de maladies cardiovasculaires, [140]et en 2015, la Food and Drug Administration (FDA) a déterminé qu’il n’y avait «plus de consensus parmi les experts qualifiés sur le fait que les huiles partiellement hydrogénées (PHO), qui sont la principale source alimentaire d’acides gras trans produits industriellement (IP-TFA), sont généralement reconnu comme sûr (GRAS) pour toute utilisation dans l’alimentation humaine». [141] Il existe des preuves contradictoires concernant les suppléments alimentaires d’ acides gras oméga-3 (un type de graisse polysaturée dans les poissons gras) ajoutés à l’alimentation pour améliorer le risque cardiovasculaire. [142] [143]
Les avantages de recommander un régime pauvre en sel chez les personnes ayant une pression artérielle élevée ou normale ne sont pas clairs. [144] Chez les personnes souffrant d’insuffisance cardiaque, après qu’une étude a été laissée de côté, le reste des essais montre une tendance à en bénéficier. [145] [146] Une autre revue du sel alimentaire a conclu qu’il existe des preuves solides qu’un apport élevé en sel alimentaire augmente la pression artérielle et aggrave l’hypertension, et qu’il augmente le nombre d’événements de maladies cardiovasculaires; à la fois en raison de l’augmentation de la pression artérielle et , très probablement, par d’autres mécanismes. [147] [148]Des preuves modérées ont été trouvées qu’un apport élevé en sel augmente la mortalité cardiovasculaire ; et certaines preuves ont été trouvées pour une augmentation de la mortalité globale, des accidents vasculaires cérébraux et de l’hypertrophie ventriculaire gauche . [147]
Jeûne intermittent
Dans l’ensemble, les preuves scientifiques actuelles ne permettent pas de savoir si le jeûne intermittent pourrait prévenir les maladies cardiovasculaires. [149] Le jeûne intermittent peut aider les gens à perdre plus de poids que les habitudes alimentaires régulières, mais n’était pas différent des régimes de restriction énergétique. [149]
Médicament
Les médicaments contre l’hypertension réduisent les maladies cardiovasculaires chez les personnes à risque, [109] quel que soit l’âge, [150] le niveau de base du risque cardiovasculaire, [151] ou la tension artérielle de base. [152] Les régimes médicamenteux couramment utilisés ont une efficacité similaire pour réduire le risque de tous les événements cardiovasculaires majeurs, bien qu’il puisse y avoir des différences entre les médicaments dans leur capacité à prévenir des résultats spécifiques. [153] Des réductions plus importantes de la pression artérielle produisent des réductions plus importantes du risque, [153] et la plupart des personnes souffrant d’hypertension artérielle ont besoin de plus d’un médicament pour obtenir une réduction adéquate de la pression artérielle. [154]L’adhésion aux médicaments est souvent médiocre et bien que la messagerie texte sur téléphone portable ait été essayée pour améliorer l’adhésion, il n’y a pas suffisamment de preuves qu’elle modifie la prévention secondaire des maladies cardiovasculaires. [155]
Les statines sont efficaces pour prévenir d’autres maladies cardiovasculaires chez les personnes ayant des antécédents de maladie cardiovasculaire. [156] Comme le taux d’événements est plus élevé chez les hommes que chez les femmes, la diminution des événements est plus facilement observée chez les hommes que chez les femmes. [156] Chez les personnes à risque, mais sans antécédents de maladie cardiovasculaire (prévention primaire), les statines diminuent le risque de décès et de maladies cardiovasculaires mortelles et non mortelles combinées. [157] L’avantage, cependant, est faible. [158] Une directive américaine recommande les statines chez les personnes présentant un risque de maladie cardiovasculaire de 12 % ou plus au cours des dix prochaines années. [159] Niacine , fibrates et inhibiteurs de la CETP, alors qu’ils peuvent augmenter le cholestérol HDL n’affectent pas le risque de maladie cardiovasculaire chez ceux qui sont déjà sous statines. [160] Les fibrates réduisent le risque d’événements cardiovasculaires et coronariens, mais il n’existe aucune preuve suggérant qu’ils réduisent la mortalité toutes causes confondues. [161]
Les médicaments antidiabétiques peuvent réduire le risque cardiovasculaire chez les personnes atteintes de diabète de type 2, bien que les preuves ne soient pas concluantes. [162] Une méta-analyse de 2009 incluant 27 049 participants et 2 370 événements vasculaires majeurs a montré une réduction de 15 % du risque relatif de maladie cardiovasculaire avec une baisse plus intensive de la glycémie sur une période de suivi moyenne de 4,4 ans, mais un risque accru d’accidents vasculaires majeurs . hypoglycémie . [163]
L’aspirine s’est avérée n’être que modestement bénéfique chez les personnes à faible risque de maladie cardiaque, car le risque d’hémorragie grave est presque égal au bénéfice en ce qui concerne les problèmes cardiovasculaires. [164] Chez les personnes à très faible risque, y compris celles de plus de 70 ans, il n’est pas recommandé. [165] [166] Le groupe de travail des services préventifs des États-Unis recommande de ne pas utiliser l’aspirine à titre préventif chez les femmes de moins de 55 ans et les hommes de moins de 45 ans; cependant, chez les personnes plus âgées, il est recommandé chez certaines personnes. [167]
L’utilisation d’ agents vasoactifs pour les personnes souffrant d’hypertension pulmonaire avec une maladie cardiaque gauche ou des maladies pulmonaires hypoxémiques peut causer des dommages et des dépenses inutiles. [168]
Antibiotiques pour la prévention secondaire des maladies coronariennes
Les antibiotiques peuvent aider les patients atteints de maladie coronarienne à réduire le risque de crises cardiaques et d’accidents vasculaires cérébraux. [169] Cependant, les dernières preuves suggèrent que les antibiotiques pour la prévention secondaire des maladies coronariennes sont nocifs avec une augmentation de la mortalité et de la survenue d’accidents vasculaires cérébraux. [169] Ainsi, l’utilisation d’antibiotiques n’est actuellement pas prise en charge pour prévenir les maladies coronariennes secondaires.
Activité physique
La réadaptation cardiaque basée sur l’exercice à la suite d’une crise cardiaque réduit le risque de décès par maladie cardiovasculaire et entraîne moins d’hospitalisations. [170] Il y a eu peu d’études de haute qualité sur les avantages de l’entraînement physique chez les personnes présentant un risque cardiovasculaire accru mais sans antécédents de maladie cardiovasculaire. [171]
Une revue systématique a estimé que l’inactivité est responsable de 6 % de la charge de morbidité due aux maladies coronariennes dans le monde. [172] Les auteurs ont estimé que 121 000 décès dus aux maladies coronariennes auraient pu être évités en Europe en 2008, si l’inactivité physique avait été supprimée. Des preuves de faible qualité provenant d’un nombre limité d’études suggèrent que le yoga a des effets bénéfiques sur la tension artérielle et le cholestérol. [173] Des preuves provisoires suggèrent que les programmes d’exercices à domicile pourraient être plus efficaces pour améliorer l’adhésion à l’exercice. [174]
Compléments alimentaires
Bien qu’une alimentation saine soit bénéfique, il n’a pas été démontré que l’effet d’ une supplémentation en antioxydants ( vitamine E , vitamine C , etc.) ou en vitamines protège contre les maladies cardiovasculaires et, dans certains cas, peut éventuellement entraîner des dommages. [175] [176] [177] [178] Les suppléments minéraux ne se sont pas non plus avérés utiles. [179] La niacine , un type de vitamine B3, peut être une exception avec une légère diminution du risque d’événements cardiovasculaires chez les personnes à haut risque. [180] [181] La supplémentation en magnésium abaisse l’hypertension artérielle de manière dose-dépendante. [182]La thérapie au magnésium est recommandée pour les personnes souffrant d’ arythmie ventriculaire associée à des torsades de pointes qui présentent un syndrome du QT long ainsi que pour le traitement des personnes souffrant d’arythmies induites par une intoxication à la digoxine. [183] Il n’y a aucune preuve pour soutenir la supplémentation en acides gras oméga-3 . [184]
La gestion
Les maladies cardiovasculaires peuvent être traitées avec un traitement initial principalement axé sur des interventions en matière de régime alimentaire et de mode de vie. [2] La grippe peut rendre les crises cardiaques et les accidents vasculaires cérébraux plus probables et, par conséquent , la vaccination antigrippale peut réduire le risque d’événements cardiovasculaires et de décès chez les personnes atteintes d’une maladie cardiaque. [185]
Une bonne gestion des maladies cardiovasculaires nécessite de se concentrer sur les cas d’IM et d’AVC en raison de leur taux de mortalité élevé combiné, en gardant à l’esprit le rapport coût-efficacité de toute intervention, en particulier dans les pays en développement à revenu faible ou intermédiaire. [88] En ce qui concerne l’IM, les stratégies utilisant l’aspirine, l’aténolol, la streptokinase ou l’activateur tissulaire du plasminogène ont été comparées pour l’année de vie ajustée sur la qualité (QALY) dans les régions à revenu faible et intermédiaire. Les coûts d’un seul QALY pour l’aspirine et l’aténolol étaient inférieurs à 25 $, la streptokinase était d’environ 680 $ et le t-PA était de 16 000 $. [186] L’aspirine, les inhibiteurs de l’ECA, les bêta-bloquants et les statines utilisés ensemble pour la prévention secondaire des MCV dans les mêmes régions ont montré des coûts uniques QALY de 350 $. [186]
Il existe également des interventions chirurgicales ou procédurales qui peuvent sauver la vie de quelqu’un ou la prolonger. Pour les problèmes de valve cardiaque, une personne pourrait subir une intervention chirurgicale pour remplacer la valve. Pour les arythmies, un stimulateur cardiaque peut être mis en place pour aider à réduire les rythmes cardiaques anormaux et pour une crise cardiaque, il existe plusieurs options dont deux sont une angioplastie coronarienne et un pontage coronarien . [187]
Il n’y a probablement pas de bénéfice supplémentaire en termes de mortalité et d’effets indésirables graves lorsque les objectifs tensionnels ont été abaissés à ≤ 135/85 mmHg de ≤ 140 à 160/90 à 100 mmHg. [188]
Épidémiologie
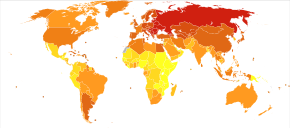
 Décès de maladies cardiovasculaires par million de personnes en 2012 318–925 926–1 148 1 149–1 294 1 295–1 449 1 450–1 802 1 803–2 098 2 099–2 624 2 625–3 203 3 204–5 271 5 272–10 233
Décès de maladies cardiovasculaires par million de personnes en 2012 318–925 926–1 148 1 149–1 294 1 295–1 449 1 450–1 802 1 803–2 098 2 099–2 624 2 625–3 203 3 204–5 271 5 272–10 233 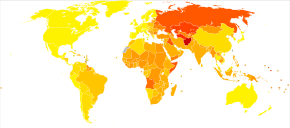
 Année de vie ajustée sur l’incapacité pour les maladies cardiovasculaires pour 100 000 habitants en 2004 [15] pas de données <900 900–1650 1650–2300 2300–3000 3000–3700 3700–4400 4400–5100 5100–5800 5800–6500 6500–7200 7200–7900 >7900
Année de vie ajustée sur l’incapacité pour les maladies cardiovasculaires pour 100 000 habitants en 2004 [15] pas de données <900 900–1650 1650–2300 2300–3000 3000–3700 3700–4400 4400–5100 5100–5800 5800–6500 6500–7200 7200–7900 >7900
Les maladies cardiovasculaires sont la première cause de décès dans le monde et dans toutes les régions sauf l’Afrique. [2] En 2008, 30 % de tous les décès dans le monde étaient attribués aux maladies cardiovasculaires. Les décès causés par les maladies cardiovasculaires sont également plus élevés dans les pays à revenu faible ou intermédiaire, car plus de 80 % de tous les décès mondiaux causés par les maladies cardiovasculaires sont survenus dans ces pays. On estime également que d’ici 2030, plus de 23 millions de personnes mourront chaque année de maladies cardiovasculaires.
On estime que 60 % de la charge mondiale des maladies cardiovasculaires se produiront dans le sous-continent sud-asiatique alors qu’il ne représente que 20 % de la population mondiale. Cela peut être secondaire à une combinaison de prédisposition génétique et de facteurs environnementaux. Des organisations telles que l’ Indian Heart Association travaillent avec la World Heart Federation pour sensibiliser à ce problème. [189]
Rechercher
Il existe des preuves que les maladies cardiovasculaires existaient dans la préhistoire, [190] et la recherche sur les maladies cardiovasculaires remonte au moins au 18ème siècle. [191] Les causes, la prévention et/ou le traitement de toutes les formes de maladies cardiovasculaires restent des domaines actifs de la recherche biomédicale , avec des centaines d’études scientifiques publiées chaque semaine.
Les domaines de recherche récents incluent le lien entre l’inflammation et l’athérosclérose [192] le potentiel de nouvelles interventions thérapeutiques, [193] et la génétique des maladies coronariennes. [194]
Références
- ^ a b Go AS, Mozaffarian D, Roger VL, Benjamin EJ, Berry JD, Borden WB, et al. (Janvier 2013). “Statistiques sur les maladies cardiaques et les accidents vasculaires cérébraux – mise à jour 2013 : un rapport de l’American Heart Association” . Circulation . 127 (1) : e6–e245. doi : 10.1161/cir.0b013e31828124ad . PMC 5408511 . PMID 23239837 .
- ^ un bcd e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad Shanthi M, Pekka P, Norrving B (2011) . Atlas mondial sur la prévention et le contrôle des maladies cardiovasculaires (PDF) . Organisation mondiale de la santé en collaboration avec la Fédération mondiale du cœur et la World Stroke Organization. p. 3–18. ISBN 978-92-4-156437-3. Archivé (PDF) de l’original le 2014-08-17.
- ^ un bc Naghavi M, Wang H, Lozano R, Davis A, Liang X, Zhou M, et al. (GBD 2013 Collaborateurs sur la mortalité et les causes de décès) (janvier 2015). “Mortalité globale, régionale et nationale spécifique à l’âge et au sexe pour 240 causes de décès, 1990-2013 : une analyse systématique pour l’étude Global Burden of Disease Study 2013” . Lancette . 385 (9963): 117–71. doi : 10.1016/S0140-6736(14)61682-2 . PMC 4340604 . PMID 25530442 .
- ^ un b Wang H, Naghavi M, Allen C, Barber RM, Bhutta ZA, Carter A, et al. (GBD 2015 Collaborateurs sur la mortalité et les causes de décès) (octobre 2016). “Espérance de vie mondiale, régionale et nationale, mortalité toutes causes confondues et mortalité par cause pour 249 causes de décès, 1980-2015 : une analyse systématique pour l’étude Global Burden of Disease Study 2015” . Lancette . 388 (10053): 1459-1544. doi : 10.1016/S0140-6736(16)31012-1 . PMC 5388903 . PMID 27733281 .
- ^ Petersen, Kristina S.; Kris-Etherton, Penny M. (2021-11-28). “Évaluation de la qualité de l’alimentation et relation entre la qualité de l’alimentation et le risque de maladie cardiovasculaire” . Nutriments . 13 (12) : 4305. doi : 10.3390/nu13124305 . ISSN 2072-6643 . PMC 8706326 . PMID 34959857 .
- ^ un b Jackson CL, Redline S, Emmons KM (mars 2015). “Le sommeil en tant que contributeur fondamental potentiel aux disparités en matière de santé cardiovasculaire” . Examen annuel de la santé publique . 36 (1): 417–440. doi : 10.1146/annurev-publhealth-031914-122838 . PMC 4736723 . PMID 25785893 .
- ^ un b Wang R, Dong Y, Weng J, Kontos EZ, Chervin RD, Rosen CL, et al. (janvier 2017). “Associations entre le quartier, la race et la gravité de l’apnée du sommeil chez les enfants. Une analyse à six villes” . Annales de l’American Thoracic Society . 14 (1): 76–84. doi : 10.1513/AnnalsATS.201609-662OC . PMC 5291481 . PMID 27768852 .
- ^ un b McGill HC, McMahan CA, Gidding SS (mars 2008). “Prévention des maladies cardiaques au 21e siècle : implications de l’étude sur les déterminants pathobiologiques de l’athérosclérose chez les jeunes (PDAY)” . Circulation . 117 (9) : 1216–1227. doi : 10.1161/CIRCULATIONAHA.107.717033 . PMID 18316498 .
- ^ O’Donnell MJ, Chin SL, Rangarajan S, Xavier D, Liu L, Zhang H, et al. (août 2016). “Effets mondiaux et régionaux des facteurs de risque potentiellement modifiables associés à l’AVC aigu dans 32 pays (INTERSTROKE): une étude cas-témoin”. Lancette . 388 (10046): 761–75. doi : 10.1016/S0140-6736(16)30506-2 . PMID 27431356 . S2CID 39752176 .
- ^ Spinks, Anneliese; Glasziou, Paul P.; Del Mar, Chris B. (2021-12-09). “Antibiotiques pour le traitement des maux de gorge chez les enfants et les adultes” . La base de données Cochrane des revues systématiques . 12 : CD000023. doi : 10.1002/14651858.CD000023.pub5 . ISSN 1469-493X . PMC 8655103 . PMID 34881426 .
- ^ Sutcliffe P, Connock M, Gurung T, Freeman K, Johnson S, Ngianga-Bakwin K, et al. (2013). “L’aspirine dans la prévention primaire des maladies cardiovasculaires et du cancer : une revue systématique de l’équilibre des preuves issues des revues d’essais randomisés” . PLOS ONE . 8 (12) : e81970. Bibcode : 2013PLoSO…881970S . doi : 10.1371/journal.pone.0081970 . PMC 3855368 . PMID 24339983 .
- ^ Sutcliffe P, Connock M, Gurung T, Freeman K, Johnson S, Kandala NB, et al. (Septembre 2013). “Aspirine à usage prophylactique dans la prévention primaire des maladies cardiovasculaires et du cancer : une revue systématique et un aperçu des revues” . Évaluation des technologies de la santé . 17 (43): 1–253. doi : 10.3310/hta17430 . PMC 4781046 . PMID 24074752 .
- ^ un institut b de médecine des académies nationales (2010). “Épidémiologie des maladies cardiovasculaires” . Dans Fuster V, Kelly BB (éd.). Promouvoir la santé cardiovasculaire dans le monde en développement : un défi crucial pour atteindre la santé mondiale . Washington, DC : presse des académies nationales. ISBN 978-0-309-14774-3. Archivé de l’original le 2017-09-08.
- ^ Moran AE, Forouzanfar MH, Roth GA, Mensah GA, Ezzati M, Murray CJ, Naghavi M (avril 2014). “Tendances temporelles de la mortalité par cardiopathie ischémique dans 21 régions du monde, 1980 à 2010 : l’étude Global Burden of Disease 2010” . Circulation . 129 (14): 1483–92. doi : 10.1161/circulationaha.113.004042 . PMC 4181359 . PMID 24573352 .
- ^ un b “Estimations de pays de maladie et de blessure de l’OMS” . Organisation mondiale de la santé . 2009. Archivé de l’original le 11/11/2009 . Récupéré le 11 novembre 2009 .
- ^ Fuster V, Kelly BB, éd. (2010). Promouvoir la santé cardiovasculaire dans le monde en développement : un défi crucial pour atteindre la santé mondiale . Washington, DC : presse des académies nationales. ISBN 978-0-309-14774-3.
- ^ Finks SW, Airee A, Chow SL, Macaulay TE, Moranville MP, Rogers KC, Trujillo TC (avril 2012). “Articles clés d’interventions diététiques qui influencent la mortalité cardiovasculaire”. Pharmacothérapie . 32 (4) : e54-87. doi : 10.1002/j.1875-9114.2011.01087.x . PMID 22392596 . S2CID 36437057 .
- ^ un b Micha R, Michas G, Mozaffarian D (décembre 2012). “Viandes rouges et transformées non transformées et risque de maladie coronarienne et de diabète de type 2 – un examen mis à jour des preuves” . Rapports actuels sur l’athérosclérose . 14 (6): 515–24. doi : 10.1007/s11883-012-0282-8 . PMC 3483430 . PMID 23001745 .
- ^ un b Ciaccio EJ, Lewis SK, Biviano AB, Iyer V, Garan H, Green PH (août 2017). “Atteinte cardiovasculaire dans la Maladie coeliaque” . Journal mondial de cardiologie (révision). 9 (8): 652–666. doi : 10.4330/wjc.v9.i8.652 . PMC 5583538 . PMID 28932354 .
- ^ Duell, PB; Welty, FK; Miller, M; Chait, A ; Hammond, G; Ahmad, Z; Cohen, DE; Horton, JD; Pressman, GS ; Toth, PP; Conseil de l’American Heart Association sur l’athérosclérose, la thrombose et la biologie vasculaire ; Conseil sur l’hypertension ; Conseil sur le rein dans les maladies cardiovasculaires ; Conseil sur le mode de vie et la santé cardiométabolique ; Conseil des maladies vasculaires périphériques (avril 2022). “Stéatose hépatique non alcoolique et risque cardiovasculaire : une déclaration scientifique de l’American Heart Association” . Artériosclérose, thrombose et biologie vasculaire . doi : 10.1161/ATV.0000000000000153 . PMID 35418240 . Récupéré le 26 avril 2022 . {{cite journal}}: CS1 maint: multiple names: authors list (link)
- ^ Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. (2004). “Effet des facteurs de risque potentiellement modifiables associés à l’infarctus du Myocarde dans 52 pays (l’étude INTERHEART): étude cas-témoins”. Lancette . 364 (9438): 937–52. doi : 10.1016/S0140-6736(04)17018-9 . hdl : 10983/21615 . PMID 15364185 . S2CID 30811593 .
- ^ McPhee S (2012). Diagnostic médical actuel et traitement . New York : McGraw-Hill Medical. p. 430 . ISBN 978-0-07-176372-1.
- ^ Eckel RH (novembre 1997). “Obésité et maladies cardiaques : une déclaration pour les professionnels de la santé du Comité de la nutrition, American Heart Association”. Circulation . 96 (9): 3248–50. doi : 10.1161/01.CIR.96.9.3248 . PMID 9386201 .
- ^ Kathiresan S, Srivastava D (mars 2012). “Génétique des maladies cardiovasculaires humaines” . Cellule . 148 (6) : 1242–1257. doi : 10.1016/j.cell.2012.03.001 . PMC 3319439 . PMID 22424232 .
- ^ un b Semsarian, Christopher; Ingles, Jodie ; Ross, Samantha Barratt; Dunwoodie, Sally L.; Bagnall, Richard D.; Kovacic, Jason C. (2021-05-25). « Médecine de précision dans les maladies cardiovasculaires : Génétique et impact sur les phénotypes : JACC Focus Seminar 1/5 » . Journal de l’American College of Cardiology . 77 (20): 2517-2530. doi : 10.1016/j.jacc.2020.12.071 . ISSN 0735-1097 . PMID 34016265 . S2CID 235073575 .
- ^ Nikpay M, Goel A, Won HH, Hall LM, Willenborg C, Kanoni S, et al. (octobre 2015). “Une méta-analyse complète d’association à l’échelle du génome basée sur 1 000 génomes de la maladie coronarienne” . Génétique naturelle . 47 (10): 1121–1130. doi : 10.1038/ng.3396 . PMC 4589895 . PMID 26343387 .
- ^ MacRae CA, Vasan RS (juin 2016). “L’avenir de la génétique et de la génomique : combler le fossé phénotypique dans la médecine de précision” . Circulation . 133 (25): 2634–9. doi : 10.1161/CIRCULATIONAHA.116.022547 . PMC 6188655 . PMID 27324359 .
- ^ un bc Finegold JA, Asaria P, Francis DP (septembre 2013). “Mortalité due aux cardiopathies ischémiques par pays, région et âge : statistiques de l’Organisation mondiale de la santé et des Nations Unies” . Journal international de cardiologie . 168 (2): 934–45. doi : 10.1016/j.ijcard.2012.10.046 . PMC 3819990 . PMID 23218570 .
- ^ D’Adamo E, Guardamagna O, Chiarelli F, Bartuli A, Liccardo D, Ferrari F, Nobili V (2015). “Dyslipidémie athérogène et facteurs de risque cardiovasculaire chez les enfants obèses” . Journal international d’endocrinologie . 2015 : 912047. doi : 10.1155/2015/912047 . PMC 4309297 . PMID 25663838 .
- ^ “Comprendre Votre Risque de Crise Cardiaque”. American Heart Association. http://www.heart.org/HEARTORG/Conditions/HeartAttack/UnderstandYourRiskofHeartAttack/Understand-Your-Risk-of-Heart-Attack_UCM_002040_Article.jsp#
- ^ Mackay, Mensah, Mendis, et al. L’Atlas des maladies cardiaques et des accidents vasculaires cérébraux. Organisation mondiale de la santé. janvier 2004.
- ^ un bcdefg Jousilahti P, Vartiainen E , Tuomilehto J, Puska P (mars 1999). “Sexe, âge, facteurs de risque cardiovasculaire et maladie coronarienne : une étude de suivi prospective de 14 786 hommes et femmes d’âge moyen en Finlande” . Circulation . 99 (9): 1165–1172. doi : 10.1161/01.cir.99.9.1165 . PMID 10069784 .
- ^ un bcd Jani B, Rajkumar C (juin 2006). « Vieillissement et vieillissement vasculaire » . Revue médicale postdoctorale . 82 (968): 357-62. doi : 10.1136/pgmj.2005.036053 . PMC 2563742 . PMID 16754702 .
- ^ un b “Facteurs de risque” . Archivé de l’original le 10/05/2012 . Récupéré le 03/05/2012 .
- ^ “Le diabète augmente le risque de maladie cardiaque chez les femmes plus que chez les hommes” . NPR.org . 22 mai 2014. Archivé de l’original le 23 mai 2014 . Consulté le 23 mai 2014 .
- ^ Jackson R, Chambles L, Higgins M, Kuulasmaa K, Wijnberg L, Williams D (Projet MONICA de l’OMS et étude ARIC.) Différence entre les sexes dans la mortalité par cardiopathie ischémique et les facteurs de risque dans 46 communautés: une analyse écologique. Facteurs de risque cardiovasculaire. 1999 ; 7:43–54.
- ^ Poupée R, Peto R, Boreham J, Sutherland I (juin 2004). « Mortalité liée au tabagisme : 50 ans d’observations sur des médecins britanniques de sexe masculin » . BMJ . 328 (7455): 1519. doi : 10.1136/bmj.38142.554479.AE . PMC 437139 . PMID 15213107 .
- ^ Organisation mondiale de la santé ; ONUSIDA (2007). Prévention des maladies cardiovasculaires . Organisation mondiale de la santé. p. 3–. ISBN 978-92-4-154726-0. Archivé de l’original le 27 avril 2016.
- ^ Hooper L, Martin N, Jimoh OF, Kirk C, Foster E, Abdelhamid AS (août 2020). “Réduction de l’apport en graisses saturées pour les maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 2020 (8) : CD011737. doi : 10.1002/14651858.CD011737.pub3 . PMC 8092457 . PMID 32827219 .
- ^ Booker CS, Mann JI (juillet 2008). “Acides gras trans et santé cardiovasculaire: traduction de la base de preuves”. Nutrition, métabolisme et maladies cardiovasculaires . 18 (6): 448–56. doi : 10.1016/j.numecd.2008.02.005 . PMID 18468872 .
- ^ Remig V, Franklin B, Margolis S, Kostas G, Nece T, Street JC (avril 2010). “Gras trans en Amérique: un examen de leur utilisation, de leur consommation, de leurs implications pour la santé et de leur réglementation”. Journal de l’Association diététique américaine . 110 (4): 585–92. doi : 10.1016/j.jada.2009.12.024 . hdl : 2097/6377 . PMID 20338284 .
- ^ un b “L’OMS prévoit d’éliminer les acides gras trans produits industriellement de l’approvisionnement alimentaire mondial” . Organisation mondiale de la santé . Récupéré le 15 mai 2018 .
- ^ Te Morenga LA, Howatson AJ, Jones RM, Mann J (juillet 2014). “Sucres alimentaires et risque cardiométabolique : revue systématique et méta-analyses d’essais contrôlés randomisés des effets sur la pression artérielle et les lipides” . Le tourillon américain de la nutrition clinique . 100 (1): 65–79. doi : 10.3945/ajcn.113.081521 . PMID 24808490 .
- ^ “Wylie-Rosett2002”
- ^ Bell S, Daskalopoulou M, Rapsomaniki E, George J, Britton A, Bobak M, et al. (mars 2017). “Association entre la consommation d’alcool enregistrée cliniquement et la présentation initiale de 12 maladies cardiovasculaires : étude de cohorte basée sur la population utilisant des dossiers de santé liés” . BMJ . 356 : j909. doi : 10.1136/bmj.j909 . PMC 5594422 . PMID 28331015 .
- ^ Mukamal KJ, Chen CM, Rao SR, Breslow RA (mars 2010). “Consommation d’alcool et mortalité cardiovasculaire chez les adultes américains, 1987 à 2002” . Journal de l’American College of Cardiology . 55 (13): 1328–1335. doi : 10.1016/j.jacc.2009.10.056 . PMC 3865979 . PMID 20338493 .
- ^ Millwood IY, Walters RG, Mei XW, Guo Y, Yang L, Bian Z, et al. (mai 2019). « Preuves conventionnelles et génétiques sur l’alcool et l’étiologie des maladies vasculaires : une étude prospective de 500 000 hommes et femmes en Chine » . Lancette . 393 (10183): 1831–1842. doi : 10.1016/S0140-6736(18)31772-0 . PMC 6497989 . PMID 30955975 .
- ^ Organisation mondiale de la santé (2011). Rapport sur la situation mondiale de l’alcool et de la santé . Organisation mondiale de la santé. ISBN 978-92-4-156415-1. Archivé de l’original le 2016-05-07.
- ^ Cespedes Feliciano EM, Quante M, Rifas-Shiman SL, Redline S, Oken E, Taveras EM (juillet 2018). “Caractéristiques objectives du sommeil et santé cardiométabolique chez les jeunes adolescents” . Pédiatrie . 142 (1) : e20174085. doi : 10.1542/peds.2017-4085 . PMC 6260972 . PMID 29907703 . Récupéré le 28 juin 2021 .
- ^ Député de St-Onge, Grandner MA, Brown D, Conroy MB, Jean-Louis G, Coons M, Bhatt DL (novembre 2016). “Durée et qualité du sommeil : impact sur les comportements liés au mode de vie et la santé cardiométabolique : une déclaration scientifique de l’American Heart Association” . Diffusion (révision). 134 (18) : e367–e386. doi : 10.1161/CIR.0000000000000444 . PMC 5567876 . PMID 27647451 .
- ^ un bc Di Cesare M, Khang YH, Asaria P, Blakely T, Cowan MJ, Farzadfar F, et al. (Février 2013). “Inégalités dans les maladies non transmissibles et réponses efficaces”. Lancette . 381 (9866): 585–97. doi : 10.1016/S0140-6736(12)61851-0 . hdl : 10906/80012 . PMID 23410608 . S2CID 41892834 .
- ^ Mackenbach JP, Cavelaars AE, Kunst AE, Groenhof F (juillet 2000). “Inégalités socio-économiques dans la mortalité par maladie cardiovasculaire; une étude internationale”. Journal européen du cœur . 21 (14): 1141–1151. doi : 10.1053/euhj.1999.1990 . PMID 10924297 .
- ^ Clark AM, DesMeules M, Luo W, Duncan AS, Wielgosz A (novembre 2009). “Statut socio-économique et maladies cardiovasculaires : risques et implications pour les soins”. Revues naturelles. Cardiologie . 6 (11): 712–22. doi : 10.1038/nrcardio.2009.163 . PMID 19770848 . S2CID 21835944 .
- ^ Organisation mondiale de la santé (2008). Combler le fossé en une génération : L’équité en santé par l’action sur les déterminants sociaux de la santé : Rapport final de la Commission des déterminants sociaux de la santé . Organisation mondiale de la santé. p. 26–. ISBN 978-92-4-156370-3. Archivé de l’original le 2016-05-01.
- ^ un bcd Franchini M, Mannucci PM (mars 2012). “Pollution de l’air et maladies cardiovasculaires”. Recherche sur la thrombose. 129(3) : 230–4. doi:10.1016/j.thromres.2011.10.030. PMID22113148.
- ^ un b Sun Q, Hong X, Wold LE (juin 2010). “Effets cardiovasculaires de l’exposition à la pollution atmosphérique particulaire ambiante” . Circulation . 121 (25): 2755–65. doi : 10.1161/CIRCULATIONAHA.109.893461 . PMC 2924678 . PMID 20585020 .
- ^ un b Tunstall-Pedoe H (mars 2011). “Risque cardiovasculaire et scores de risque : ASSIGN, Framingham, QRISK et autres : comment choisir”. Coeur . 97 (6) : 442–4. doi : 10.1136/hrt.2010.214858 . PMID 21339319 . S2CID 6420111 .
- ^ Organisation mondiale de la santé (2007). Prévention des maladies cardiovasculaires : Lignes directrices pour l’évaluation et la gestion du risque cardiovasculaire . Organisation mondiale de la santé. ISBN 978-92-4-154717-8. Archivé de l’original le 2016-05-06.
- ^ van Staa TP, Gulliford M, Ng ES, Goldacre B, Smeeth L (2014). “Prédiction du risque cardiovasculaire à l’aide de Framingham, ASSIGN et QRISK2 : dans quelle mesure prédisent-ils le risque individuel plutôt que le risque de la population ?” . PLOS ONE . 9 (10) : e106455. Bib code : 2014PLoSO …9j6455V . doi : 10.1371/journal.pone.0106455 . PMC 4182667 . PMID 25271417 .
![open access]()
![open access]()
- ^ Hlatky MA, Groenland P, Arnett DK, Ballantyne CM, Criqui MH, Elkind MS, et al. (mai 2009). “Critères d’évaluation de nouveaux marqueurs de risque cardiovasculaire: une déclaration scientifique de l’American Heart Association” . Circulation . 119 (17): 2408–16. doi : 10.1161/CIRCULATIONAHA.109.192278 . PMC 2956982 . PMID 19364974 .
- ^ Eckel RH, Cornier MA (août 2014). “Mise à jour sur les facteurs de risque cardiométaboliques émergents NCEP ATP-III” . Médecine BMC . 12 (1): 115. doi : 10.1186/1741-7015-12-115 . PMC 4283079 . PMID 25154373 .
![open access]()
![open access]()
- ^ Bai W, Li J, Liu J (octobre 2016). “Phosphore sérique, mortalité cardiovasculaire et toutes causes confondues dans la population générale : une méta-analyse”. Clinica Chimica Acta ; Journal international de chimie clinique . 461 : 76–82. doi : 10.1016/j.cca.2016.07.020 . PMID 27475981 .
- ^ Cohen BE, Edmondson D, Kronish IM (novembre 2015). “Examen de l’état de l’art : dépression, stress, anxiété et maladies cardiovasculaires” . Tourillon américain d’hypertension . 28 (11): 1295–302. doi : 10.1093/ajh/hpv047 . PMC 4612342 . PMID 25911639 .
- ^ Edmondson D, Kronish IM, Shaffer JA, Falzon L, Burg MM (novembre 2013). “Trouble de stress post-traumatique et risque de maladie coronarienne : une revue méta-analytique” . Journal américain du cœur . 166 (5) : 806–814. doi : 10.1016/j.ahj.2013.07.031 . PMC 3815706 . PMID 24176435 .
- ^ “Portefeuille de programme CDC – NIOSH : cancer, maladies reproductives et cardiovasculaires : description du programme” . www.cdc.gov . Archivé de l’original le 15/05/2016 . Récupéré le 07/06/2016 .
- ^ un bcréfg _ _ _ _ _ pour des technologies de la santé et l’évaluation des services sociaux) (2015-08-26)”Expositions professionnelles et maladies cardiovasculaires”. www.sbu.se. Archivéde l’original le 14/06/2017. Récupéré le 01/06/2017 .
- ^ un b c d pour l’ évaluation des technologies de la santé et l’évaluation des services sociaux(SBU). “Santé et sécurité au travail – exposition chimique”. www.sbu.se. Archivé del’originalle 2017-06-06. Récupéré le 01/06/2017 .
- ^ Jan M, Ebert BL, Jaiswal S (janvier 2017). « Hématopoïèse clonale » . Séminaires en Hématologie . 54 (1): 43–50. doi : 10.1053/j.seminhematol.2016.10.002 . PMC 8045769 . PMID 28088988 .
- ^ Taylor CW, Nisbet A, McGale P, Darby SC (décembre 2007). “Expositions cardiaques dans la radiothérapie du cancer du sein : années 1950-1990”. Journal international de radio-oncologie, biologie, physique . 69 (5): 1484–95. doi : 10.1016/j.ijrobp.2007.05.034 . PMID 18035211 .
- ^ Weintraub NL, Jones WK, Manka D (mars 2010). “Comprendre les maladies vasculaires radio-induites” . Journal de l’American College of Cardiology . 55 (12): 1237-1239. doi : 10.1016/j.jacc.2009.11.053 . PMC 3807611 . PMID 20298931 .
- ^ a b Klee NS, McCarthy CG, Martinez-Quinones P, Webb RC (novembre 2017). « Hors de la poêle à frire et dans le feu : schémas moléculaires associés aux dommages et toxicité cardiovasculaire suite à un traitement contre le cancer » . Progrès thérapeutiques dans les maladies cardiovasculaires . 11 (11): 297–317. doi : 10.1177/1753944717729141 . PMC 5933669 . PMID 28911261 .
- ^ Bertazzo S, Gentleman E, Cloyd KL, Chester AH, Yacoub MH, Stevens MM (juin 2013). “La microscopie électronique nano-analytique révèle des informations fondamentales sur la calcification des tissus cardiovasculaires humains” . Matériaux naturels . 12 (6): 576–83. Code bib : 2013NatMa..12..576B . doi : 10.1038/nmat3627 . PMC 5833942 . PMID 23603848 .
- ^ Vanhecke TE, Miller WM, Franklin BA, Weber JE, McCullough PA (octobre 2006). “Sensibilisation, connaissance et perception des maladies cardiaques chez les adolescents”. Journal européen de prévention et de réadaptation cardiovasculaire . 13 (5): 718–23. doi : 10.1097/01.hjr.0000214611.91490.5e . PMID 17001210 . S2CID 36312234 .
- ^ Highlander P, Shaw GP (février 2010). “Concepts pharmacothérapeutiques actuels pour le traitement des maladies cardiovasculaires chez les diabétiques”. Progrès thérapeutiques dans les maladies cardiovasculaires . 4 (1): 43–54. doi : 10.1177/1753944709354305 . PMID 19965897 . S2CID 23913203 .
- ^ NPS Medicinewise (1er mars 2011). “Examen des Pratiques de Prescription NPS 53 : Gestion des lipides” . Archivé de l’original le 19 mars 2011 . Récupéré le 1er août 2011 .
- ^ Kvan E, Pettersen KI, Sandvik L, Reikvam A (octobre 2007). “Mortalité élevée chez les patients diabétiques atteints d’infarctus aigu du Myocarde: les comorbidités cardiovasculaires contribuent le plus au risque élevé”. Journal international de cardiologie . 121 (2): 184–8. doi : 10.1016/j.ijcard.2006.11.003 . PMID 17184858 .
- ^ Norhammar A, Malmberg K, Diderholm E, Lagerqvist B, Lindahl B, Rydén L, Wallentin L (février 2004). “Le Diabète sucré : le principal facteur de risque dans la maladie coronarienne instable, même après avoir pris en compte l’étendue de la maladie coronarienne et les avantages de la revascularisation” . Journal de l’American College of Cardiology . 43 (4): 585–91. doi : 10.1016/j.jacc.2003.08.050 . PMID 14975468 .
- ^ DECODE, Groupe européen d’épidémiologie du diabète (août 1999). “Tolérance au glucose et mortalité : comparaison des critères de diagnostic de l’OMS et de l’American Diabetes Association. Le groupe d’étude DECODE. Groupe européen d’épidémiologie du diabète. Épidémiologie du diabète : analyse collaborative des critères de diagnostic en Europe”. Lancette . 354 (9179): 617–21. doi : 10.1016/S0140-6736(98)12131-1 . PMID 10466661 . S2CID 54227479 .
- ^ Curry SJ, Krist AH, Owens DK, Barry MJ, Caughey AB, Davidson KW, et al. (juin 2018). “Dépistage du risque de maladie cardiovasculaire avec électrocardiographie : Déclaration de recommandation du groupe de travail sur les services préventifs américains” . JAMA . 319 (22): 2308–2314. doi : 10.1001/jama.2018.6848 . PMID 29896632 .
- ^ Maron BJ, Friedman RA, Kligfield P, Levine BD, Viskin S, Chaitman BR, et al. (octobre 2014). “Évaluation de l’ECG à 12 dérivations comme test de dépistage pour la détection des maladies cardiovasculaires dans des populations générales de jeunes en bonne santé (12-25 ans) : une déclaration scientifique de l’American Heart Association et de l’American College of Cardiology” . Circulation . 130 (15): 1303–1334. doi : 10.1161/CIR.0000000000000025 . PMID 25223981 .
- ^ Moyer VA (octobre 2012). “Dépistage des maladies coronariennes par électrocardiographie : déclaration de recommandation du groupe de travail sur les services préventifs des États-Unis” . Annales de médecine interne . 157 (7) : 512–8. doi : 10.7326/0003-4819-157-7-201210020-00514 . PMID 22847227 .
- ^ Chou R (mars 2015). “Dépistage cardiaque avec électrocardiographie, échocardiographie d’effort ou imagerie de perfusion myocardique: conseils pour des soins de grande valeur de l’American College of Physicians”. Annales de médecine interne . 162 (6): 438–447. doi : 10.7326/M14-1225 . PMID 25775317 .
- ^ Wang TJ, Gona P, Larson MG, Tofler GH, Levy D, Newton-Cheh C, et al. (décembre 2006). “Biomarqueurs multiples pour la prédiction des premiers événements cardiovasculaires majeurs et de la mort”. Le New England Journal of Medicine . 355 (25): 2631–9. doi : 10.1056/NEJMoa055373 . PMID 17182988 . S2CID 196411135 .
- ^ Spence JD (novembre 2006). “Technology Insight: mesure par ultrasons de la plaque carotide – gestion des patients, recherche génétique et évaluation de la thérapie”. Pratique clinique de la nature. Neurologie . 2 (11): 611–9. doi : 10.1038/ncpneuro0324 . PMID 17057748 . S2CID 26077254 .
- ^ Curry SJ, Krist AH, Owens DK, Barry MJ, Caughey AB, Davidson KW, et al. (juillet 2018). “Évaluation des risques pour les maladies cardiovasculaires avec des facteurs de risque non traditionnels : déclaration de recommandation du groupe de travail sur les services préventifs américains” . JAMA . 320 (3): 272–280. doi : 10.1001/jama.2018.8359 . PMID 29998297 .
- ^ Groupe d’experts sur les lignes directrices intégrées pour la réduction des risques de santé cardiovasculaire chez les enfants adolescents (décembre 2011). “Groupe d’experts sur les lignes directrices intégrées pour la santé cardiovasculaire et la réduction des risques chez les enfants et les adolescents : rapport de synthèse” . Pédiatrie . 128 (Supplément 5) : S213-56. doi : 10.1542/peds.2009-2107C . PMC 4536582 . PMID 22084329 .
- ^ Saenger AK (août 2012). “Le dépistage universel des lipides chez l’enfant et l’adolescent : un petit pas vers la prévention primordiale ?” . Chimie clinique . 58 (8): 1179–1181. doi : 10.1373/clinchem.2012.182287 . PMID 22510399 .
- ^ un bc Mann DL , Zipes DP, Libby P, Bonow RO, Braunwald E (2014). La maladie cardiaque de Braunwald: un manuel de médecine cardiovasculaire (dixième éd.). Crême Philadelphia. ISBN 978-1-4557-5133-4. OCLC 890409638 .
- ^ Damen JA, Hooft L, Schuit E, Debray TP, Collins GS, Tzoulaki I , et al. (mai 2016). “Modèles de prédiction du risque de maladie cardiovasculaire dans la population générale : revue systématique” . BMJ . 353 : 12416. doi : 10.1136/bmj.i2416 . PCM 4868251 . PMID 27184143 .
- ^ McNeal CJ, Dajani T, Wilson D, Cassidy-Bushrow AE, Dickerson JB, Ory M (janvier 2010). “Hypercholestérolémie chez les jeunes : opportunités et obstacles pour prévenir les maladies cardiovasculaires athéroscléreuses prématurées”. Rapports actuels sur l’athérosclérose . 12 (1): 20–8. doi : 10.1007/s11883-009-0072-0 . PMID 20425267 . S2CID 37833889 .
- ^ un bc _ cardiaque—Prévention” . NHS Direct. 28 novembre 2019.
- ^ un b Quek, Jingxuan; Lim, Grâce ; Lim, Wen Hui; Ng, Cheng Han; Alors, Wei Zheng; Toh, Jonathan ; Casserole, Xin Hui; Chin, Yip Han; Muthiah, Mark D.; Chan, Siew Pang ; Foo, Roger SY (2021-11-05). “L’association de l’alimentation à base de plantes avec les maladies cardiovasculaires et la mortalité : une méta-analyse et un examen systématique des études de cohorte prospectives” . Frontières en médecine cardiovasculaire . 8 : 756810. doi : 10.3389/fcvm.2021.756810 . ISSN 2297-055X . PMC 8604150 . PMID 34805312 .
- ^ un b Gan, Zuo Hua; Cheong, Huey Chiat ; Tu, Yu-Kang ; Kuo, Po-Hsiu (2021-11-05). “Association entre les modèles alimentaires à base de plantes et le risque de maladie cardiovasculaire: une revue systématique et une méta-analyse d’études prospectives de cohorte” . Nutriments . 13 (11) : 3952. doi : 10.3390/nu13113952 . ISSN 2072-6643 . PCM 8624676 . PMID 34836208 .
- ^ un b Benatar, Jocelyne R.; Stewart, Ralph AH (2018). “Facteurs de risque cardiométaboliques chez les végétaliens ; une méta-analyse d’études observationnelles” . PLOS ONE . 13 (12) : e0209086. Bibcode : 2018PLoSO..1309086B . doi : 10.1371/journal.pone.0209086 . ISSN 1932-6203 . PMC 6301673 . PMID 30571724 .
- ^ Frank M. Sacks, Alice H. Lichtenstein, Jason HY Wu, Lawrence J. Appel, Mark A. Creager, Penny M. Kris-Etherton , Michael Miller, Eric B. Rimm, Lawrence L. Rudel, Jennifer G. Robinson, Neil J. Stone et Linda V. Van Horn: Dietary Fats and Cardiovascular Disease: A Presidential Advisory From the American Heart Association, 15 juin 2017, https://doi.org/10.1161/CIR.0000000000000510Circulation. 2017;136:e1–e23, https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000000510
- ^ McTigue KM, Hess R, Ziouras J (septembre 2006). “Obésité chez les personnes âgées : une revue systématique des preuves pour le diagnostic et le traitement” . Obésité . 14 (9) : 1485–1497. doi : 10.1038/oby.2006.171 . PMID 17030958 . S2CID 45241607 .
- ^ Semlitsch T, Krenn C, Jeitler K, Berghold A, Horvath K, Siebenhofer A (février 2021). “Effets à long terme des régimes amaigrissants chez les personnes souffrant d’hypertension” . La base de données Cochrane des revues systématiques . 2021 (2) : CD008274. doi : 10.1002/14651858.CD008274.pub4 . PMC 8093137 . PMID 33555049 .
- ^ Kwok CS, Pradhan A, Khan MA, Anderson SG, Keavney BD, Myint PK, et al. (avril 2014). “La chirurgie bariatrique et son impact sur les maladies cardiovasculaires et la mortalité : une revue systématique et une méta-analyse”. Journal international de cardiologie . 173 (1): 20–8. doi : 10.1016/j.ijcard.2014.02.026 . manche : 2164/3181 . PMID 24636546 .
- ^ Ronksley PE, Brien SE, Turner BJ, Mukamal KJ, Ghali WA (février 2011). « Association de la consommation d’alcool avec des résultats de maladies cardiovasculaires sélectionnés : une revue systématique et une méta-analyse » . BMJ . 342 : d671. doi : 10.1136/bmj.d671 . PMC 3043109 . PMID 21343207 .
- ^ un bc Mostofsky E, Chahal HS, Mukamal KJ, Rimm EB, Mittleman MA (mars 2016). “Alcool et risque immédiat d’événements cardiovasculaires : une revue systématique et une méta-analyse dose-réponse” . Circulation . 133 (10): 979–87. doi : 10.1161/CIRCULATIONAHA.115.019743 . PMC 4783255 . PMID 26936862 .
- ^ Holmes MV, Dale CE, Zuccolo L, Silverwood RJ, Guo Y, Ye Z, et al. (juillet 2014). “Association entre l’alcool et les maladies cardiovasculaires : analyse de randomisation mendélienne basée sur les données individuelles des participants” . BMJ . 349 : g4164. doi : 10.1136/bmj.g4164 . PMC 4091648 . PMID 25011450 .
- ^ Klatsky AL (mai 2009). “Alcool et maladies cardiovasculaires”. Examen d’expert de la thérapie cardiovasculaire . 7 (5): 499–506. doi : 10.1586/erc.09.22 . PMID 19419257 . S2CID 23782870 .
- ^ McMahan CA, Gidding SS, Malcom GT, Tracy RE, Strong JP, McGill HC (octobre 2006). “Les déterminants pathobiologiques de l’athérosclérose dans les scores de risque chez les jeunes sont associés à l’athérosclérose précoce et avancée”. Pédiatrie . 118 (4) : 1447–1455. doi : 10.1542/peds.2006-0970 . PMID 17015535 . S2CID 37741456 .
- ^ Raitakari OT, Rönnemaa T, Järvisalo MJ, Kaitosaari T, Volanen I, Kallio K, et al. (Décembre 2005). “Fonction endothéliale chez des enfants en bonne santé de 11 ans après une intervention alimentaire avec début dans la petite enfance : le projet spécial d’intervention sur les facteurs de risque coronariens de Turku pour les enfants (STRIP)” . Circulation . 112 (24): 3786–94. doi : 10.1161/CIRCULATIONAHA.105.583195 . PMID 16330680 .
- ^ Chou R, Dana T, Blazina I, Daeges M, Jeanne TL (novembre 2016). “Statines pour la prévention des maladies cardiovasculaires chez les adultes : rapport de preuves et examen systématique pour le groupe de travail américain sur les services préventifs”. JAMA . 316 (19): 2008-2024. doi : 10.1001/jama.2015.15629 . PMID 27838722 .
- ^ Critchley J, Capewell S (2004-01-01). Critchley JA (éd.). “Arrêter de fumer pour la prévention secondaire des maladies coronariennes”. La base de données Cochrane des revues systématiques (1) : CD003041. doi : 10.1002/14651858.CD003041.pub2 . PMID 14974003 . (Rétracté, voir doi : 10.1002/14651858.cd003041.pub3 )
- ^ “Chapitre 4 : Adultes actifs” . santé.gov . Archivé de l’original le 13/03/2017.
- ^ “Directives d’activité physique pour adultes” . Choix du NHS . 2018-04-26. Archivé de l’original le 19/02/2017.
- ^ un b Ettehad D, Emdin CA, Kiran A, Anderson SG, Callender T, Emberson J, et autres. (mars 2016). “L’abaissement de la tension artérielle pour la prévention des maladies cardiovasculaires et de la mort : une revue systématique et une méta-analyse” . Lancette . 387 (10022): 957–967. doi : 10.1016/S0140-6736(15)01225-8 . PMID 26724178 .
- ^ “Beaucoup plus de gens pourraient bénéficier de médicaments antihypertenseurs” . medicalxpress.com . Récupéré le 14 juin 2021 .
- ^ “réaction d’expert à une étude portant sur l’abaissement pharmacologique de la pression artérielle pour la prévention primaire et secondaire des maladies cardiovasculaires à différents niveaux de pression artérielle | Science Media Center” . Récupéré le 14 juin 2021 .
- ^ Adler A, Agodoa L, Algra A, Asselbergs FW, Beckett NS, Berge E, et al. (mai 2021). « Abaissement pharmacologique de la pression artérielle pour la prévention primaire et secondaire des maladies cardiovasculaires à différents niveaux de pression artérielle : une méta-analyse de données individuelle au niveau des participants » . Lancette . 397 (10285): 1625–1636. doi : 10.1016/S0140-6736(21)00590-0 . PMC 8102467 . PMID 33933205 .
![CC-BY icon.svg]()
![CC-BY icon.svg]() Disponible sous CC BY 4.0 .
Disponible sous CC BY 4.0 . - ^ Linden W, Stossel C, Maurice J (avril 1996). “Interventions psychosociales pour les patients atteints de maladie coronarienne: une méta-analyse”. Archives de médecine interne . 156 (7): 745-52. doi : 10.1001/archite.1996.00440070065008 . PMID 8615707 . S2CID 45312858 .
- ^ Thompson DR, Ski CF (décembre 2013). “Interventions psychosociales dans les maladies cardiovasculaires – de quoi s’agit-il?” (PDF) . Journal européen de cardiologie préventive . 20 (6): 916–7. doi : 10.1177/2047487313494031 . PMID 24169589 . S2CID 35497445 .
- ^ Wei J, Rooks C, Ramadan R, Shah AJ, Bremner JD, Quyyumi AA, et al. (juillet 2014). “Méta-analyse de l’ischémie myocardique induite par le stress mental et des événements cardiaques ultérieurs chez les patients atteints de maladie coronarienne” . Le Journal américain de cardiologie . 114 (2): 187–192. doi : 10.1016/j.amjcard.2014.04.022 . PMC 4126399 . PMID 24856319 .
- ^ Pelliccia F, Greco C, Vitale C, Rosano G, Gaudio C, Kaski JC (août 2014). “Syndrome de Takotsubo (cardiomyopathie de stress): une condition clinique intrigante à la recherche de son identité”. Le Journal américain de médecine . 127 (8): 699–704. doi : 10.1016/j.amjmed.2014.04.004 . PMID 24754972 .
- ^ Marshall IJ, Wolfe CD, McKevitt C (juillet 2012). “Perspectives profanes sur l’hypertension et l’adhésion aux médicaments : examen systématique de la recherche qualitative” . BMJ . 345 : e3953. doi : 10.1136/bmj.e3953 . PMC 3392078 . PMID 22777025 .
- ^ Dickinson HO, Mason JM, Nicolson DJ, Campbell F, Beyer FR, Cook JV, et al. (février 2006). “Interventions de style de vie pour réduire la pression artérielle élevée: une revue systématique des essais contrôlés randomisés”. Journal de l’hypertension . 24 (2): 215–233. doi : 10.1097/01.hjh.0000199800.72563.26 . PMID 16508562 . S2CID 9125890 .
- ^ Abbott RA, Whear R, Rodgers LR, Bethel A, Thompson Coon J, Kuyken W, et al. (mai 2014). “Efficacité de la réduction du stress basée sur la pleine conscience et de la thérapie cognitive basée sur la pleine conscience dans les maladies vasculaires : une revue systématique et une méta-analyse d’essais contrôlés randomisés” . Journal de recherche psychosomatique . 76 (5) : 341–351. doi : 10.1016/j.jpsychores.2014.02.012 . PMID 24745774 .
- ^ Bibliothèque nationale de médecine des États-Unis. (2021, 24 mars). Prévention des maladies cardiaques. MedlinePlus. https://medlineplus.gov/howtopreventheartdisease.html .
- ^ Département américain de la santé et des services sociaux. (sd). Maladie cardiovasculaire. Centre National de Santé Complémentaire et Intégrative. https://www.nccih.nih.gov/health/cardiovascular-disease .
- ^ Uthman OA, Hartley L, Rees K, Taylor F, Ebrahim S, Clarke A (août 2015). “Interventions sur les facteurs de risque multiples pour la prévention primaire des maladies cardiovasculaires dans les pays à revenu faible et intermédiaire” (PDF) . La base de données Cochrane des revues systématiques (8) : CD011163. doi : 10.1002/14651858.CD011163.pub2 . PMC 6999125 . PMID 26272648 .
- ^ Karmali KN, Persell SD, Perel P, Lloyd-Jones DM, Berendsen MA, Huffman MD (mars 2017). “Score de risque pour la prévention primaire des maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 3 (6) : CD006887. doi : 10.1002/14651858.CD006887.pub4 . PMC 6464686 . PMID 28290160 .
- ^ Liu W, Cao Y, Dong L, Zhu Y, Wu Y, Lv Z, et al. (Décembre 2019). “Thérapie parodontale pour la prévention primaire ou secondaire des maladies cardiovasculaires chez les personnes atteintes de parodontite” . La base de données Cochrane des revues systématiques . 12 (4) : CD009197. doi : 10.1002/14651858.CD009197.pub4 . PMC 6953391 . PMID 31887786 .
- ^ Wang X, Ouyang Y, Liu J, Zhu M, Zhao G, Bao W, Hu FB (juillet 2014). “Consommation de fruits et légumes et mortalité toutes causes confondues, maladies cardiovasculaires et cancer : revue systématique et méta-analyse dose-réponse d’études de cohorte prospectives” . BMJ . 349 : g4490. doi : 10.1136/bmj.g4490 . PMC 4115152 . PMID 25073782 .
- ^ Walker C, Reamy BV (avril 2009). “Régimes pour la prévention des maladies cardiovasculaires : quelles sont les preuves ?”. Médecin de famille américain . 79 (7): 571–8. PMID 19378874 .
- ^ Nordmann AJ, Suter-Zimmermann K, Bucher HC, Shai I, Tuttle KR, Estruch R, Briel M (septembre 2011). “Méta-analyse comparant les régimes méditerranéens aux régimes faibles en gras pour la modification des facteurs de risque cardiovasculaire” . Le Journal américain de médecine . 124 (9) : 841–51.e2. doi : 10.1016/j.amjmed.2011.04.024 . PMID 21854893 . Archivé de l’original le 2013-12-20.
- ^ Sacks FM, Svetkey LP, Vollmer WM, Appel LJ, Bray GA, Harsha D, et al. (janvier 2001). “Effets sur la pression artérielle du sodium alimentaire réduit et le régime des approches diététiques pour arrêter l’hypertension (DASH). Groupe de recherche collaborative DASH-Sodium”. Le New England Journal of Medicine . 344 (1): 3-10. doi : 10.1056/NEJM200101043440101 . PMID 11136953 .
- ^ Obarzanek E, Sacks FM, Vollmer WM, Bray GA, Miller ER, Lin PH, et al. (juillet 2001). “Effets sur les lipides sanguins d’un régime hypotenseur : les approches diététiques pour arrêter l’hypertension (DASH)” . Le tourillon américain de la nutrition clinique . 74 (1) : 80–9. doi : 10.1093/ajcn/74.1.80 . PMID 11451721 .
- ^ Azadbakht L, Mirmiran P, Esmaillzadeh A, Azizi T, Azizi F (décembre 2005). “Effets bénéfiques d’un régime alimentaire d’approches diététiques pour arrêter l’hypertension sur les caractéristiques du syndrome métabolique” . Soins du diabète . 28 (12): 2823–31. doi : 10.2337/diacare.28.12.2823 . PMID 16306540 .
- ^ Logan AG (mars 2007). “Régime DASH : l’heure du bilan critique ?” . Tourillon américain d’hypertension . 20 (3): 223–4. doi : 10.1016/j.amjhyper.2006.10.006 . PMID 17324730 .
- ^ Hajishafiee M, Saneei P, Benisi-Kohansal S, Esmaillzadeh A (juillet 2016). “Apport en fibres de céréales et risque de mortalité toutes causes confondues, MCV, cancer et maladies inflammatoires : examen systématique et méta-analyse d’études de cohorte prospectives” . Le Journal britannique de la nutrition . 116 (2): 343-52. doi : 10.1017/S0007114516001938 . PMID 27193606 .
- ^ Ramsden CE, Zamora D, Leelarthaepin B, Majchrzak-Hong SF, Faurot KR, Suchindran CM, et al. (Février 2013). “Utilisation de l’acide linoléique alimentaire pour la prévention secondaire des maladies coronariennes et de la mort : évaluation des données récupérées de la Sydney Diet Heart Study et méta-analyse mise à jour” . BMJ . 346 : e8707. doi : 10.1136/bmj.e8707 . PMC 4688426 . PMID 23386268 .
- ^ un b Lichtenstein AH (novembre 2019). “Graisses alimentaires et maladies cardiovasculaires : flux et reflux au cours du dernier demi-siècle” . Les progrès de l’alimentation . 10 (Suppl_4) : S332–S339. doi : 10.1093/advances/nmz024 . PMC 6855944 . PMID 31728492 .
- ^ “Graisses et acides gras dans la nutrition humaine Rapport d’une consultation d’experts” . Organisation mondiale de la santé . OMS/FAO. Archivé de l’original le 28 décembre 2014 . Récupéré le 20 décembre 2014 .
- ^ Willett WC (juillet 2012). “Graisses alimentaires et maladies coronariennes”. Journal de médecine interne . 272 (1): 13-24. doi : 10.1111/j.1365-2796.2012.02553.x . PMID 22583051 . S2CID 43493760 .
- ^ Hooper, Lee; Martin, Nicole; Jimoh, Oluseyi F.; Kirk, chrétien ; Foster, Ève ; Abdelhamid, Asmaa S. (21 août 2020). “Réduction de l’apport en graisses saturées pour les maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 2020 (8) : CD011737. doi : 10.1002/14651858.CD011737.pub3 . ISSN 1469-493X . PMC 8092457 . PMID 32827219 .
- ^ de Souza RJ, Mente A, Maroleanu A, Cozma AI, Ha V, Kishibe T, et al. (août 2015). « Apport d’acides gras saturés et trans insaturés et risque de mortalité toutes causes confondues, de maladies cardiovasculaires et de diabète de type 2 : revue systématique et méta-analyse d’études observationnelles » . BMJ . 351 (h3978) : h3978. doi : 10.1136/bmj.h3978 . PMC 4532752 . PMID 26268692 .
- ^ un b Sacks FM, Lichtenstein AH, Wu JH, Appel LJ, Creager MA, Kris-Etherton PM, et al. (juillet 2017). « Graisses diététiques et maladie cardiovasculaire : Un avis présidentiel de l’association américaine de coeur » . Circulation . 136 (3) : e1–e23. doi : 10.1161/CIR.0000000000000510 . PMID 28620111 . S2CID 367602 .
- ^ Chowdhury R, Warnakula S, Kunutsor S, Crowe F, Ward HA, Johnson L, et al. (Mars 2014). “Association des acides gras alimentaires, circulants et complémentaires avec le risque coronarien: une revue systématique et une méta-analyse”. Annales de médecine interne . 160 (6): 398–406. doi : 10.7326/M13-1788 . PMID 24723079 . S2CID 52013596 .
- ^ Food Drug Administration, HHS (mai 2018). “Détermination finale concernant les huiles partiellement hydrogénées. Notification ; ordonnance déclaratoire ; prorogation de la date de conformité”. Registre fédéral . 83 (98): 23358–9. PMID 30019869 .
- ^ Abdelhamid AS, Brown TJ, Brainard JS, Biswas P, Thorpe GC, Moore HJ, et al. (février 2020). “Les acides gras oméga-3 pour la prévention primaire et secondaire des maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 2020 (3) : CD003177. doi : 10.1002/14651858.CD003177.pub5 . PMC 7049091 . PMID 32114706 .
- ^ Aung T, Halsey J, Kromhout D, Gerstein HC, Marchioli R, Tavazzi L, et al. (mars 2018). “Associations de l’utilisation de suppléments d’acides gras oméga-3 avec les risques de maladies cardiovasculaires : méta-analyse de 10 essais impliquant 77 917 personnes” . JAMA Cardiologie . 3 (3): 225–234. doi : 10.1001/jamacardio.2017.5205 . PMC 5885893 . PMID 29387889 .
- ^ Adler AJ, Taylor F, Martin N, Gottlieb S, Taylor RS, Ebrahim S (décembre 2014). “Réduction du sel alimentaire pour la prévention des maladies cardiovasculaires” . La base de données Cochrane des revues systématiques (12) : CD009217. doi : 10.1002/14651858.CD009217.pub3 . PMC 6483405 . PMID 25519688 .
- ^ Il FJ, MacGregor GA (juillet 2011). “La réduction du sel réduit le risque cardiovasculaire : méta-analyse des essais sur les résultats” (PDF) . Lancette . 378 (9789): 380–2. doi : 10.1016/S0140-6736(11)61174-4 . PMID 21803192 . S2CID 43795786 . Archivé de l’original (PDF) le 2013-12-20 . Récupéré le 23/08/2013 .
- ^ Paterna S, Gaspare P, Fasullo S, Sarullo FM, Di Pasquale P (février 2008). “Régime normal-sodé comparé au régime pauvre en sodium dans l’insuffisance cardiaque congestive compensée : le sodium est-il un vieil ennemi ou un nouvel ami ?”. Sciences Cliniques . 114 (3): 221–230. doi : 10.1042/CS20070193 . PMID 17688420 . S2CID 2248777 .
- ^ un b Bochud M, Marques-Vidal P, Burnier M, Paccaud F (2012). « Apport alimentaire en sel et maladies cardiovasculaires : Résumer les preuves » . Examens de santé publique . 33 (2): 530–52. doi : 10.1007/BF03391649 . Archivé de l’original le 2013-12-21.
- ^ Cook NR, Cutler JA, Obarzanek E, Buring JE, Rexrode KM, Kumanyika SK, et al. (avril 2007). “Effets à long terme de la réduction du sodium alimentaire sur les résultats des maladies cardiovasculaires : suivi observationnel des essais de prévention de l’hypertension (TOHP)” . BMJ . 334 (7599): 885–8. doi : 10.1136/bmj.39147.604896.55 . PMC 1857760 . PMID 17449506 .
- ^ un b Allaf M, Elghazaly H, Mohamed OG, Fareen MF, Zaman S, Salmasi AM, et al. (Cochrane Heart Group) (janvier 2021). “Jeûne intermittent pour la prévention des maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 1 (3) : CD013496. doi : 10.1002/14651858.CD013496.pub2 . PMC 8092432 . PMID 33512717 .
- ^ Turnbull F, Neal B, Ninomiya T, Algert C, Arima H, Barzi F, et al. (mai 2008). “Effets de différents régimes pour abaisser la tension artérielle sur les événements cardiovasculaires majeurs chez les adultes plus âgés et plus jeunes : méta-analyse d’essais randomisés” . BMJ . 336 (7653): 1121–3. doi : 10.1136/bmj.39548.738368.BE . PMC 2386598 . PMID 18480116 .
- ^ Collaboration des expérimentateurs du traitement d’abaissement de la pression artérielle (août 2014). “Traitement hypotenseur basé sur le risque cardiovasculaire: une méta-analyse des données individuelles des patients”. Lancette . 384 (9943): 591–598. doi : 10.1016/S0140-6736(14)61212-5 . PMID 25131978 . S2CID 19951800 .
- ^ Czernichow S, Zanchetti A, Turnbull F, Barzi F, Ninomiya T, Kengne AP, et al. (janvier 2011). “Les effets de la réduction de la pression artérielle et de différents régimes d’abaissement de la pression artérielle sur les événements cardiovasculaires majeurs en fonction de la pression artérielle de base : méta-analyse d’essais randomisés”. Journal de l’hypertension . 29 (1): 4–16. doi : 10.1097/HJH.0b013e32834000be . PMID 20881867 . S2CID 10374187 .
- ^ un b Turnbull F (le novembre de 2003). “Effets de différents régimes d’abaissement de la tension artérielle sur les événements cardiovasculaires majeurs : résultats d’aperçus prospectifs d’essais randomisés” . Lancet (Manuscrit soumis). 362 (9395): 1527–35. doi : 10.1016/s0140-6736(03)14739-3 . PMID 14615107 . S2CID 10730075 .
- ^ Go AS, Bauman MA, Coleman King SM, Fonarow GC, Lawrence W, Williams KA, Sanchez E (avril 2014). “Une approche efficace du contrôle de l’hypertension artérielle : un avis scientifique de l’American Heart Association, de l’American College of Cardiology et des Centers for Disease Control and Prevention” . Hypertension . 63 (4): 878–85. doi : 10.1161/HYP.0000000000000003 . PMID 24243703 .
- ^ Adler AJ, Martin N, Mariani J, Tajer CD, Owolabi OO, Free C, et al. (Cochrane Heart Group) (avril 2017). « Messagerie texte sur téléphone mobile pour améliorer l’adhésion aux médicaments dans la prévention secondaire des maladies cardiovasculaires » . La base de données Cochrane des revues systématiques . 2017 (4) : CD011851. doi : 10.1002/14651858.CD011851.pub2 . PMC 6478182 . PMID 28455948 .
- ^ un b Gutierrez J, Ramirez G, Rundek T, Sacco RL (juin 2012). “Thérapie par les statines dans la prévention des événements cardiovasculaires récurrents : une méta-analyse basée sur le sexe” . Archives de médecine interne . 172 (12): 909–19. doi : 10.1001/archinternmed.2012.2145 . PMID 22732744 .
- ^ Taylor F, Huffman MD, Macedo AF, Moore TH, Burke M, Davey Smith G, et al. (Janvier 2013). “Statines pour la prévention primaire des maladies cardiovasculaires” (PDF) . La base de données Cochrane des revues systématiques . 1 (1) : CD004816. doi : 10.1002/14651858.CD004816.pub5 . PMC 6481400 . PMID 23440795 .
- ^ “Statines dans la prévention cardiovasculaire primaire?” . Prescrire International . 27 (195) : 183. Juillet–août 2018 . Récupéré le 4 août 2018 .
- ^ Downs JR, O’Malley PG (août 2015). “Gestion de la dyslipidémie pour la réduction du risque de maladie cardiovasculaire : synopsis des lignes directrices de pratique clinique 2014 du département américain des anciens combattants et du département américain de la défense” . Annales de médecine interne . 163 (4) : 291–7. doi : 10.7326/m15-0840 . PMID 26099117 .
- ^ Keene D, Price C, Shun-Shin MJ, Francis DP (juillet 2014). “Effet sur le risque cardiovasculaire des traitements médicamenteux ciblés par les lipoprotéines de haute densité niacine, fibrates et inhibiteurs de la CETP : méta-analyse d’essais contrôlés randomisés incluant 117 411 patients” . BMJ . 349 : g4379. doi : 10.1136/bmj.g4379 . PMC 4103514 . PMID 25038074 .
- ^ Jakob T, Nordmann AJ, Schandelmaier S, Ferreira-González I, Briel M, et al. (Cochrane Heart Group) (novembre 2016). “Fibrates pour la prévention primaire des événements de maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 11 (3) : CD009753. doi : 10.1002/14651858.CD009753.pub2 . PMC 6464497 . PMID 27849333 .
- ^ Holman RR, Sourij H, Califf RM (juin 2014). “Essais de résultats cardiovasculaires de médicaments ou de stratégies hypoglycémiants dans le diabète de type 2”. Lancette . 383 (9933): 2008–17. doi : 10.1016/s0140-6736(14)60794-7 . PMID 24910232 . S2CID 5064731 .
- ^ Turnbull FM, Abraira C, Anderson RJ, Byington RP, Chalmers JP, Duckworth WC, et al. (novembre 2009). “Contrôle intensif de la glycémie et résultats macrovasculaires dans le diabète de type 2” . Diabétologie . 52 (11): 2288–98. doi : 10.1007/s00125-009-1470-0 . PMID 19655124 .
- ^ Berger JS, Lala A, Krantz MJ, Baker GS, Hiatt WR (juillet 2011). “Aspirine pour la prévention des événements cardiovasculaires chez les patients sans maladie cardiovasculaire clinique : une méta-analyse d’essais randomisés”. Journal américain du cœur . 162 (1) : 115–24.e2. doi : 10.1016/j.ahj.2011.04.006 . PMID 21742097 .
- ^ “Déclaration de recommandation finale Aspirine pour la prévention des maladies cardiovasculaires : médicaments préventifs” . Mars 2009. Archivé de l’original le 10 janvier 2015 . Récupéré le 15 janvier 2015 .
- ^ Arnett DK, Blumenthal RS, Albert MA, Buroker AB, Goldberger ZD, Hahn EJ, et al. (mars 2019). “Directive 2019 de l’ACC/AHA sur la prévention primaire des maladies cardiovasculaires : un rapport du groupe de travail de l’American College of Cardiology/American Heart Association sur les directives de pratique clinique” . Journal de l’American College of Cardiology . 74 (10) : e177–e232. doi : 10.1016/j.jacc.2019.03.010 . PMC 7685565 . PMID 30894318 .
- ^ Groupe de travail américain sur les services préventifs (mars 2009). “Aspirine pour la prévention des maladies cardiovasculaires : déclaration de recommandation du groupe de travail sur les services préventifs des États-Unis” . Annales de médecine interne . 150 (6): 396–404. doi : 10.7326/0003-4819-150-6-200903170-00008 . PMID 19293072 .
- ^ Collège américain des médecins thoraciques ; American Thoracic Society (septembre 2013), “Five Things Physicians and Patients Should Question” , Choose Wisely : an initiative of the ABIM Foundation , American College of Chest Physicians and American Thoracic Society , archivé de l’original le 3 novembre 2013 , récupéré le 6 janvier 2013
- ^ un b Sethi NJ, Safi S, Korang SK, Hróbjartsson A, Skoog M, Gluud C, Jakobsen JC, et al. (Cochrane Heart Group) (février 2021). “Antibiotiques pour la prévention secondaire des maladies coronariennes” . La base de données Cochrane des revues systématiques . 2 (5) : CD003610. doi : 10.1002/14651858.CD003610.pub4 . PMC 8094925 . PMID 33704780 .
- ^ Dibben, Grâce; Faulkner, James; Oldridge, Neil; Rees, Karen ; Thompson, David R.; Zwisler, Ann-Dorthe; Taylor, Rod S. (6 novembre 2021). “Réadaptation cardiaque basée sur l’exercice pour les maladies coronariennes” . La base de données Cochrane des revues systématiques . 2021 (11) : CD001800. doi : 10.1002/14651858.CD001800.pub4 . ISSN 1469-493X . PMC 8571912. PMID 34741536 .
- ^ Seron P, Lanas F, Pardo Hernandez H, Bonfill Cosp X (août 2014). “Exercice pour les personnes à haut risque cardiovasculaire” . La base de données Cochrane des revues systématiques (8) : CD009387. doi : 10.1002/14651858.CD009387.pub2 . PMC 6669260 . PMID 25120097 .
- ^ Lee IM, Shiroma EJ, Lobelo F, Puska P, Blair SN, Katzmarzyk PT (juillet 2012). “Effet de l’inactivité physique sur les principales maladies non transmissibles dans le monde : une analyse du fardeau de la maladie et de l’espérance de vie” . Lancette . 380 (9838) : 219–229. doi : 10.1016/S0140-6736(12)61031-9 . PMC 3645500 . PMID 22818936 .
- ^ Hartley L, Dyakova M, Holmes J, Clarke A, Lee MS, Ernst E, Rees K (mai 2014). “Yoga pour la prévention primaire des maladies cardiovasculaires” (PDF) . La base de données Cochrane des revues systématiques (5) : CD010072. doi : 10.1002/14651858.CD010072.pub2 . PMID 24825181 .
- ^ Ashworth NL, Chad KE, Harrison EL, Reeder BA, Marshall SC (janvier 2005). “Programmes d’activité physique à domicile versus en centre chez les personnes âgées” . La base de données Cochrane des revues systématiques (1) : CD004017. doi : 10.1002/14651858.cd004017.pub2 . PMC 6464851 . PMID 15674925 .
- ^ Al-Khudairy L, Flowers N, Wheelhouse R, Ghannam O, Hartley L, Stranges S, Rees K (mars 2017). “Supplémentation en vitamine C pour la prévention primaire des maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 2017 (3) : CD011114. doi : 10.1002/14651858.CD011114.pub2 . PMC 6464316 . PMID 28301692 .
- ^ Bhupathiraju SN, Tucker KL (août 2011). “Prévention des maladies coronariennes : nutriments, aliments et habitudes alimentaires” . Clinica Chimica Acta ; Journal international de chimie clinique . 412 (17-18): 1493-514. doi : 10.1016/j.cca.2011.04.038 . PMC 5945285 . PMID 21575619 .
- ^ Myung SK, Ju W, Cho B, Oh SW, Park SM, Koo BK, Park BJ (janvier 2013). “Efficacité des suppléments de vitamines et d’antioxydants dans la prévention des maladies cardiovasculaires : revue systématique et méta-analyse d’essais contrôlés randomisés” . BMJ . 346 : f10. doi : 10.1136/bmj.f10 . PMC 3548618 . PMID 23335472 .
- ^ Kim J, Choi J, Kwon SY, McEvoy JW, Blaha MJ, Blumenthal RS, et al. (juillet 2018). « Association de supplémentation en multivitamines et de minéraux et risque de maladie cardiovasculaire : une revue systématique et une méta-analyse » . Circulation : qualité et résultats cardiovasculaires . 11 (7) : e004224. doi : 10.1161/CIRCOUTCOMES.117.004224 . PMID 29991644 . S2CID 51615818 .
- ^ Fortmann SP, Burda BU, Senger CA, Lin JS, Whitlock EP (décembre 2013). “Les suppléments de vitamines et de minéraux dans la prévention primaire des maladies cardiovasculaires et du cancer : une revue systématique des preuves mise à jour pour le groupe de travail américain sur les services préventifs” . Annales de médecine interne . 159 (12): 824–834. doi : 10.7326/0003-4819-159-12-201312170-00729 . PMID 24217421 .
- ^ Bruckert E, Labreuche J, Amarenco P (juin 2010). “Méta-analyse de l’effet de l’acide nicotinique seul ou en combinaison sur les événements cardiovasculaires et l’athérosclérose”. Athérosclérose . 210 (2): 353–361. doi : 10.1016/j.atherosclerosis.2009.12.023 . PMID 20079494 .
- ^ Lavigne PM, Karas RH (janvier 2013). “L’état actuel de la niacine dans la prévention des maladies cardiovasculaires : une revue systématique et une méta-régression” . Journal de l’American College of Cardiology . 61 (4): 440–446. doi : 10.1016/j.jacc.2012.10.030 . PMID 23265337 .
- ^ Jee SH, Miller ER, Guallar E, Singh VK, Appel LJ, Klag MJ (août 2002). “L’effet de la supplémentation en magnésium sur la tension artérielle : une méta-analyse d’essais cliniques randomisés” . Tourillon américain d’hypertension . 15 (8) : 691–6. doi : 10.1016/S0895-7061(02)02964-3 . PMID 12160191 .
- ^ Zipes DP, Camm AJ, Borggrefe M, Buxton AE, Chaitman B, Fromer M, et al. (septembre 2006). « ACC/AHA/ESC 2006 Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death : a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines (comité de rédaction to develop Guidelines for Management of Patients With Ventricular Arhythmias and the Prevention of Sudden Cardiac Death) : développé en collaboration avec l’European Heart Rhythm Association et la Heart Rhythm Society” . Circulation . 114 (10) : e385-484. doi : 10.1161/CIRCULATIONAHA.106.178233 . PMID 16935995 .
- ^ Kwak SM, Myung SK, Lee YJ, Seo HG (mai 2012). “Efficacité des suppléments d’acides gras oméga-3 (acide eicosapentaénoïque et acide docosahexaénoïque) dans la prévention secondaire des maladies cardiovasculaires : une méta-analyse d’essais randomisés, à double insu et contrôlés par placebo” . Archives de médecine interne . 172 (9) : 686–694. doi : 10.1001/archinternmed.2012.262 . PMID 22493407 .
- ^ Clar C, Oseni Z, Fleurs N, Keshtkar-Jahromi M, Rees K (mai 2015). “Les vaccins contre la grippe pour prévenir les maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 2015 (5) : CD005050. doi : 10.1002/14651858.CD005050.pub3 . PMC 8511741 . PMID 25940444 . S2CID 205176857 .
- ^ un b Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF (2018). Livre électronique sur les maladies cardiaques de Braunwald : un manuel de médecine cardiovasculaire . Sciences de la santé Elsevier. p. 15. ISBN 9780323555937.
- ^ “Qu’est-ce que la maladie cardiovasculaire?” . www.heart.org . Récupéré le 07/04/2022 .
- ^ Saiz LC, Gorricho J, Garjón J, Celaya MC, Erviti J, Leache L (septembre 2020). “Cibles de tension artérielle pour le traitement des personnes souffrant d’hypertension et de maladies cardiovasculaires” . La base de données Cochrane des revues systématiques . 2020 (9) : CD010315. doi : 10.1002/14651858.CD010315.pub4 . PMC 8094921 . PMID 32905623 .
- ^ Roo S. “Maladie cardiaque parmi les Sud-Asiatiques: une épidémie silencieuse” . Association indienne du cœur. Archivé de l’original le 18/05/2015 . Récupéré le 31/12/2018 .
- ^ Thompson RC, Allam AH, Lombardi GP, Wann LS, Sutherland ML, Sutherland JD, et al. (Avril 2013). “L’athérosclérose à travers 4000 ans d’histoire humaine: l’étude Horus de quatre populations anciennes”. Lancette . 381 (9873): 1211–22. doi : 10.1016/s0140-6736(13)60598-x . PMID 23489753 . S2CID 16928278 .
- ^ Alberti FB (2013-05-01). « Le cœur de John Hunter » . Le Bulletin du Collège royal des chirurgiens d’Angleterre . 95 (5): 168–69. doi : 10.1308/003588413X13643054409261 . ISSN 1473-6357 .
- ^ Ruparelia N, Chai JT, Fisher EA, Choudhury RP (mars 2017). “Processus inflammatoires dans les maladies cardiovasculaires : une voie vers des thérapies ciblées” . Revues naturelles. Cardiologie . 14 (3): 133–144. doi : 10.1038/nrcardio.2016.185 . PMC 5525550 . PMID 27905474 .
- ^ Tang WH, Hazen SL (janvier 2017). “L’athérosclérose en 2016 : Avancées dans de nouvelles cibles thérapeutiques de l’athérosclérose” . Revues naturelles. Cardiologie . 14 (2): 71–72. doi : 10.1038/nrcardio.2016.216 . PMC 5880294 . PMID 28094270 .
- ^ Swerdlow DI, Humphries SE (février 2017). “Génétique de CHD en 2016 : Variantes génétiques communes et rares et risque de CHD”. Revues naturelles. Cardiologie . 14 (2): 73–74. doi : 10.1038/nrcardio.2016.209 . PMID 28054577 . S2CID 13738641 .
Liens externes
- Lignes directrices ESC 2021 sur la prévention des maladies cardiovasculaires en pratique clinique
- Maladie cardiovasculaire à Curlie
- Heart Disease MedicineNet Diapositives, photos, descriptions
- Calculateur de risque