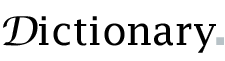Mortalité infantile
La mortalité infantile est le décès des jeunes enfants de moins de 1 an. [1] Ce nombre de décès est mesuré par le taux de mortalité infantile ( TMI ), qui est la probabilité de décès d’enfants de moins d’un an pour 1 000 naissances vivantes. [2] Le taux de mortalité des moins de cinq ans, appelé taux de mortalité infantile , est également une statistique importante, étant donné que le taux de mortalité infantile ne concerne que les enfants de moins d’un an. [3]
 Carte mondiale des taux de mortalité infantile en 2017
Carte mondiale des taux de mortalité infantile en 2017
En 2013, la principale cause de mortalité infantile aux États-Unis était les Malformations congénitales. [4] Les autres principales causes de mortalité infantile comprennent l’ Asphyxie à la naissance , la pneumonie , les Malformations congénitales , les complications de l’accouchement à terme telles que la présentation anormale du prolapsus du cordon ombilical du fœtus ou le travail prolongé , [5] l’infection néonatale , la diarrhée , le paludisme , la rougeole et la malnutrition . [6] L’une des causes évitables les plus courantes de mortalité infantile est le tabagisme pendant la grossesse. [7]Le manque de soins prénatals, la consommation d’alcool pendant la grossesse et la consommation de drogues entraînent également des complications pouvant entraîner la mortalité infantile. [8] [ échec de la vérification ] De nombreux facteurs environnementaux contribuent à la mortalité infantile, tels que le niveau d’éducation de la mère, les conditions environnementales et l’infrastructure politique et médicale. [9] L’amélioration de l’assainissement , l’accès à l’eau potable, la vaccination contre les Maladies infectieuses et d’autres mesures de santé publique peuvent aider à réduire les taux élevés de mortalité infantile.
En 1990, 8,8 millions de nourrissons de moins d’un an sont morts dans le monde. [10] Jusqu’en 2015, ce nombre a presque diminué de moitié pour atteindre 4,6 millions de décès infantiles. [11] Au cours de la même période, le taux de mortalité infantile est passé de 65 décès pour 1 000 naissances vivantes à 29 décès pour 1 000. [12] Dans le monde, 5,4 millions d’enfants sont morts avant leur cinquième anniversaire en 2017. [13] En 1990, le nombre de décès d’enfants était de 12,6 millions. [11] Plus de 60 % de ces décès sont considérés comme évitables grâce à des mesures peu coûteuses telles que l’allaitement maternel continu, les vaccinations et l’amélioration de la nutrition. [14]
Le taux de mortalité infantile, mais pas le taux de mortalité infantile, était un indicateur utilisé pour suivre les progrès vers le quatrième objectif des objectifs du Millénaire pour le développement des Nations Unies pour l’année 2015. Une réduction de la mortalité infantile est désormais une cible du Objectifs de développement — Objectif numéro 3 : Permettre à tous de vivre en bonne santé et promouvoir le bien-être de tous à tout âge. [15] Partout dans le monde, le taux de mortalité infantile (IMR) fluctue considérablement, et selon la biotechnologie et les sciences de la santé, l’éducation et l’espérance de vie dans le pays sont les principaux indicateurs de l’IMR. [16]Cette étude a été menée dans 135 pays sur une période de 11 ans, le continent africain ayant le taux de mortalité infantile le plus élevé de toutes les régions étudiées avec 68 décès pour 1 000 naissances vivantes. [16]
Classification
Le taux de mortalité infantile (TMI) est le nombre de décès pour 1 000 naissances vivantes d’enfants de moins d’un an. Le taux pour une région donnée est le nombre d’enfants décédés avant l’âge d’un an, divisé par le nombre de naissances vivantes au cours de l’année, multiplié par 1 000. [17]
Formes de mortalité infantile :
- La mortalité périnatale est la mort fœtale tardive (de 22 semaines de gestation à la naissance) ou la mort d’un nouveau-né jusqu’à une semaine après l’accouchement. [17]
- La Mortalité néonatale est le décès du nouveau-né survenant dans les 28 jours suivant l’accouchement. La mort néonatale est souvent attribuée à un accès insuffisant aux soins médicaux de base, pendant la grossesse et après l’accouchement. Cela représente 40 à 60 % de la mortalité infantile dans les pays en développement. [18]
- La mortalité post-néonatale correspond au décès d’enfants âgés de 29 jours à un an. Les principales causes de décès postnéonatale sont la malnutrition, les Maladies infectieuses, les troubles de la grossesse, le Syndrome de mort subite du nourrisson et les problèmes liés à l’environnement familial. [19]
causes
Les causes de mortalité infantile conduisent directement au décès. [20] Les barrières environnementales et sociales empêchent l’accès aux ressources médicales de base et contribuent ainsi à l’augmentation du taux de mortalité infantile ; 99 % des décès de nourrissons surviennent dans les pays en développement, et 86 % de ces décès sont dus à des infections , des Naissances prématurées , des complications lors de l’accouchement, une asphyxie périnatale et des traumatismes à la naissance. [17] La plus grande réduction en pourcentage de la mortalité infantile se produit dans les pays qui ont déjà de faibles taux de mortalité infantile. [21]Les causes courantes peuvent être évitées grâce à des mesures peu coûteuses. Aux États-Unis, l’un des principaux déterminants du risque de mortalité infantile est le poids du nourrisson à la naissance, un poids à la naissance inférieur augmentant le risque de mortalité infantile. Les déterminants du faible poids à la naissance comprennent des facteurs socio-économiques, psychologiques, comportementaux et environnementaux. [22]
Médecine et biologie
Les causes de mortalité infantile et de décès liées à des conditions médicales comprennent : le faible poids à la naissance, le Syndrome de mort subite du nourrisson , la malnutrition, les Malformations congénitales et les Maladies infectieuses, le faible revenu pour les soins de santé, y compris les maladies tropicales négligées .
L’American Academy of Pediatrics recommande que les nourrissons aient besoin de plusieurs doses de vaccins tels que le vaccin contre la diphtérie, le tétanos et la coqueluche acellulaire , le vaccin contre Haemophilus influenzae de type b (Hib) , le vaccin contre l’hépatite B (HepB) , le vaccin antipoliomyélitique inactivé (VPI) et le vaccin contre le pneumocoque ( PCV). Des recherches menées par le comité d’examen de l’innocuité de l’immunisation de l’ Institute of Medicine ont conclu qu’il n’y avait aucun lien entre ces vaccins et le risque de SMSN chez les nourrissons.
Naissance prématurée
La naissance prématurée ou prématurée (PTB) est définie comme une naissance avant 37 semaines de gestation et peut être encore sous-classée comme extrêmement PTB (survenant à moins de 28 semaines de gestation), naissance très prématurée (survenant entre 28 et 32 semaines de gestation), et TBP modérée à tardive (survenant de 32 à 36 semaines de gestation). Un âge gestationnel inférieur augmente le risque de mortalité infantile. [23]
Au cours de la dernière décennie, la prématurité a été la principale cause de mortalité dans le monde chez les nouveau-nés et les enfants de moins de cinq ans. Le taux global de mortalité par TBP en 2010 était de 11,1 % (15 millions de décès) dans le monde et était le plus élevé dans les pays à revenu faible ou intermédiaire d’Afrique subsaharienne et d’Asie du Sud (60 % de tous les TBP), par rapport aux pays à revenu élevé d’Europe, ou les États Unis. [24] Les pays à faible revenu disposent également de ressources limitées pour répondre aux besoins des prématurés, ce qui augmente le risque de mortalité infantile. Le taux de survie dans ces pays, pour les nourrissons nés avant 28 semaines de gestation est de 10 %, contre un taux de survie de 90 % dans les pays à revenu élevé. [25]
La naissance prématurée peut être soit spontanée, soit provoquée médicalement. Le risque de TBP spontanée augmente avec “l’âge maternel extrême (jeune et vieux), l’intervalle intergrossesse court, la gestation multiple, la technologie de procréation assistée, les antécédents de TBP, les antécédents familiaux, la toxicomanie, la consommation de cigarettes, le faible statut Socio-économique de la mère, le retard ou l’absence soins prénatals, faible poids maternel avant la grossesse, vaginose bactérienne, maladie parodontale et faible prise de poids pendant la grossesse. » [26] Les TBP d’origine médicale sont souvent pratiquées lorsque la poursuite de la grossesse présente des risques importants pour la mère ou le fœtus. Les facteurs d’attribution les plus courants de la TBP d’origine médicale comprennent la prééclampsie, le diabète, les problèmes de santé maternels et la détresse fœtale ou les problèmes de développement. [27]Malgré ces facteurs de risque, les causes sous-jacentes des décès prématurés de nourrissons sont souvent inconnues et environ 65 % de tous les cas ne sont associés à aucun facteur de risque connu. [23]
Comprendre les causes biologiques et les prédicteurs est important pour identifier et prévenir les Naissances prématurées et la mortalité infantile. Alors que les mécanismes exacts responsables de l’induction d’une naissance prématurée sont souvent inconnus, de nombreux facteurs de risque sous-jacents sont associés à l’inflammation. Environ “80 % des Naissances prématurées qui surviennent à <1000 g ou à <28 à 30 semaines de gestation” ont été associées à une inflammation. Il a été démontré que les biomarqueurs de l’inflammation, notamment la protéine C-réactive, la ferritine, diverses interleukines, les chimiokines, les cytokines, les défensines et les bactéries, sont associés à des risques accrus d’infection ou d’accouchement prématuré lié à l’inflammation. Des fluides biologiques ont été utilisés pour analyser ces marqueurs dans l’espoir de comprendre la pathologie de l’accouchement prématuré, mais ne sont pas toujours utiles s’ils ne sont pas acquis au moment opportun de la gestation. Par exemple, des biomarqueurs tels que la fibronectihn sont des prédicteurs précis d’une naissance prématurée à plus de 24 semaines de gestation, mais ont de mauvaises valeurs prédictives avant cette date.[28]
Syndrome de mort subite du nourrisson
Le Syndrome de mort subite du nourrisson (SMSN) est un syndrome dans lequel un nourrisson meurt pendant son sommeil sans raison. Même avec une autopsie complète, personne n’a été en mesure de comprendre ce qui cause cette maladie. Cette maladie est plus fréquente dans les pays occidentaux. [29] À tel point que le Center for Disease Control des États-Unis signale que le Syndrome de mort subite du nourrisson est la principale cause de décès chez les nourrissons âgés de 1 mois à 1 an. [30] Même si les chercheurs ne savent pas exactement ce qui cause cette maladie, ils ont découvert qu’il est plus sain pour les bébés de dormir sur le dos plutôt que sur le ventre. [31]Cette découverte a sauvé de nombreuses familles du drame que provoque cette maladie. Les scientifiques ont également découvert trois causes dans un modèle qu’ils ont créé appelé “le modèle contemporain du triple risque”. Ce modèle indique trois conditions telles que le tabagisme de la mère pendant la grossesse, l’âge du nourrisson et le stress faisant référence à des conditions telles que la surchauffe, le sommeil enclin, le co-sommeil et le couvre-chef. [29] Au début des années 1990, on a soutenu que les vaccinations pouvaient être attribuées à un risque accru de Syndrome de mort subite du nourrisson; cependant, des études depuis lors ont prouvé le contraire et soutiennent en fait l’idée que les vaccinations offrent des propriétés protectrices en réduisant le risque de mort subite du nourrisson. [32]
Aux États-Unis, environ 3500 décès de nourrissons sont attribués à des décès liés au sommeil inclus dans cette catégorie est le Syndrome de mort subite du nourrisson. [33] Pour cette raison, l’American Academy of Pediatrics recommande de fournir aux nourrissons des environnements de sommeil sûrs ; De plus, pour réduire ces mortalités liées au sommeil, ils recommandent la prévention des éléments suivants, respectivement, pendant la grossesse ou autour des nourrissons : l’exposition à la fumée, à l’alcool et aux drogues illicites – cela inclut le tabagisme passif. [33] Ils recommandent cependant les choses à faire suivantes : allaiter, programmer les vaccinations selon le calendrier de vaccination approprié et utiliser une tétine. [33]
Malformations congénitales
Les Malformations congénitales sont des Malformations congénitales avec lesquelles les bébés naissent, comme la fente labiale et palatine, le syndrome de Down et les malformations cardiaques. Certaines Malformations congénitales peuvent être plus probables lorsque la mère consomme de l’alcool, mais peuvent également être causées par des facteurs génétiques ou inconnus. [34] Les Malformations congénitales ont eu un impact significatif sur la mortalité infantile. La malnutrition et les Maladies infectieuses étaient la principale cause de décès dans les pays moins développés. Dans les Caraïbes et en Amérique latine, les Malformations congénitales ne représentaient que 5 % des décès infantiles, tandis que la malnutrition et les Maladies infectieuses représentaient 7 % à 27 % des décès infantiles dans les années 1980. [35]Dans les pays plus développés comme les États-Unis, il y a eu une augmentation des décès infantiles dus à des Malformations congénitales. Ces Malformations congénitales étaient principalement dues à des problèmes cardiaques et du système nerveux central. Au 19ème siècle, il y a eu une diminution du nombre de décès infantiles dus aux maladies cardiaques. De 1979 à 1997, il y a eu une baisse de 39 % de la mortalité infantile due aux problèmes cardiaques. [36]
Faible poids de naissance
L’ insuffisance pondérale à la naissance représente 60 à 80 % du taux de mortalité infantile dans les pays en développement. Le New England Journal of Medicinea déclaré que “les taux de mortalité les plus bas surviennent chez les nourrissons pesant de 3 000 à 3 500 g (6,6 à 7,7 lb). Pour les nourrissons nés pesant 2 500 g (5,5 lb) ou moins, le taux de mortalité augmente rapidement avec la diminution du poids, et la plupart des nourrissons pesant 1 000 g (2,2 lb) ou moins meurent Comparativement aux nourrissons de poids normal, ceux qui ont un faible poids à la naissance sont près de 40 fois plus susceptibles de mourir pendant la période néonatale ; pour les nourrissons dont le poids à la naissance est très faible, le risque relatif de décès néonatals est près de 200 fois plus élevé.” La mortalité infantile due à un faible poids à la naissance est généralement une cause directe découlant d’autres complications médicales telles que l’accouchement prématuré, le mauvais état nutritionnel de la mère, le manque de soins prénatals , la maladie maternelle pendant la grossesse et un environnement domestique insalubre. [17]Avec le poids à la naissance, la période de gestation constitue les deux facteurs prédictifs les plus importants des chances de survie d’un nourrisson et de son état de santé général. [37]
Selon le New England Journal of Medicine , “au cours des deux dernières décennies, le taux de mortalité infantile (décès de moins d’un an pour mille naissances vivantes) aux États-Unis a fortement diminué”. Le faible poids à la naissance des mères afro-américaines reste deux fois plus élevé que celui des femmes blanches. LBW peut être la principale cause de décès infantiles, et il est largement évitable. Bien qu’il soit évitable, les solutions ne sont peut-être pas les programmes les plus simples mais les plus efficaces pour aider à prévenir les IPN sont une combinaison de soins de santé, d’éducation, d’environnement, de modification mentale et de politique publique, influençant une culture soutenant le mode de vie. [38] La prématurité est la principale cause de décès de nouveau-nés dans le monde. [39]Même si l’Amérique surpasse de nombreux autres pays en matière de soins et de sauvetage des prématurés, le pourcentage de femmes américaines qui accouchent prématurément est comparable à celui des pays en développement. Les raisons en sont notamment les grossesses chez les adolescentes , l’augmentation du nombre de femmes enceintes de plus de trente-cinq ans, l’augmentation du recours à la fécondation in vitro qui augmente le risque de naissances multiples, l’obésité et le diabète. De plus, les femmes qui n’ont pas accès aux soins de santé sont moins susceptibles de consulter un médecin, ce qui augmente leur risque d’accoucher prématurément. [40]
Malnutrition
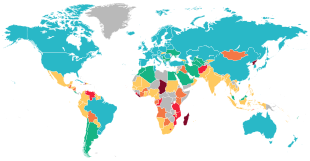
 Pourcentage de la population souffrant de la faim, Programme alimentaire mondial , 2020.
Pourcentage de la population souffrant de la faim, Programme alimentaire mondial , 2020.
< 2,5% < 5,0% 5,0–14,9% 15,0–24,9% 25,0–34,9% > 35,0% Pas de données
La malnutrition ou dénutrition est définie comme un apport insuffisant en nutriments, tels que les protéines et les vitamines, qui affecte négativement la croissance, l’énergie et le développement des personnes partout dans le monde. [41] Il est particulièrement répandu chez les femmes et les nourrissons de moins de 5 ans qui vivent dans les pays en développement des régions les plus pauvres d’Afrique, d’Asie et d’Amérique latine. [42] Les enfants sont les plus vulnérables car ils n’ont pas encore pleinement développé un système immunitaire fort, et dépendent des parents pour fournir la nourriture et l’apport nutritionnel nécessaires. On estime qu’environ 3,5 millions d’enfants meurent chaque année des suites de la malnutrition infantile ou maternelle, le retard de croissance, l’insuffisance pondérale et l’insuffisance pondérale à la naissance étant responsables d’environ 2,2 millions de décès associés. [43]Les facteurs qui contribuent à la malnutrition sont socio-économiques, environnementaux, le statut de genre, l’emplacement régional et les pratiques culturelles d’allaitement. [44] Il est difficile d’évaluer le facteur le plus pressant car ils peuvent s’entremêler et varier d’une région à l’autre.
Effets indésirables de la malnutrition
Les enfants souffrant de malnutrition sont confrontés à des effets physiques néfastes tels que le retard de croissance, l’émaciation ou le surpoids. [45] De telles caractéristiques impliquent une différence dans les rapports poids/taille pour l’âge par rapport aux normes adéquates. En Afrique, le nombre d’enfants souffrant d’un retard de croissance a augmenté, tandis que l’Asie compte le plus d’enfants de moins de 5 ans souffrant d’émaciation. [46] Le nombre d’enfants en surpoids a augmenté dans toutes les régions du globe. [46] Des nutriments inadéquats affectent négativement le développement physique et cognitif, augmentant la susceptibilité aux problèmes de santé graves. Une carence en micronutriments tels que le fer a été associée à des enfants souffrant d’anémie, de fatigue et d’un développement cérébral médiocre. [45]De même, le manque de vitamine A est la principale cause de cécité chez les enfants malnutris. [45] Le résultat de la malnutrition chez les enfants entraîne une diminution de la capacité du système immunitaire à combattre les infections, entraînant des taux plus élevés de décès dus à des maladies telles que le paludisme, les maladies respiratoires et la diarrhée. [47]
Maladies infectieuses
Les bébés nés dans les pays à revenu faible ou intermédiaire d’Afrique subsaharienne et d’Asie du Sud sont les plus exposés au risque de décès néonatal. Les infections bactériennes de la circulation sanguine, des poumons et de l’enveloppe cérébrale (méningite) sont responsables de 25 % des décès néonatals. Les nouveau-nés peuvent contracter des infections pendant la naissance à cause de bactéries présentes dans l’appareil reproducteur de leur mère. La mère peut ne pas être au courant de l’infection, ou elle peut avoir une maladie inflammatoire pelvienne non traitée ou une Maladie sexuellement transmissible. Ces bactéries peuvent remonter le canal vaginal dans le sac amniotique entourant le bébé. L’infection maternelle à diffusion hématogène est une autre voie d’infection bactérienne de la mère au bébé. L’infection néonatale est également plus probable avec la rupture prématurée des membranes (PROM) du sac amniotique. [48]
Sept décès d’enfants sur dix sont dus à des Maladies infectieuses : Infection respiratoire aiguë , diarrhée , rougeole et paludisme . Les infections respiratoires aiguës telles que la pneumonie , la bronchite et la bronchiolite représentent 30 % des décès d’enfants ; 95 % des cas de pneumonie surviennent dans les pays en développement. La diarrhée est la deuxième cause de mortalité infantile dans le monde, tandis que le paludisme est à l’origine de 11 % des décès d’enfants. La rougeole est la cinquième cause de mortalité infantile. [17] [49] L’Acide folique pour les mères est un moyen de lutter contre la carence en fer. Quelques mesures de santé publiqueles mesures utilisées pour réduire les niveaux d’anémie ferriprive comprennent l’iodation du sel ou de l’eau de boisson et l’ajout de suppléments de vitamine A et de multivitamines dans l’alimentation de la mère. [17] Une carence en cette vitamine provoque certains types d’ anémie (faible nombre de globules rouges). [50]
Environnement
Le taux de mortalité infantile peut être une mesure de la santé et de la condition sociale d’une nation. [37] [51] Il s’agit d’un composite d’un certain nombre de taux de composants qui ont leur relation distincte avec divers facteurs sociaux et peuvent souvent être considérés comme un indicateur pour mesurer le niveau de disparité Socio-économique dans un pays. [51]
La pollution organique de l’eau est un meilleur indicateur de la mortalité infantile que les dépenses de santé par habitant. L’eau contaminée par divers Agents pathogènes abrite une foule d’ infections parasitaires et microbiennes . Les Maladies infectieuses et les parasites sont transportés par la pollution de l’eau provenant des déchets animaux. [52] Les zones de faible statut Socio-économique sont plus sujettes à une infrastructure de plomberie inadéquate et à des installations mal entretenues. [17] La combustion de combustibles inefficaces double le taux d’enfants de moins de 5 ans souffrant d’infections aiguës des voies respiratoires. [17]Le climat et la géographie jouent souvent un rôle dans les conditions d’assainissement. Par exemple, l’inaccessibilité à l’eau potable exacerbe les mauvaises conditions d’assainissement. [52]
Les personnes qui vivent dans des zones où la pollution atmosphérique par les particules (PM) est plus élevée ont tendance à avoir plus de problèmes de santé à tous les niveaux. Les effets à court et à long terme de la pollution de l’air ambiant sont associés à une augmentation du taux de mortalité, y compris la mortalité infantile. La pollution de l’air est systématiquement associée à la mortalité post-néonatale due aux effets respiratoires et au Syndrome de mort subite du nourrisson. Plus précisément, la pollution de l’air est fortement associée aux SID aux États-Unis au cours de la phase post-néonatale. [53] La mortalité infantile élevée est exacerbée parce que les nouveau-nés sont un sous-groupe vulnérable qui est affecté par la pollution de l’air. [54]Les nouveau-nés qui sont nés dans ces environnements ne font pas exception. Les femmes enceintes exposées quotidiennement à une plus grande pollution de l’air doivent être étroitement surveillées par leur médecin, ainsi qu’après la naissance du bébé. Les bébés qui vivent dans des zones moins polluées ont plus de chances de vivre jusqu’à leur premier anniversaire. Comme on pouvait s’y attendre, les bébés qui vivent dans des environnements où la pollution de l’air est plus élevée sont plus à risque de mortalité infantile. Les zones où la pollution atmosphérique est plus élevée ont également plus de chances d’avoir une densité de population plus élevée, des taux de criminalité plus élevés et des niveaux de revenu plus faibles, ce qui peut entraîner des taux de mortalité infantile plus élevés. [55]
Le principal polluant responsable des taux de mortalité infantile est le monoxyde de carbone . Le monoxyde de carbone est un gaz incolore et inodore qui nuit particulièrement aux nourrissons en raison de leur système respiratoire immature. [56] Un autre polluant majeur est la fumée secondaire, qui est un polluant qui peut avoir des effets néfastes sur un fœtus. Selon l’ American Journal of Public Health, “en 2006, plus de 42 000 Américains sont morts de maladies attribuables à la fumée secondaire, dont plus de 41 000 adultes et près de 900 nourrissons … soit 36 % des nourrissons décédés d’un faible poids à la naissance causé par l’exposition au tabagisme maternel in utero étaient des Noirs, tout comme 28 % de ceux qui mouraient du syndrome de détresse respiratoire, 25 % mouraient d’autres affections respiratoires et 24 % mouraient du Syndrome de mort subite du nourrisson. » L’American Journal of Epidemiology a également déclaré que « Par rapport aux femmes non-fumeuses accouchant pour la première fois, les femmes qui fumaient moins d’un paquet de cigarettes par jour avaient un risque de mortalité 25 % plus élevé, et celles qui fumaient un ou plusieurs paquets par jour avaient un 56 % de risque en plus. Parmi les femmes ayant eu leur deuxième naissance ou plus, les fumeuses ont connu une mortalité 30 % plus élevée que les non-fumeuses. »
La recherche moderne aux États-Unis sur les disparités raciales dans la mortalité infantile suggère un lien entre le Racisme institutionnalisé qui imprègne l’environnement et les taux élevés de mortalité infantile afro-américaine. En synthèse de cette recherche, il a été observé que “la mortalité infantile afro-américaine reste élevée en raison des arrangements sociaux qui existent entre les groupes et des expériences tout au long de la vie répondant à la dynamique de pouvoir résultante de ces arrangements”. [22]
Il est important de noter que les taux de mortalité infantile ne diminuent pas chez les Afro-Américains même si leur statut Socio-économique s’améliore. Parker Dominguez de l’Université de Californie du Sud a fait des progrès dans la détermination du raisonnement derrière cela, affirmant que les femmes noires sont plus sujettes au stress psychologique que les autres femmes de races différentes aux États-Unis. Le stress est un facteur majeur dans l’induction du travail chez les femmes enceintes et, par conséquent, des niveaux élevés de stress pendant la grossesse pourraient entraîner des Naissances prématurées qui pourraient être mortelles pour le nourrisson. [57]
Traumatisme de la petite enfance
Les traumatismes de la petite enfance comprennent les abus physiques, sexuels et psychologiques d’un enfant âgé de zéro à cinq ans. Les traumatismes au cours du développement précoce ont un impact extrême au cours d’une vie et contribuent de manière significative à la mortalité infantile. Les organes en développement sont fragiles. Lorsqu’un enfant est secoué, battu, étranglé ou violé, l’impact est exponentiellement plus destructeur que lorsque le même abus se produit dans un corps pleinement développé. Des études estiment que 1 à 2 enfants américains sur 100 000 sont mortellement blessés chaque année. Malheureusement, il est raisonnable de supposer que ces statistiques sous-représentent la mortalité réelle. [58] [59]Les trois quarts (70,6 %) des décès d’enfants au cours de l’année 2018 concernaient des enfants de moins de 3 ans, et les enfants de moins de 1 an représentaient 49,4 % de tous les décès. [58] En particulier, l’identification correcte des décès dus à la négligence est problématique, et les enfants victimes de mort subite inattendue ou ceux qui semblent être des causes non intentionnelles à la surface ont souvent des facteurs de risque évitables qui sont sensiblement similaires à ceux des familles maltraitées.
Il existe une relation directe entre l’âge des mauvais traitements/blessures et le risque de décès. Plus un enfant est jeune, plus la maltraitance est dangereuse. [60]
On pense que la configuration familiale, [61] [62] le sexe de l’enfant, l’isolement social, le manque de soutien, la jeunesse maternelle, l’état matrimonial, la pauvreté , l’ ACES parental et les pratiques parentales [63] contribuent à un risque accru. [58]
Facteurs socio-économiques

 Les taux de mortalité infantile sont plus élevés dans les pays où les inégalités économiques sont plus fortes
Les taux de mortalité infantile sont plus élevés dans les pays où les inégalités économiques sont plus fortes
La classe sociale est un facteur majeur de la mortalité infantile, à la fois historiquement et aujourd’hui. Entre 1912 et 1915, le Children’s Bureau aux États-Unis a examiné les données de huit villes et près de 23 000 naissances vivantes. Ils ont découvert que des revenus plus faibles ont tendance à être corrélés à une mortalité infantile plus élevée. Dans les cas où le père n’avait pas de revenu, le taux de mortalité infantile était de 357 % supérieur à celui des personnes à revenu le plus élevé (1 250 $ et plus). Les différences entre les races étaient également apparentes. Les mères afro-américaines connaissent une mortalité infantile à un taux supérieur de 44 % à la moyenne ; [64] cependant, la recherche indique que les facteurs socio-économiques n’expliquent pas totalement les disparités raciales dans la mortalité infantile. [22]
Alors que la mortalité infantile est normalement corrélée négativement avec le PIB, une récession peut en effet avoir des effets à court terme opposés. Une étude récente de The Economist a montré que les ralentissements économiques réduisent la quantité de pollution atmosphérique, ce qui entraîne une baisse du taux de mortalité infantile. À la fin des années 1970 et au début des années 1980, on estime que l’impact de la récession sur la qualité de l’air a sauvé environ 1 300 bébés américains. [65] Ce n’est que pendant les profondes récessions que la mortalité infantile augmente. Selon Norbert Schady et Marc-François Smitz, les récessions lorsque le PIB par habitant baisse de 15 % ou plus augmentent la mortalité infantile. [66]
La classe sociale dicte quels services médicaux sont disponibles pour un individu. Les disparités dues aux facteurs socio -économiques ont été exacerbées par les progrès de la technologie médicale . Les pays développés, notamment les États-Unis, ont constaté une divergence entre ceux qui vivent dans la pauvreté et qui ne peuvent pas se permettre des ressources médicales avancées, ce qui entraîne un risque accru de mortalité infantile, et les autres. [51]

 Pays en 2019 PIB (nominal) par habitant . [67]
Pays en 2019 PIB (nominal) par habitant . [67]
La perspective de la modernisation politique, la théorie économique néo-classique selon laquelle les biens rares sont le plus efficacement distribués sur le marché, disent que le niveau de démocratie politique influence le taux de mortalité infantile. Les pays en développement dotés de gouvernements démocratiques ont tendance à être plus sensibles à l’opinion publique, aux Mouvements sociaux et aux Groupes d’intérêts spéciaux pour des questions telles que la mortalité infantile. En revanche, les gouvernements non démocratiques s’intéressent davantage aux questions d’entreprise et moins aux questions de santé. Le statut démocratique affecte la dépendance d’une nation envers son état économique via les exportations, les investissements des sociétés multinationales et les institutions de prêt internationales. [68]
Les niveaux de développement socioéconomique et d’intégration mondiale sont inversement liés au taux de mortalité infantile d’un pays. [17] [69] La perspective de dépendance se produit dans un système global de capital. L’impact interne d’une nation est fortement influencé par sa position dans l’économie mondiale et a des effets négatifs sur la survie des enfants dans les pays en développement. [52] Les pays peuvent subir des effets disproportionnés de leur commerce et de leur stratification au sein du système mondial. [70] Il contribue à la division mondiale du travail , déformant l’ économie nationaledes nations en développement. La dépendance des pays en développement peut entraîner une réduction du taux de croissance économique, accroître les inégalités de revenus inter et intra-nationales et nuire au bien-être de la population d’un pays. Une coopération collective entre pays économiques joue un rôle dans les politiques de développement des pays les plus pauvres et périphériques du monde. [68]
Ces facteurs économiques présentent des défis pour les politiques de santé publique des gouvernements . [52] Si la capacité de la nation à augmenter ses propres revenus est compromise, les gouvernements perdront le financement de ses programmes de services de santé, y compris les services qui visent à réduire les taux de mortalité infantile. [68] Les pays périphériques sont plus vulnérables aux éventuels effets négatifs de la mondialisation et du commerce par rapport aux pays clés du marché mondial. [52]
Même avec une économie forte et une croissance économique (mesurée par le produit national brut d’un pays ), les avancées des technologies médicales peuvent ne pas être ressenties par tout le monde, ce qui se prête à des disparités sociales croissantes. [51] En Angleterre, de 2014 à 2017, une augmentation de la mortalité infantile a été constatée de manière disproportionnée dans les autorités locales les plus défavorisées, où la tendance antérieure à la baisse de la mortalité infantile s’est inversée avec 24 décès infantiles supplémentaires pour 100 000 naissances vivantes par an par rapport à la tendance précédente. [71]
Guerre
En politique, il y a un décalage entre la réalisation de la solution possible d’un problème et la mise en œuvre effective des solutions politiques. [ clarification nécessaire ] [72] Les taux de mortalité infantile sont en corrélation avec la guerre , les troubles politiques et la corruption gouvernementale . [17]
Dans la plupart des cas, les zones touchées par la guerre connaîtront une augmentation significative des taux de mortalité infantile. Le fait qu’une guerre se déroule où une femme envisage d’avoir un bébé est non seulement stressant pour la mère et le fœtus, mais a également plusieurs effets néfastes.
Cependant, de nombreux autres facteurs importants influencent les taux de mortalité infantile dans les régions déchirées par la guerre. Les systèmes de soins de santé des pays en développement en pleine guerre s’effondrent souvent. L’accès aux fournitures et aux soins médicaux de base devient de plus en plus difficile. Pendant les guerres yougoslaves dans les années 1990, la Bosnie a connu une diminution de 60 % des vaccinations infantiles. Les maladies évitables peuvent rapidement devenir épidémiques étant donné les conditions médicales pendant la guerre. [73]
De nombreux pays en développement dépendent de l’aide étrangère pour la nutrition de base. Le transport de l’aide devient beaucoup plus difficile en temps de guerre. Dans la plupart des situations, le poids moyen d’une population chutera considérablement. [74] Les femmes enceintes sont encore plus affectées par le manque d’accès à la nourriture et à l’eau. Pendant les guerres yougoslaves en Bosnie, le nombre de Naissances prématurées a augmenté et le poids moyen à la naissance a diminué. [73]
Il y a eu plusieurs cas ces dernières années de viol systématique comme arme de guerre. Les femmes qui tombent enceintes à la suite d’un viol de guerre sont confrontées à des défis encore plus importants pour avoir un enfant en bonne santé. Des études suggèrent que les femmes qui subissent des violences sexuelles avant ou pendant la grossesse sont plus susceptibles de connaître la mort infantile chez leurs enfants. [75] [76] [77] Les causes de la mortalité infantile chez les femmes maltraitées vont des effets secondaires physiques du traumatisme initial aux effets psychologiques qui conduisent à une mauvaise adaptation à la société. De nombreuses femmes tombées enceintes à la suite d’un viol en Bosnie ont été isolées de leur ville natale, ce qui rend la vie après l’accouchement exponentiellement plus difficile. [78]
Culture
Des taux élevés de mortalité infantile se produisent dans les pays en développement où les ressources financières et matérielles sont rares et où il existe une tolérance élevée à un nombre élevé de décès infantiles. Il existe des circonstances où un certain nombre de pays en développement engendrent une culture où les situations de mortalité infantile telles que favoriser les bébés de sexe masculin par rapport aux bébés de sexe féminin sont la norme. [17] Dans les pays en développement comme le Brésil, les taux de mortalité infantile ne sont généralement pas enregistrés en raison du défaut d’enregistrement des certificats de décès. [79] Le non-enregistrement est principalement dû à la perte potentielle de temps et d’argent et à d’autres coûts indirects pour la famille. [79]Même avec des opportunités de ressources telles que la loi 6015 sur le registre public de 1973, qui autorisait l’inscription gratuite pour les familles à faible revenu, les exigences de qualification freinent les personnes qui ne sont pas des travailleurs contractuels. [79]
Une autre raison culturelle de la mortalité infantile, comme ce qui se passe au Ghana, est qu'”en plus des évidences, comme les routes défoncées, il y a des préjugés contre les épouses ou les nouveau-nés quittant la maison”. [80] Pour cette raison, il est encore plus difficile pour les femmes et les nouveau-nés d’obtenir le traitement qui est à leur disposition et qui est nécessaire.
Les influences culturelles et les habitudes de vie aux États-Unis peuvent expliquer certains décès chez les nourrissons au fil des ans. Selon le Journal of the American Medical Association, “le risque de mortalité post-néonatale (28 à 364 jours) était le plus élevé chez les Portoricains continentaux” par rapport aux bébés de race non hispanique. Des exemples de cela incluent la grossesse chez les adolescentes, l’obésité, le diabète et le tabagisme. Toutes sont des causes possibles de Naissances prématurées, qui constituent la deuxième cause de mortalité infantile. [40] Les différences ethniques vécues aux États-Unis s’accompagnent d’une prévalence plus élevée de facteurs de risque comportementaux et de défis sociodémographiques auxquels chaque groupe ethnique est confronté. [37]
Favoritisme sexuel masculin
Historiquement, les hommes ont eu des taux de mortalité infantile plus élevés que les femmes. La différence entre les taux de mortalité infantile des garçons et des filles dépend des conditions environnementales, sociales et économiques. Plus précisément, les hommes sont biologiquement plus vulnérables aux infections et aux conditions associées à la prématurité et au développement. Avant 1970, les raisons de la mortalité infantile masculine étaient dues aux infections et aux maladies dégénératives chroniques. Cependant, depuis 1970, certaines cultures mettant l’accent sur les hommes ont entraîné une diminution de l’écart de mortalité infantile entre les hommes et les femmes. En outre, les progrès de la médecine ont permis à un nombre croissant d’enfants de sexe masculin de survivre à des taux plus élevés que les femmes en raison du taux de mortalité infantile initialement élevé chez les hommes. [81]
Les composants génétiques font que les femmes nouveau-nées sont biologiquement avantagées lorsqu’il s’agit de survivre à leur premier anniversaire. Les mâles, biologiquement, ont moins de chances de survivre à la petite enfance que les bébés femelles. Alors que les taux de mortalité infantile ont diminué à l’échelle mondiale, le sexe le plus touché par la mortalité infantile est passé des hommes subissant un désavantage biologique aux femmes confrontées à un désavantage sociétal. [81] Certains pays en développement ont des schémas sociaux et culturels qui reflètent la discrimination des adultesfavoriser les garçons par rapport aux filles pour leur potentiel futur à contribuer au niveau de production du ménage. La composition ethnique d’un pays, homogène versus hétérogène, peut expliquer les attitudes et pratiques sociales. Le niveau hétérogène est un prédicteur puissant pour expliquer la mortalité infantile. [69]
Espacement des naissances 
 Carte des pays par taux de fécondité (2020), selon le Population Reference Bureau
Carte des pays par taux de fécondité (2020), selon le Population Reference Bureau
L’espacement des naissances est le temps entre les naissances. Les naissances espacées d’au moins trois ans les unes des autres sont associées au taux de mortalité le plus faible. Plus l’intervalle entre les naissances est long, plus le risque de complications à l’accouchement et de mortalité infantile, infantile et maternelle est faible . [18] [82] Des taux plus élevés de Naissances prématurées et un faible poids à la naissance sont associés à des intervalles entre la naissance et la conception de moins de six mois et à un intervalle entre l’avortement et la grossesse de moins de six mois. Des intervalles plus courts entre les naissances augmentent les risques deet dénutrition générale; 57% des femmes dans 55 pays en développement ont déclaré des espaces de naissance inférieurs à trois ans; 26 % déclarent un espacement des naissances de moins de deux ans. Seulement 20 % des femmes en post-partum déclarent vouloir une autre naissance dans les deux ans ; cependant, seuls 40% prennent les mesures nécessaires telles que la planification familiale pour atteindre les intervalles entre les naissances qu’ils souhaitent. [18]
On sait que les grossesses non planifiées et les intervalles entre les naissances de moins de vingt-quatre mois sont corrélés à un faible poids à la naissance et à des complications lors de l’accouchement. De plus, les femmes qui sont déjà de petite taille ont tendance à accoucher de bébés plus petits que la moyenne, perpétuant ainsi un cycle d’ insuffisance pondérale . [17] [18] [82]
Prévention et résultats
Pour réduire les taux de mortalité infantile dans le monde, les praticiens de la santé, les gouvernements et les organisations non gouvernementales ont travaillé à la création d’institutions, de programmes et de politiques pour générer de meilleurs résultats en matière de santé. Les efforts actuels se concentrent sur le développement des ressources humaines, le renforcement des systèmes d’information sanitaire, la prestation des services de santé, etc. Les améliorations dans ces domaines visent à accroître les systèmes de santé régionaux et contribuent aux efforts visant à réduire les taux de mortalité.
Politique
Des réductions de la mortalité infantile sont possibles à n’importe quel stade du développement d’un pays. [21] Les réductions de taux sont la preuve qu’un pays progresse en matière de connaissances humaines, d’ institutions sociales et de capital physique . Les gouvernements peuvent réduire les taux de mortalité en répondant aux besoins combinés d’éducation (comme l’éducation primaire universelle ), de nutrition et d’accès aux services de santé maternelle et infantile de base. Une orientation politique a le potentiel d’aider les personnes les plus à risque de mortalité infantile et juvénile permet aux populations rurales, pauvres et migrantes. [72]
Il est possible de réduire les risques que des bébés naissent avec un faible poids à la naissance et contractent une pneumonie en améliorant la qualité de l’air. L’amélioration de l’ hygiène peut prévenir la mortalité infantile. La technologie domestique de chloration , de filtration et de désinfection solaire de la pollution organique de l’eau pourrait réduire jusqu’à 48 % les cas de diarrhée chez les enfants. [17] [49] [52] Il a été démontré que les améliorations des approvisionnements alimentaires et de l’assainissement fonctionnent dans les populations les plus vulnérables des États-Unis, l’une étant les Afro-Américains. Dans l’ensemble, l’état de santé des femmes doit rester élevé. [51]
La promotion de changements de comportement , comme le lavage des mains avec du savon, peut réduire considérablement le taux de mortalité infantile due aux maladies respiratoires et diarrhéiques. [83] Selon l’UNICEF, se laver les mains avec du savon avant de manger et après être allé aux toilettes peut sauver plus de vies d’enfants en réduisant les décès dus à la diarrhée et aux infections respiratoires aiguës. [84]
Se concentrer sur la prévention des accouchements prématurés et de faible poids à la naissance dans toutes les populations peut contribuer à éliminer les cas de mortalité infantile et à réduire les disparités en matière de soins de santé au sein des communautés. Aux États-Unis, ces deux objectifs ont fait baisser les taux de mortalité infantile sur une population régionale, il reste encore à voir de nouveaux progrès au niveau national. [37]
L’augmentation des ressources humaines telles que les médecins , les infirmières et autres professionnels de la santé augmentera le nombre de préposés qualifiés et le nombre de personnes capables de donner des vaccins contre des maladies telles que la rougeole. L’augmentation du nombre de professionnels qualifiés est négativement corrélée à la mortalité maternelle, infantile et infantile. Avec l’ajout d’un médecin pour 10 000 habitants, il y a un potentiel de 7,08 décès de nourrissons de moins pour 10 000. [85]
Dans certaines régions des États-Unis, des programmes modernes spécifiques visent à réduire les niveaux de mortalité infantile. L’un de ces programmes visant à réduire la mortalité infantile est la “Best Babies Zone” (BBZ) basée à l’ Université de Californie à Berkeley . Le BBZ utilise l’ approche du parcours de vie pour s’attaquer aux causes structurelles des mauvais résultats à la naissance et du stress toxique dans trois quartiers américains. En employant des solutions générées par la communauté, l’objectif ultime de Best Babies Zone est d’atteindre l’équité en matière de santé dans les communautés qui sont touchées de manière disproportionnée par la mortalité infantile. [86]
Soins prénataux et santé maternelle
Lorsqu’une femme tombe enceinte, certaines étapes peuvent aider à réduire le risque de complications pendant la grossesse. La participation à des examens prénatals réguliers contribuera à améliorer les chances d’accouchement dans des conditions plus sûres et de survie. [87] De plus, la prise de suppléments, y compris l’Acide folique , peut aider à réduire les risques de Malformations congénitales, l’une des principales causes de mortalité infantile. [88] De nombreux pays ont institué une supplémentation obligatoire en Acide folique dans leur approvisionnement alimentaire, ce qui a considérablement réduit l’apparition de spina bifida , une anomalie congénitale, chez les nouveau-nés. [89]De même, l’enrichissement du sel en iode, l’iodation du sel, a contribué à réduire les effets indésirables à la naissance associés à de faibles niveaux d’iode pendant la grossesse. [90]
L’abstinence d’alcool peut également réduire les risques de préjudice pour le fœtus pendant la grossesse. Boire n’importe quelle quantité d’alcool pendant la grossesse peut entraîner des troubles du spectre de l’alcoolisation fœtale (ETCAF) ou des Malformations congénitales liées à l’alcool (ARBD). [91] Il a également été démontré que la consommation de tabac pendant la grossesse augmente considérablement le risque de naissance prématurée ou de faible poids à la naissance, deux causes principales de mortalité infantile. [92]Les femmes enceintes devraient consulter leur médecin pour gérer au mieux leurs problèmes de santé existants afin d’éviter des complications à la fois pour leur santé et pour le fœtus. Les femmes obèses courent un risque accru de développer des complications pendant la grossesse, y compris le diabète gestationnel ou la pré-éclampsie. De plus, elles sont plus susceptibles de vivre une naissance prématurée ou d’avoir un enfant atteint de Malformations congénitales. [93] [90]
La nutrition
Une nutrition appropriée pour les nouveau-nés et les nourrissons peut les aider à rester en bonne santé et à éviter les complications de santé pendant la petite enfance. L’American Academy of Pediatrics recommande d’allaiter exclusivement les nourrissons pendant les 6 premiers mois de la vie, suivis d’une combinaison d’allaitement et d’autres sources de nourriture pendant les 6 mois suivants de la vie, jusqu’à l’âge de 1 an. [94] Les nourrissons de moins de 6 mois qui sont exclusivement allaités ont un risque de mortalité plus faible que les nourrissons qui reçoivent une combinaison de lait maternel et d’autres aliments, ainsi que pas de lait maternel du tout. [95] Pour cette raison, l’allaitement au sein est préféré aux préparations pour nourrissons par les professionnels de la santé.
Vaccination
Les Centers for Disease Control and Prevention (CDC) définissent les nourrissons comme ceux âgés de 1 mois à 1 an. [96] Pour ces nourrissons, le CDC recommande les vaccinations suivantes : hépatite B (HepB), rotavirus (RV), Haemophilus Influenzae type B (HIB), pneumocoque conjugué (PCV13), poliovirus inactivé (IPV < 18 ans), grippe , Varicelle , rougeole , oreillons , rubéole (ROR) et diphtérie , tétanos , coqueluche acellulaire (DTap < 7 ans). [97]Chacune de ces vaccinations est administrée à des tranches d’âge particulières en fonction de la vaccination et doit être effectuée en une série de 1 à 3 doses au fil du temps en fonction de la vaccination. [97]
L’efficacité de ces vaccins peut être constatée immédiatement après leur introduction dans la société. [98] Suite à l’avènement du vaccin antipneumococcique conjugué (PCV13) aux États-Unis en 2000, l’ Organisation mondiale de la santé (OMS) rapporte que des études réalisées en 2004 avaient montré une diminution de 57 % des souches de maladies invasives résistantes à la pénicilline et une Réduction de 59 % des multiples souches résistantes aux antibiotiques qui pourraient entraîner la mortalité chez les nourrissons. [98] Cette réduction était encore plus importante pour les enfants de moins de 2 ans, des études ayant révélé une réduction de 81 % de ces mêmes souches. [98]
Comme mentionné dans une section précédente, le Syndrome de mort subite du nourrisson est la principale cause de mortalité infantile chez les enfants âgés de 1 mois à 1 an. [30] Les vaccinations, lorsqu’elles sont administrées conformément aux directives appropriées, ont montré qu’elles réduisaient le risque de mort subite du nourrisson de 50 %. [33] [99] Pour cette raison, l’ American Academy of Pediatrics (AAP) et le Center for Disease Control (CDC) recommandent tous deux des immunisations conformément à leurs directives. [33] [100]
Facteurs socio-économiques
Il a été bien documenté qu’une éducation accrue parmi les mères, les communautés et les agents de santé locaux se traduit par une meilleure planification familiale, une amélioration de la santé des enfants et une baisse des taux de mortalité infantile. Les régions à haut risque, telles que l’Afrique subsaharienne, ont démontré qu’une augmentation du niveau d’instruction des femmes entraîne une réduction de la mortalité infantile d’environ 35 %. [101] De même, des efforts coordonnés pour former les agents de santé communautaires au diagnostic, au traitement, à la prévention de la malnutrition, aux services de signalement et d’orientation ont réduit la mortalité infantile chez les enfants de moins de 5 ans jusqu’à 38 %. [102]Les campagnes de santé publique centrées sur les « 1 000 premiers jours » de la conception ont réussi à fournir des programmes de nutrition complémentaire rentables, ainsi qu’à aider les jeunes mères à promouvoir l’assainissement, l’hygiène et l’allaitement. [103] Un apport accru en nutriments et de meilleures habitudes d’hygiène ont un impact positif sur la santé, en particulier sur les enfants en développement. Le niveau d’instruction et les campagnes de santé publique fournissent les connaissances et les moyens d’adopter de meilleures habitudes et conduisent à de meilleurs résultats contre les taux de mortalité infantile.
La sensibilisation aux services de santé, à l’éducation et aux opportunités économiques fournit des moyens de maintenir et d’augmenter les chances de développement et de survie. Une diminution du PIB, par exemple, entraîne une augmentation des taux de mortalité infantile. [104] Les effets négatifs sur les revenus des ménages réduisent les dépenses consacrées à l’alimentation et aux soins de santé, affectant la qualité de vie et l’accès aux services médicaux pour assurer le plein développement et la survie. Au contraire, l’augmentation des revenus des ménages se traduit par un meilleur accès aux nutriments et aux soins de santé, réduisant les risques associés à la malnutrition et à la mortalité infantile. [105] De plus, l’augmentation des revenus agrégés des ménages produira de meilleurs établissements de santé, ainsi que des infrastructures d’approvisionnement en eau et d’égouts pour l’ensemble de la communauté. [105]
Différences de mesure
 Taux de mortalité infantile par région
Taux de mortalité infantile par région 
 Espérance de vie à la naissance par région
Espérance de vie à la naissance par région
Le taux de mortalité infantile est très fortement corrélé à l’échec de l’État et compte parmi les meilleurs prédicteurs de celui-ci. [ clarification nécessaire ] [106] L’IMR est donc également un indicateur utile du niveau de santé ou de développement d’un pays, et est une composante de l’ indice de qualité de vie physique .
Cependant, la méthode de calcul du TMI varie souvent considérablement d’un pays à l’autre et est basée sur la façon dont ils définissent une naissance vivante et le nombre de prématurés nés dans le pays. La déclaration des taux de mortalité infantile peut être incohérente et peut être sous-estimée, selon le critère de naissance vivante d’un pays, le système d’enregistrement de l’état civil et les pratiques de déclaration. [107] L’IMR rapporté fournit une statistique qui reflète le niveau de vie dans chaque nation. Les changements dans le taux de mortalité infantile reflètent les capacités sociales et techniques [ clarification nécessaire ] de la population d’une nation. [21] L’ Organisation mondiale de la santé(OMS) définit une naissance vivante comme tout enfant né démontrant des signes de vie indépendants, y compris la respiration, le rythme cardiaque, la pulsation du cordon ombilical ou le mouvement défini des muscles volontaires. [108] Cette définition est utilisée en Autriche, par exemple. [109] La définition de l’OMS est également utilisée en Allemagne, mais avec une légère modification : le mouvement musculaire n’est pas considéré comme un signe de vie. [110] Cependant, de nombreux pays, y compris certains États européens (par exemple la France) et le Japon, ne comptent comme naissances vivantes que les cas où un nourrisson respire à la naissance, ce qui réduit quelque peu le nombre de TMI signalés et augmente leur taux de mortalité périnatale. [111] En République tchèque et en Bulgarie, par exemple, les exigences en matière de naissance vivante sont encore plus élevées.[112]
Bien que de nombreux pays disposent de systèmes d’enregistrement de l’état civil et de certaines pratiques de déclaration, il existe de nombreuses inexactitudes, en particulier dans les pays sous-développés, dans les statistiques sur le nombre de décès d’enfants. Des études ont montré qu’en comparant trois sources d’information (registres officiels, enquêtes auprès des ménages et journalistes populaires), les «journalistes de décès populaires» sont les plus précis. Les reporters de décès populaires comprennent les sages-femmes, les fossoyeurs, les constructeurs de cercueils, les prêtres et d’autres personnes, essentiellement les personnes qui en savaient le plus sur la mort de l’enfant. Dans les pays en développement, l’accès aux registres d’état civil et aux autres systèmes gouvernementaux qui enregistrent les naissances et les décès est difficile pour les familles pauvres pour plusieurs raisons. Ces luttes imposent un stress aux familles [ clarification nécessaire ], et leur faire prendre des mesures drastiques [ clarification nécessaire ] lors de cérémonies funéraires non officielles pour leurs enfants décédés. En conséquence, les statistiques gouvernementales refléteront de manière inexacte le taux de mortalité infantile d’un pays. Les reporters de décès populaires disposent d’informations de première main et, à condition que ces informations puissent être collectées et rassemblées, peuvent fournir des données fiables qui fournissent à une nation un nombre précis de décès et des causes significatives de décès pouvant être mesurées / étudiées. [79]
L’UNICEF utilise une méthodologie statistique pour tenir compte des différences de notification entre les pays :
L’UNICEF compile les estimations nationales de la mortalité infantile dérivées de toutes les sources et méthodes d’estimation obtenues soit à partir de rapports standard, soit d’estimations directes à partir d’ensembles de microdonnées, soit de l’exercice annuel de l’UNICEF. Afin de trier les différences entre les estimations produites à partir de différentes sources, avec différentes méthodes, l’UNICEF a développé, en coordination avec l’OMS, la Banque mondiale et l’UNSD, une méthodologie d’estimation qui minimise les erreurs incorporées dans chaque estimation et harmonise les tendances dans le temps. Étant donné que les estimations ne sont pas nécessairement les valeurs exactes utilisées comme données d’entrée pour le modèle, elles ne sont souvent pas reconnues comme les estimations officielles du TMI utilisées au niveau national. Cependant, comme mentionné précédemment, ces estimations minimisent les erreurs et maximisent la cohérence des tendances dans le temps. [113]
Un autre défi à la comparabilité est la pratique consistant à compter les nourrissons fragiles ou prématurés qui meurent avant la date normale d’accouchement comme des fausses couches (avortements spontanés) ou ceux qui meurent pendant ou immédiatement après l’accouchement comme des mort- nés . Par conséquent, la qualité de la documentation d’un pays sur la mortalité périnatale peut avoir une grande importance pour l’exactitude de ses statistiques de mortalité infantile. Ce point est renforcé par le démographe Ansley Coale, qui trouve des ratios douteusement élevés de mortinaissances signalées par rapport aux décès de nourrissons à Hong Kong et au Japon dans les premières 24 heures après la naissance, une tendance qui est cohérente avec les ratios de masculinité élevés enregistrés à la naissance dans ces pays. Cela suggère non seulement que de nombreux nourrissons de sexe féminin qui meurent au cours des premières 24 heures sont déclarés à tort comme des mortinaissances plutôt que comme des décès de nourrissons, mais aussi que ces pays ne suivent pas les recommandations de l’OMS pour la déclaration des naissances vivantes et des décès de nourrissons. [114]
Une autre découverte apparemment paradoxale est que lorsque les pays dont les services médicaux sont médiocres introduisent de nouveaux centres et services médicaux, au lieu de décliner, les TMI signalés augmentent souvent pendant un certain temps. Cela s’explique principalement par le fait que l’amélioration de l’accès aux soins médicaux s’accompagne souvent d’une amélioration de l’enregistrement des naissances et des décès. Les décès qui auraient pu survenir dans une zone éloignée ou rurale, et qui n’auraient pas été signalés au gouvernement, pourraient désormais être signalés par le nouveau personnel ou les nouveaux établissements médicaux. Ainsi, même si les nouveaux services de santé réduisent le TMI réel, le TMI déclaré peut augmenter.
La collecte de statistiques précises sur le taux de mortalité infantile pourrait être un problème dans certaines communautés rurales des pays en développement. Dans ces communautés, d’autres méthodes alternatives de calcul du taux de mortalité infantile ont émergé, par exemple, les rapports de décès populaires et les enquêtes auprès des ménages. [79]La variation d’un pays à l’autre des taux de mortalité infantile est énorme et s’élargit malgré les progrès. Parmi les quelque 200 nations du monde, seule la Somalie n’a enregistré aucune baisse du taux de mortalité des moins de 5 ans au cours des deux dernières décennies. Le taux le plus bas en 2011 était à Singapour, qui comptait 2,6 décès d’enfants de moins de 5 ans pour 1 000 naissances vivantes. Le plus élevé était en Sierra Leone, qui comptait 185 décès d’enfants pour 1 000 naissances. Le taux mondial est de 51 décès pour 1 000 naissances. Pour les États-Unis, le taux est de huit pour 1 000 naissances. [115]
Le taux de mortalité infantile (TMI) n’est pas seulement un groupe de statistiques, mais plutôt un reflet du développement Socio-économique et représente effectivement la présence de services médicaux dans les pays. L’IMR est une ressource efficace pour le département de la santé pour prendre des décisions sur la réaffectation des ressources médicales. L’IMR formule également les stratégies de santé mondiale et aide à évaluer le succès du programme. L’existence de l’IMR aide à résoudre les insuffisances des autres systèmes de statistiques de l’état civil pour la santé mondiale, car la plupart des systèmes de statistiques de l’état civil négligent généralement le nombre de statistiques de mortalité infantile des pauvres. Il y a un certain nombre de décès de nourrissons non enregistrés dans les zones rurales car ils ne disposent pas d’informations sur les statistiques du taux de mortalité infantile ou n’ont pas le concept de signalement des décès précoces de nourrissons. [79]
Europe et États-Unis
| Obligation de déclaration | Pays |
|---|---|
| Toutes les naissances vivantes | Autriche, Danemark, Angleterre et Pays de Galles, Finlande, Allemagne, Hongrie, Italie, Irlande du Nord, Portugal, Écosse, République slovaque, Espagne, Suède, États-Unis |
| Naissances vivantes à 12 semaines de gestation ou plus | Norvège |
| Naissances vivantes à 500 grammes de poids de naissance ou plus, et moins de 500 grammes si le nourrisson survit pendant 24 heures | République Tchèque |
| Naissances vivantes à 22 semaines de gestation ou plus, ou poids de naissance de 500 grammes ou plus | France |
| Toutes les naissances vivantes pour l’état civil, les naissances à 500 grammes de poids de naissance ou plus pour le registre national périnatal | Irlande |
| Naissances vivantes à 22 semaines de gestation ou plus, poids de naissance de 500 grammes ou plus si l’âge gestationnel est inconnu | Pays-Bas |
| Naissances vivantes à 500 grammes ou plus de poids à la naissance | Pologne |
L’exclusion de tout nourrisson à haut risque du dénominateur ou du numérateur dans les TMI déclarés peut causer des problèmes lors des comparaisons. De nombreux pays, dont les États-Unis, la Suède et l’Allemagne, comptent un nourrisson présentant un signe de vie comme vivant, quel que soit le mois de gestation ou la taille, mais selon les États-Unis, certains autres pays diffèrent dans ces pratiques. Tous les pays nommés ont adopté les définitions de l’OMS à la fin des années 1980 ou au début des années 1990 [118] , qui sont utilisées dans toute l’Union européenne. [119]Cependant, en 2009, le CDC américain a publié un rapport indiquant que les taux américains de mortalité infantile étaient affectés par les taux élevés de bébés prématurés aux États-Unis par rapport aux pays européens. Il a également souligné les différences dans les exigences de déclaration entre les États-Unis et l’Europe, notant que la France, la République tchèque, l’Irlande, les Pays-Bas et la Pologne ne déclarent pas toutes les naissances vivantes de bébés de moins de 500 g et/ou de 22 semaines de gestation. [120] [121] [122]Cependant, il est peu probable que les différences de déclaration soient la principale explication du taux élevé de mortalité infantile aux États-Unis par rapport à ses pairs à un niveau de développement économique similaire. Au contraire, le rapport a conclu que la principale raison du taux de mortalité infantile plus élevé aux États-Unis par rapport à l’Europe était le pourcentage beaucoup plus élevé de Naissances prématurées aux États-Unis. [122]
Jusqu’aux années 1990, la Russie et l’Union soviétique ne comptaient pas, comme naissances vivantes ou comme décès de nourrissons, les grands prématurés (moins de 1 000 g, moins de 28 semaines d’âge gestationnel ou moins de 35 cm de longueur) nés vivant (respirait, avait un rythme cardiaque ou présentait un mouvement musculaire volontaire) mais n’a pas survécu pendant au moins sept jours. [123] Bien que ces nourrissons extrêmement prématurés ne représentaient généralement qu’environ 0,5 % de tous les enfants nés vivants, leur exclusion à la fois du numérateur et du dénominateur dans l’IMR rapporté a entraîné une baisse estimée de 22 % à 25 % de l’IMR rapporté. [124] Dans certains cas aussi, peut-être parce que les hôpitaux ou les directions régionales de la santé ont été tenus pour responsables de la baisse du TMI dans leur zone de chalandise, les décès de nourrissons survenus au 12e mois ont été “transférés” statistiquement au 13e mois (c’est-à-dire la deuxième année de vie) et ne sont donc plus classés comme décès de nourrissons. [125] [126]
Brésil
Dans certaines zones rurales en développement, comme le nord-est du Brésil, les naissances infantiles ne sont souvent pas enregistrées en premier lieu, ce qui entraîne des écarts entre le taux de mortalité infantile (TMI) et le nombre réel de décès infantiles. L’accès aux systèmes d’état civil pour les naissances et les décès de nourrissons est une tâche extrêmement difficile et coûteuse pour les parents pauvres vivant dans les zones rurales. Le gouvernement et les bureaucraties ont tendance à faire preuve d’insensibilité à l’égard de ces parents et de leurs souffrances récentes à cause d’un enfant perdu et à produire de larges avertissements dans les rapports de l’IMR indiquant que l’information n’a pas été correctement rapportée, ce qui entraîne ces divergences. Peu a été fait pour résoudre les problèmes structurels sous-jacents des systèmes d’état civil en ce qui concerne le manque de déclaration des parents dans les zones rurales,[79] On soutient également que la séparation bureaucratique de l’enregistrement vital des décès des rituels de mort culturels est à blâmer pour l’inexactitude du taux de mortalité infantile (IMR). Les registres de l’état civil des décès ne reconnaissent souvent pas les implications culturelles et l’importance des décès de nourrissons. Il ne faut pas dire que les registres d’état civil ne sont pas une représentation fidèle de la situation Socio-économique d’une région, mais ce n’est le cas que si ces statistiques sont valides, ce qui n’est malheureusement pas toujours le cas. Les “popular death reporters” sont une méthode alternative de collecte et de traitement des statistiques sur la mortalité infanto-juvénile. De nombreuses régions peuvent bénéficier de “rapporteurs de décès populaires” qui sont culturellement liés aux nourrissons et peuvent être en mesure de fournir des statistiques plus précises sur l’incidence de la mortalité infantile.Selon les données ethnographiques, les “journalistes populaires de la mort” font référence aux personnes qui avaient une connaissance approfondie des anjinhos , y compris le fossoyeur, le gardien, la sage-femme, les guérisseurs populaires, etc. —— tous des participants clés aux rituels mortuaires. [79] En combinant les méthodes d’enquêtes auprès des ménages, des registres d’état civil et en interrogeant les “journalistes de décès populaires”, cela peut augmenter la validité des taux de mortalité infantile, mais de nombreux obstacles peuvent refléter la validité de nos statistiques de mortalité infantile. L’un de ces obstacles réside dans les décisions économiques politiques. Les chiffres sont exagérés lorsque des fonds internationaux sont distribués ; et sous-estimé lors de la réélection. [79]
La séparation bureaucratique des rapports vitaux sur les décès et des rituels de mort culturels découle en partie de la violence structurelle . [127] Les personnes vivant dans les zones rurales du Brésil doivent investir des capitaux importants pour se loger et voyager afin de signaler la naissance d’un enfant à un bureau de la Ligue brésilienne d’assistance. Les aspects financiers négatifs découragent l’enregistrement, car souvent les individus ont des revenus plus faibles et ne peuvent pas se permettre de telles dépenses. [79] Semblable à l’absence de déclaration des naissances, les familles du Brésil rural sont confrontées à des choix difficiles basés sur des dispositions structurelles déjà existantes lorsqu’elles choisissent de déclarer la mortalité infantile. Les contraintes financières telles que la dépendance à l’égard des suppléments alimentaires peuvent également entraîner des données faussées sur la mortalité infantile. [79]
Dans les pays en développement comme le Brésil, les décès de nourrissons pauvres ne sont régulièrement pas enregistrés dans le système d’enregistrement de l’état civil du pays ; cela provoque un biais statistiquement. La validité culturelle et la solidité contextuelle peuvent être utilisées pour fonder la signification de la mortalité d’un point de vue statistique. Dans le nord-est du Brésil, ils ont atteint ce point de vue en menant une étude ethnographique combinée à une méthode alternative pour enquêter sur la mortalité infantile. [79]Ces types de techniques peuvent développer des données ethnographiques de qualité qui conduiront finalement à une meilleure représentation de l’ampleur de la mortalité infantile dans la région. Des raisons politiques et économiques ont été perçues comme faussant les données sur la mortalité infantile dans le passé lorsque le gouverneur Ceara a conçu sa campagne présidentielle sur la réduction du taux de mortalité infantile pendant son mandat. En utilisant cette nouvelle méthode d’arpentage, ces instances peuvent être minimisées et supprimées, créant ainsi des données précises et fiables. [79]
Épidémiologie
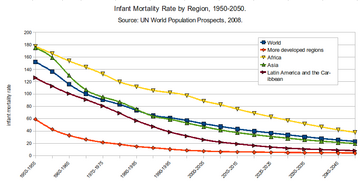
| Années | Taux | Années | Taux |
|---|---|---|---|
| 1950–1955 | 152 | 2000–2005 | 52 |
| 1955-1960 | 136 | 2005–2010 | 47 |
| 1960-1965 | 116 | 2010-2015 | 43 |
| 1965-1970 | 100 | 2015–2020 | 40 |
| 1970-1975 | 91 | 2020–2025 | 37 |
| 1975-1980 | 83 | 2025–2030 | 34 |
| 1980–1985 | 74 | 2030–2035 | 31 |
| 1985–1990 | 65 | 2035-2040 | 28 |
| 1990–1995 | 61 | 2040-2045 | 25 |
| 1995–2000 | 57 | 2045–2050 | 23 |
Pour le monde, et pour les pays moins développés (PMA) et les pays plus développés (MDC), le TMI a considérablement diminué entre 1960 et 2001. Selon le rapport sur l’ état des mères dans le monde de Save the Children , le TMI mondial est passé de 126 en 1960 à 57 en 2001. [129] Le taux mondial de Mortalité néonatale, TMN, est passé de 36,6 en 1990 à 18,0 en 2017. [130]
Cependant, le TMI était, et reste, plus élevé dans les PMA. En 2001, le TMI des PMA (91) était environ 10 fois supérieur à celui des PMD (8). En moyenne, pour les PMA, le TMI est 17 fois plus élevé que celui des PMD. En outre, alors que les PMA et les PMD ont réalisé des réductions significatives du TMI, les réductions parmi les pays moins développés sont, en moyenne, bien inférieures à celles parmi les pays plus développés. [ clarification nécessaire ] Parmi de nombreux pays à revenu faible ou intermédiaire, il existe également une variation substantielle du taux de mortalité infantile au niveau infranational. [131]
Un facteur d’environ 67 pays distincts avec les taux de mortalité infantile rapportés les plus élevés et les plus bas. Les cinq premiers et derniers pays selon cette mesure (tirés des estimations 2013 du World Factbook [132] ) sont présentés ci-dessous.
| Rang | Pays | Taux de mortalité infantile (décès/1 000 naissances vivantes) |
|---|---|---|
| 1 | Afghanistan | 121,63 |
| 2 | Niger | 109,98 |
| 3 | Mali | 109.08 |
| 4 | Somalie | 103,72 |
| 5 | République centrafricaine | 97.17 |
| 218 | Suède | 2,74 |
| 219 | Singapour | 2,65 |
| 220 | Bermudes | 2.47 |
| 221 | Japon | 2.21 |
| 222 | Monaco | 1,80 |
États-Unis

 Titre de 1906 implorant les parents de veiller à la propreté de leurs nourrissons et de les exposer à «l’air pur» à l’extérieur.
Titre de 1906 implorant les parents de veiller à la propreté de leurs nourrissons et de les exposer à «l’air pur» à l’extérieur.
Parmi les 27 pays les plus développés, les États-Unis ont le taux de mortalité infantile le plus élevé, malgré des dépenses beaucoup plus élevées en soins de santé par habitant. [133] Des différences raciales et socio-économiques importantes aux États-Unis affectent l’IMR, contrairement à d’autres pays développés, qui ont des populations plus homogènes. En particulier, l’IMR varie considérablement selon la race aux États-Unis. Le TMI moyen pour l’ensemble du pays n’est donc pas une représentation fidèle des grandes variations qui existent entre les segments de la population. De nombreuses théories ont été explorées pour expliquer pourquoi ces différences raciales existent avec des facteurs socio-économiques qui apparaissent généralement comme une explication raisonnable. Cependant, d’autres études ont été menées sur ce sujet, et le plus grand progrès concerne l’idée du stress et de la façon dont il affecte la grossesse.[134]
Dans les années 1850, le taux de mortalité infantile aux États-Unis était estimé à 216,8 pour 1 000 bébés nés pour les Blancs et à 340,0 pour 1 000 pour les Afro-Américains, mais les taux ont considérablement diminué en Occident à l’époque moderne. Ce taux de baisse est principalement dû aux améliorations modernes des soins de santé de base, à la technologie et aux progrès médicaux. [135] Au cours du siècle dernier, le taux de mortalité infantile a diminué de 93 %. [37]Dans l’ensemble, les taux ont considérablement diminué, passant de 20 décès en 1970 à 6,9 décès en 2003 (pour 1 000 naissances vivantes). En 2003, les principales causes de mortalité infantile aux États-Unis étaient les anomalies congénitales, les troubles liés à l’immaturité, le sida et les complications maternelles. Les bébés nés avec un faible poids à la naissance ont augmenté à 8,1 % tandis que le tabagisme pendant la grossesse a diminué à 10,2 %. Cela reflétait le nombre de naissances de faible poids, concluant que 12,4% des naissances de fumeurs étaient de faible poids à la naissance, contre 7,7% de ces naissances de non-fumeurs. [136] Selon le New York Times, “la principale raison du taux élevé est l’accouchement prématuré, et il y a eu une augmentation de 10% de ces naissances de 2000 à 2006.” Entre 2007 et 2011, cependant, le taux de Naissances prématurées a diminué chaque année. En 2011, il y avait un taux de 11,73 % de bébés nés avant la 37e semaine de gestation, contre un sommet de 12,80 % en 2006. [137]
Les dépenses économiques consacrées au travail et à l’accouchement et aux soins néonatals sont relativement élevées aux États-Unis. Un accouchement conventionnel coûte en moyenne 9 775 $ US et une césarienne coûte 15 041 $ US. [138] Les Naissances prématurées aux États-Unis ont été estimées à 51 600 $ par enfant, avec un coût annuel total de 26,2 milliards de dollars. [139] Malgré ces dépenses, plusieurs rapports indiquent que le taux de mortalité infantile aux États-Unis est nettement plus élevé que dans les autres pays développés. [22] [140] [141] Les estimations varient ; le World Factbook de la CIA classe les États-Unis au 55e rang international en 2014, avec un taux de 6,17, tandis que les chiffres de l’ONU de 2005 à 2010 placent les États-Unis au 34e rang.
Les différences de mesure susmentionnées pourraient jouer un rôle important dans la disparité entre les États-Unis et les autres pays. Une naissance vivante non viable aux États-Unis pourrait être enregistrée comme mortinaissance dans des pays développés de la même manière comme le Japon, la Suède, la Norvège, l’Irlande, les Pays-Bas et la France, réduisant ainsi le nombre de décès infantiles. [122] Les soins intensifs néonatals sont également plus susceptibles d’être appliqués aux États-Unis aux nourrissons marginalement viables, bien que de telles interventions se soient avérées augmenter à la fois les coûts et l’invalidité. Une étude faisant suite à la mise en œuvre de la Born Alive Infant Protection Act de 2002 a révélé que la réanimation universelle des nourrissons nés entre 20 et 23 semaines augmentait le fardeau des dépenses néonatales de 313,3 millions de dollars tout en diminuant simultanémentles années de vie pondérées par la qualité de 329,3. [142]

 Données indiquant la disparité IMR entre les nourrissons de mères noires non hispaniques et les nourrissons de mères blanches ou hispaniques aux États-Unis de 2000 à 2010.
Données indiquant la disparité IMR entre les nourrissons de mères noires non hispaniques et les nourrissons de mères blanches ou hispaniques aux États-Unis de 2000 à 2010.
La grande majorité des recherches menées à la fin du XXe et au début du XXIe siècle indiquent que les nourrissons afro-américains sont plus de deux fois plus susceptibles de mourir au cours de leur première année de vie que les nourrissons blancs. Bien qu’après une baisse de 13,63 à 11,46 décès pour 1000 naissances vivantes de 2005 à 2010, les mères noires non hispaniques ont continué à déclarer un taux 2,2 fois plus élevé que celui des mères blanches non hispaniques. [143]
Les résultats de la recherche contemporaine ont démontré que les disparités raciales à l’échelle nationale dans la mortalité infantile sont liées à l’état expérientiel de la mère et que ces disparités ne peuvent pas être totalement expliquées par des facteurs socio-économiques, comportementaux ou génétiques. [22] Le paradoxe hispanique , un effet observé dans d’autres indicateurs de santé, apparaît également dans le taux de mortalité infantile. Les mères hispaniques voient un TMI comparable à celui des mères blanches non hispaniques, malgré un niveau d’instruction et un statut économique inférieurs. Une étude menée en Caroline du Nord, par exemple, a conclu que “les femmes blanches qui n’ont pas terminé leurs études secondaires ont un taux de mortalité infantile inférieur à celui des diplômés universitaires noirs”. [144] Selon le CARDIA de Mustillo(Coronary Artery Risk Development in Young Adults), “les expériences autodéclarées de discrimination raciale étaient associées à des accouchements prématurés et de faible poids à la naissance, et de telles expériences peuvent contribuer aux disparités entre les noirs et les blancs dans les résultats prénatals”. [145] De même, des dizaines d’études basées sur la population indiquent que “l’expérience subjective ou perçue de la discrimination raciale est fortement associée à un risque accru de décès infantile et à de mauvaises perspectives de santé pour les générations futures d’Afro-Américains”. [22]
Afro-américain
Alors que les parties précédentes de cet article ont abordé les différences raciales dans les décès de nourrissons, un examen plus approfondi des effets des différences raciales au sein du pays est nécessaire pour visualiser les écarts. Les femmes noires non hispaniques sont en tête de tous les autres groupes raciaux dans l’IMR avec un taux de 11,3, tandis que le taux de mortalité infantile chez les femmes blanches est de 5,1. [146] Aux États-Unis, les femmes noires ont une espérance de vie plus courte que les femmes blanches. Par conséquent, même si un IMR plus élevé chez les femmes noires n’est pas nécessairement hors de propos, il est tout de même assez inquiétant. [147]Alors que l’argument populaire conduit à l’idée qu’en raison de la tendance à un statut Socio-économique inférieur des femmes noires, il existe une probabilité accrue qu’un enfant souffre. Bien que cela soit corrélé, la théorie selon laquelle il s’agit du facteur contributif s’effondre lorsque nous examinons l’IMR latino aux États-Unis. Les Latinos sont presque aussi susceptibles de connaître la pauvreté que les Noirs aux États-Unis, cependant, le taux de mortalité infantile des Latinos est beaucoup plus proche des femmes blanches que des femmes noires. Les taux de pauvreté des Noirs et des Latinos sont respectivement de 24,1 % et 21,4 %. S’il existe une corrélation directe, alors l’IMR de ces deux groupes devrait être assez similaire, cependant, les Noirs ont un IMR double de celui des Latinos. [148]De plus, comme les femmes noires sortent de la pauvreté ou ne l’ont jamais vécue en premier lieu, leur TMI n’est pas beaucoup plus bas que leurs homologues connaissant des niveaux de pauvreté plus élevés.
Certains pensent que les femmes noires sont prédisposées à un IMR plus élevé, ce qui signifie ancestralement parlant, toutes les femmes noires d’ascendance africaine devraient connaître un taux élevé. Cette théorie est rapidement réfutée en examinant les femmes d’ascendance africaine qui ont immigré aux États-Unis. Ces femmes qui viennent d’un contexte social complètement différent ne sont pas sujettes à l’IMR plus élevé vécu par les femmes noires nées aux États-Unis. [149]
Tyan Parker Dominguez de l’Université de Californie du Sud propose une théorie pour expliquer l’IMR disproportionnellement élevé chez les femmes noires aux États-Unis. Elle affirme que les femmes afro-américaines souffrent de stress à des taux beaucoup plus élevés que tout autre groupe dans le pays. Le stress produit des hormones particulières qui induisent le travail et contribuent à d’autres problèmes de grossesse. Considérant que les naissances précoces sont l’une des principales causes de décès des nourrissons de moins d’un an, le travail induit est un facteur tout à fait légitime. L’idée de stress couvre le statut Socio-économique, car Parker Dominguez affirme que le stress des femmes de la classe inférieure provient d’une vie de famille instable et d’une inquiétude chronique face à la pauvreté. Pour les femmes noires de la classe moyenne, lutter contre le racisme, réel ou perçu, peut être un facteur de stress extrême. [150]
Arline Geronimus, professeur à l’École de santé publique de l’Université du Michigan, appelle ce phénomène « l’ altération ». Elle affirme que le fait de devoir constamment faire face à des désavantages et à des préjugés raciaux entraîne une détérioration des résultats de naissance des femmes noires avec l’âge. Par conséquent, les jeunes femmes noires peuvent ressentir du stress pendant la grossesse en raison de facteurs sociaux et économiques, mais les femmes plus âgées subissent un stress à un rythme composé et ont donc des complications de grossesse en plus des facteurs économiques. [151]
Mary O. Hearst, professeure au Département de santé publique de l’Université Saint Catherine, a étudié les effets de la ségrégation sur la communauté afro-américaine pour voir si elle contribuait au TMI élevé chez les enfants noirs. [152] Hearst affirme que la ségrégation résidentielle contribue aux taux élevés en raison des implications politiques, économiques et négatives sur la santé qu’elle pose sur les mères noires, quel que soit leur statut Socio-économique. Le racisme, les disparités économiques et le sexisme dans les communautés ségréguées sont tous des exemples des facteurs de stress quotidiens auxquels les femmes noires enceintes sont confrontées et qui peuvent affecter leurs grossesses avec des conditions telles que la pré-éclampsie et l’hypertension.
Des études ont également montré qu’un TMI élevé est dû aux soins inadéquats que reçoivent les Afro-Américaines enceintes par rapport aux autres femmes du pays. [153] Dans une autre étude, il a été démontré que les patients noirs étaient plus susceptibles de recevoir de l’ibuprofène après la chirurgie que de l’oxycodone. [154] Plusieurs articles évalués par des pairs ont documenté une différence dans les niveaux de soins qu’un patient reçoit lorsqu’il était noir, même lorsqu’il avait une assurance. L’IMR ne diminue pas en fonction de l’âge ou en tenant compte de l’enseignement supérieur, ce qui suggère qu’il existe un élément racial. [155]Cette inégalité de traitement découle de l’idée qu’il existe des différences médicales raciales et est également enracinée dans les préjugés raciaux et les images contrôlées des femmes noires. En raison de ce traitement inégal, la recherche sur les soins maternels et prénatals reçus par les femmes afro-américaines et leurs nourrissons, [156] constate que les femmes noires ne reçoivent pas la même urgence en matière de soins médicaux; ils ne sont pas non plus pris au sérieux en ce qui concerne la douleur qu’ils ressentent ou les complications qu’ils pensent avoir, comme en témoignent les complications auxquelles la star du tennis Serena Williams a été confrontée lors de son accouchement. [157]
Il y a un élément supplémentaire qui doit être pris en compte, l’effet de la race et du sexe. Le misogynoir est un problème souvent cité et négligé. [158] Les féministes noires ont souvent été citées comme l’épine dorsale de nombreux événements pour les droits civiques, mais estiment qu’elles sont négligées lorsqu’il s’agit de changements significatifs car cela change positivement la vie des femmes noires principalement. [159] Lors des manifestations Black Lives Matter de juin 2020, de nombreuses féministes noires ont critiqué le mouvement pour les avoir exclues. [160] ;. Lorsqu’ils sont examinés sous cet angle, les taux accrus d’IMI des femmes afro-américaines deviennent une question d’équité et une question de justice sociale.
Des progrès ont cependant été faits pour lutter contre cette épidémie. Dans le comté de Los Angeles, les responsables de la santé se sont associés à des organisations à but non lucratif de la ville pour aider les femmes noires après l’accouchement de leur enfant. Un organisme à but non lucratif en particulier a eu un impact important sur de nombreuses vies : Great Beginnings For Black Babies à Inglewood. L’organisation à but non lucratif s’attache à aider les femmes à gérer le stress en créant des réseaux de soutien, en maintenant un dialogue ouvert sur la race et la vie de famille, et en trouvant également à ces femmes une place sûre sur le marché du travail. [161]
Certaines recherches soutiennent que pour mettre fin à un IMR élevé chez les enfants noirs, le pays doit résoudre les problèmes sociaux et sociétaux qui affligent les Afro-Américains. [162]Certains chercheurs soutiennent que des problèmes tels que le racisme institutionnel, l’incarcération de masse, la pauvreté et les disparités en matière de soins de santé qui sont présents dans le pays afro-américain doivent être résolus par le gouvernement des États-Unis afin que des politiques soient créées pour lutter contre ces problèmes. Selon cette théorie, si les inégalités institutionnelles sont traitées et réparées par le gouvernement des États-Unis, les facteurs de stress quotidiens pour les Afro-Américains, et les femmes afro-américaines en particulier, seront réduits, réduisant ainsi le risque de complications de la grossesse et de la mortalité infantile. D’autres soutiennent que l’ajout de diversité dans le secteur des soins de santé peut aider à réduire le TMI élevé, car une plus grande représentation peut lutter contre les préjugés raciaux et les stéréotypes profondément enracinés qui existent à l’égard des femmes afro-américaines. [163]Une autre forme d’action plus récente pour réduire l’IMR élevé chez les enfants noirs est l’utilisation de doulas tout au long de la grossesse. [156]
Royaume-Uni
Une étude publiée dans le British Medical Journal en 2019 a révélé que le taux de mortalité infantile en Angleterre avait augmenté avec 24 décès infantiles supplémentaires pour 100 000 naissances vivantes par an. Il n’y a pas eu de changement significatif par rapport à la tendance préexistante dans les collectivités locales les plus aisées. Cette hausse a touché de manière disproportionnée les régions les plus pauvres du pays et a été attribuée en grande partie à l’augmentation de la pauvreté des enfants, à la suite de réductions durables des prestations sociales disponibles pour les familles avec enfants. [164]
Histoire

 Cette gravure sur bois de 1860 par Julius Schnorr von Karolsfeld représente la mort du premier enfant de Bethsabée avec David, qui se lamentait : « J’irai vers lui, mais il ne reviendra pas vers moi » ( 2 Samuel 12 :23 ).
Cette gravure sur bois de 1860 par Julius Schnorr von Karolsfeld représente la mort du premier enfant de Bethsabée avec David, qui se lamentait : « J’irai vers lui, mais il ne reviendra pas vers moi » ( 2 Samuel 12 :23 ).
C’est au début des années 1900 que les pays du monde entier ont commencé à remarquer qu’il était nécessaire d’améliorer les services de santé infantile. L’Europe a commencé ce rallye, les États-Unis sont tombés derrière eux en créant une campagne pour faire baisser le taux de mortalité infantile. Avec ce programme, ils ont pu abaisser le TMI à 10 décès au lieu de 100 décès pour 1000 naissances. [165]La mortalité infantile était également considérée comme un problème social alors qu’elle était perçue comme un problème national. Les femmes américaines qui appartenaient à la classe moyenne avec une formation scolaire ont commencé à créer un mouvement qui fournissait des logements aux familles d’une classe inférieure. En commençant cela, ils ont pu établir des soins de santé publics et des agences gouvernementales capables de créer des environnements plus hygiéniques et plus sains pour les nourrissons. Les professionnels de la santé ont aidé à faire avancer la cause de la santé infantile en créant un domaine pédiatrique expérimenté en médecine pour enfants. [166]
États-Unis
La baisse de la mortalité infantile dans des pays donnés à travers le monde au cours du XXe siècle a été liée à plusieurs tendances communes, avancées scientifiques et programmes sociaux. Certains d’entre eux incluent l’amélioration de l’assainissement par l’État, l’amélioration de l’accès aux soins de santé, l’amélioration de l’éducation et le développement de progrès médicaux tels que la pénicilline et des transfusions sanguines plus sûres. [167]
Aux États-Unis, l’amélioration de la mortalité infantile dans la première moitié du XXe siècle signifiait s’attaquer aux facteurs environnementaux. L’amélioration de l’assainissement, et en particulier l’accès à l’eau potable, a aidé les États-Unis à réduire considérablement la mortalité infantile, une préoccupation croissante aux États-Unis depuis les années 1850. [168] En plus de ces facteurs environnementaux, pendant cette période, les États-Unis se sont efforcés d’accroître l’éducation et la sensibilisation à la mortalité infantile. La pasteurisation du lait a également aidé les États-Unis à lutter contre la mortalité infantile au début des années 1900, une pratique qui a permis aux États-Unis de lutter contre les maladies chez les nourrissons. [169]Ces facteurs, ajoutés à une augmentation générale du niveau de vie des personnes vivant en milieu urbain, ont aidé les États-Unis à améliorer considérablement leurs taux de mortalité infantile au début du XXe siècle.
Bien que le taux global de mortalité infantile ait fortement chuté pendant cette période, aux États-Unis, la mortalité infantile variait considérablement entre les groupes raciaux et socio-économiques. L’évolution de la mortalité infantile de 1915 à 1933 était, pour la population blanche, de 98,6 sur 1 000 à 52,8 sur 1 000, et pour la population noire, de 181,2 sur 1 000 à 94,4 sur 1 000. Des études impliquent que cela a une corrélation directe avec les conditions économiques relatives entre ces populations. [170] De plus, la mortalité infantile dans les États du sud était systématiquement supérieure de 2 % à celle des autres États américains sur une période de 20 ans à partir de 1985. taux de pauvreté. [171]
Dans la seconde moitié du 20e siècle, l’accent mis sur un meilleur accès aux soins médicaux pour les femmes a stimulé la baisse de la mortalité infantile aux États-Unis. La mise en œuvre de Medicaid, accordant un accès plus large aux soins de santé, a contribué à une diminution spectaculaire de la mortalité infantile, en plus d’un accès plus large à l’avortement légal et aux soins de planification familiale, tels que le stérilet et la pilule contraceptive. [172]
Dans les décennies qui ont suivi les années 1970, la baisse des taux de mortalité infantile aux États-Unis a commencé à ralentir, tombant derrière celle de la Chine, de Cuba et d’autres pays développés. Le financement de Medicaid et des soins maternels et infantiles subventionnés par le gouvernement fédéral a été fortement réduit et la disponibilité des soins prénatals a considérablement diminué pour les parents à faible revenu. [173]
Chine
La croissance des ressources médicales de la République populaire de Chine dans la seconde moitié du XXe siècle explique en partie son amélioration spectaculaire en ce qui concerne la mortalité infantile au cours de cette période. Une partie de cette augmentation comprenait l’adoption du système médical coopératif rural, qui a été fondé dans les années 1950. On estime que le système médical coopératif, qui a accordé l’accès aux soins de santé aux populations rurales auparavant mal desservies, a couvert 90% de la population rurale chinoise tout au long des années 1960. Le système médical coopératif a atteint un taux de mortalité infantile de 25,09 pour 1 000. Le système médical coopératif a ensuite été supprimé, laissant de nombreuses populations rurales s’appuyer sur un système coûteux de rémunération à l’acte, bien que le taux ait continué à baisser en général. [174]Ce changement dans les systèmes médicaux a provoqué un écart Socio-économique dans l’accessibilité aux soins médicaux en Chine, qui heureusement ne s’est pas reflété dans la baisse de son taux de mortalité infantile. Les soins prénatals ont été de plus en plus utilisés, même lorsque le système médical coopératif a été remplacé, et l’assistance à l’accouchement est restée accessible. [175]
La politique chinoise de l’enfant unique, adoptée dans les années 1980, a eu un impact négatif sur sa mortalité infantile. Les femmes qui menaient des grossesses non approuvées étaient confrontées aux conséquences de l’État et à la stigmatisation sociale et étaient donc moins susceptibles d’avoir recours aux soins prénataux. De plus, les réalités économiques et les facteurs culturels de longue date ont encouragé la progéniture masculine, amenant certaines familles qui avaient déjà des fils à éviter les soins prénatals ou les services d’accouchement professionnels, et faisant en sorte que la Chine ait des taux de mortalité infantile inhabituellement élevés pendant cette période. [176]
Voir également
- Liste des pays par taux de mortalité infantile
- Liste des pays par taux de mortalité maternelle
- Mortalité maternelle
- Fausse-couche
- Mortinaissance
Catégories statistiques connexes :
- La mortalité périnatale ne comprend que les décès entre la viabilité fœtale (22 semaines de gestation) et la fin du 7e jour après l’accouchement.
- La Mortalité néonatale ne comprend que les décès au cours des 28 premiers jours de vie.
- La mortalité postnéonatale ne comprend que les décès après 28 jours de vie mais avant un an.
- Mortalité infantile Inclut les décès avant l’âge de 5 ans.
Références
- ^ Mathews TJ, MacDorman MF (janvier 2013). “Les statistiques de mortalité infantile de la période 2009 ont lié l’ensemble de données sur les naissances / décès infantiles” (PDF) . Rapports nationaux sur les statistiques de l’état civil . 61 (8): 1–27. PMID 24979974 .
- ^ Taux de mortalité infantile (PDF) . Genève, Suisse : Organisation mondiale de la santé. 2015 . Récupéré le 22 octobre 2020 .
- ^ “Mortalité des moins de cinq ans” . UNICEF . Récupéré le 07/03/2017 .
- ^ Mathews TJ, MacDorman MF, Menacker F (janvier 2002). “Statistiques de mortalité infantile de la période 1999: ensemble de données liées sur les naissances / décès infantiles” (PDF) . Rapports nationaux sur les statistiques de l’état civil . 50 (4): 1–28. doi : 10.1037/e558952006-001 . manche : 1903/24216 . PMID 11837053 .
- ^ “Complications du travail et de l’accouchement – les bases” . WebMD . Récupéré le 16/03/2017 .
- ^ “Mortalité infantile et santé du nouveau-né” . Les femmes et les enfants d’abord . Récupéré le 25/04/2017 .
- ^ Hall ES, Venkatesh M, Greenberg JM (novembre 2016). “Une étude de population sur les comportements tabagiques de la première grossesse et des grossesses suivantes dans l’Ohio” . Journal de périnatalogie . 36 (11): 948–953. doi : 10.1038/jp.2016.119 . PMID 27467563 . S2CID 29303225 .
- ^ CDC (2020-06-03). “Engagez-vous à faire des choix sains pour aider à prévenir les Malformations congénitales | CDC” . Centres de contrôle et de prévention des maladies . Récupéré le 30/07/2020 .
- ^ Genowska A, Jamiołkowski J, Szafraniec K, Stepaniak U, Szpak A, Pająk A (juillet 2015). “Déterminants environnementaux et socio-économiques de la mortalité infantile en Pologne : une étude écologique” . Santé environnementale . 14 : 61. doi : 10.1186/s12940-015-0048-1 . PMC 4508882 . PMID 26195213 .
- ^ “Mortalité infantile” . Organisation mondiale de la santé . Organisation mondiale de la santé. 2020. Archivé de l’original le 24 mars 2014 . Récupéré le 22 octobre 2020 .
- ^ un b Roser, Max (2013-05-10). “Mortalité infantile” . Notre monde en données .
- ^ “Taux de mortalité, infantile (pour 1 000 naissances vivantes) | Données” . data.worldbank.org . Récupéré le 24/03/2019 .
- ^ “Enfants : réduction de la mortalité” . www.who.int . Récupéré le 31/07/2020 .
- ^ “QUI | Mortalité infantile” . www.who.int . Archivé de l’original le 14 mars 2011 . Récupéré le 16/03/2017 .
- ^ “Plate-forme de connaissances sur le développement durable” . UN-DESA . Récupéré le 23 avril 2016 .
- ^ un b Alijanzadeh M, Asefzadeh S, Zare SA (2016-02-01). “Corrélation entre l’indice de développement humain et le taux de mortalité infantile dans le monde” . Biotechnologie et sciences de la santé . 3 (1). doi : 10.17795/bhs-35330 . ISSN 2383-028X .
- ^ un bcdefghijklm Andrews KM , Brouillette DB , Brouillette RT ( 2008 ) . “Mortalité, nourrisson”. Encyclopédie du développement du nourrisson et de la petite enfance . Elsevier. p. 343–359. doi : 10.1016/B978-012370877-9.00084-0 . ISBN 9780123708779.
- ^ un bcd Norton M (avril 2005). “Nouvelles preuves sur l’espacement des naissances : découvertes prometteuses pour améliorer la santé du nouveau-né, du nourrisson, de l’enfant et de la mère” . Journal international de gynécologie et d’obstétrique . 89 Supplément 1 : S1-6. doi : 10.1016/j.ijgo.2004.12.012 . PMID 15820364 . S2CID 26219456 .
- ^ “Mortalité infantile” . Santé maternelle et infantile | Santé reproductive . Centres de contrôle et de prévention des maladies . Récupéré le 07/03/2017 .
- ^ “Qu’est-ce qui cause la mortalité infantile?” . www.nichd.nih.gov . Récupéré le 07/03/2017 .
- ^ un bc Bishai D, Opuni M, Poon A (mars 2007). “Le niveau de mortalité infantile affecte-t-il le taux de déclin? Données de séries chronologiques de 21 pays”. Economie et Biologie Humaine . 5 (1): 74–81. doi : 10.1016/j.ehb.2006.10.003 . PMID 17141591 .
- ^ un bcdef Osel JD ( 2008 ). “Être (né) noir en Amérique: Discrimination perçue et mortalité infantile afro-américaine”. SSRN 2173553 .
- ^ un b Harrison MS, Goldenberg RL (avril 2016). “Fardeau mondial de la prématurité”. Séminaires en médecine fœtale et néonatale . 21 (2) : 74–9. doi : 10.1016/j.siny.2015.12.007 . PMID 26740166 .
- ^ Blencowe H, Cousens S, Oestergaard MZ, Chou D, Moller AB, Narwal R, et al. (juin 2012). “Estimations nationales, régionales et mondiales des taux de Naissances prématurées en 2010 avec les tendances temporelles depuis 1990 pour les pays sélectionnés : une analyse systématique et les implications” . Lancette . 379 (9832): 2162–72. doi : 10.1016/s0140-6736(12)60820-4 . PMID 22682464 . S2CID 253520 .
- ^ March of Dimes Birth Defects Foundation. (2012). Né trop tôt : le rapport d’action mondial sur la naissance prématurée . Organisation mondiale de la santé. ISBN 978-92-4-150343-3. OCLC 1027675119 .
- ^ Rubens CE, Sadovsky Y, Muglia L, Gravett MG, Lackritz E, Gravett C (novembre 2014). “Prévention des Naissances prématurées : mobiliser la science pour lutter contre l’épidémie mondiale” . Science médecine translationnelle . 6 (262): 262sr5. doi : 10.1126/scitranslmed.3009871 . PMID 25391484 . S2CID 8162848 .
- ^ Moutquin JM (avril 2003). “Classification et hétérogénéité des Naissances prématurées” . BJOG . 110 Suppl 20 : 30–3. doi : 10.1046/j.1471-0528.2003.00021.x . PMID 12763108 . S2CID 33268768 .
- ^ Goldenberg RL, Goepfert AR, Ramsey PS (mai 2005). “Marqueurs biochimiques pour la prédiction de la naissance prématurée”. Journal américain d’obstétrique et de gynécologie . 192 (5 suppl.) : S36-46. doi : 10.1016/j.ajog.2005.02.015 . PMID 15891711 .
- ^ un b Duncan JR, Byard RW, Duncan JR, Byard RW (2018). “Syndrome de mort subite du nourrisson : un aperçu”. Dans Duncan JR, Byard RW (éd.). Mort subite du nourrisson et du jeune enfant : le passé, le présent et l’avenir . Presse de l’Université d’Adélaïde. p. 15–50. ISBN 9781925261677. JSTOR 10.20851/j.ctv2n7f0v.6 . PMID 30035964 .
- ^ un b “La Mort Infantile Soudaine Inattendue et le Syndrome de Mort Infantile Subite” . www.cdc.gov . 2020-01-28 . Récupéré le 30/07/2020 .
- ^ Willinger M, Hoffman HJ, Hartford RB (mai 1994). “Position de sommeil du nourrisson et risque de Syndrome de mort subite du nourrisson : rapport de la réunion tenue les 13 et 14 janvier 1994, National Institutes of Health, Bethesda, MD” . Pédiatrie . 93 (5) : 814–9. doi : 10.1542/peds.93.5.814 . PMID 8165085 . S2CID 245121375 .
- ^ Vennemann MM, Höffgen M, Bajanowski T, Hense HW, Mitchell EA (juin 2007). “Les immunisations réduisent-elles le risque pour SIDS ? Une méta-analyse”. Vaccin . 25 (26): 4875–9. doi : 10.1016/j.vaccine.2007.02.077 . PMID 17400342 .
- ^ un bcde Moon RY (novembre 2016) . “MSN et autres décès de nourrissons liés au sommeil : base de preuves pour les recommandations mises à jour de 2016 pour un environnement de sommeil sûr pour les nourrissons” . Pédiatrie . 138 (5) : e20162940. doi : 10.1542/peds.2016-2940 . PMID 27940805 . S2CID 5744617 .
- ^ “Définition médicale de la malformation congénitale” . MedicineNet.com .
- ^ Rosano A, Botto LD, Botting B, Mastroiacovo P (septembre 2000). « Mortalité infantile et anomalies congénitales de 1950 à 1994 : une perspective internationale » . Journal d’épidémiologie et de santé communautaire . 54 (9) : 660–6. doi : 10.1136/jech.54.9.660 . PMC 1731756 . PMID 10942444 .
- ^ van der Linde D, Konings EE, Slager MA, Witsenburg M, Helbing WA, Takkenberg JJ, Roos-Hesselink JW (novembre 2011). “La prévalence à la naissance des cardiopathies congénitales dans le monde : une revue systématique et une méta-analyse” . Journal de l’American College of Cardiology . 58 (21): 2241–7. doi : 10.1016/j.jacc.2011.08.025 . PMID 22078432 .
- ^ un bcde MacDorman MF , Mathews TJ (2009). “Le défi de la mortalité infantile : a-t-on atteint un plateau ?” . Rapports de santé publique . 124 (5): 670–81. doi : 10.1177/003335490912400509 . PMC 2728659 . PMID 19753945 .
- ^ Mortalité infantile, faible poids à la naissance et disparité raciale . nationalhealthystart.org (2000)
- ^ QUI | Accouchement prématuré . Qui.int. Récupéré le 29/09/2013.
- ^ un b McNeil D (2 mai 2012). “Les États-Unis accusent un retard dans la mesure mondiale des Naissances prématurées” . Le New York Times .
- ^ de Onís M, Monteiro C, Akré J, Glugston G (1993). “L’ampleur mondiale de la malnutrition protéino-énergétique : un aperçu de la base de données mondiale de l’OMS sur la croissance de l’enfant” . Bulletin de l’Organisation mondiale de la santé . 71 (6) : 703–712. PMC 2393544 . PMID 8313488 .
- ^ “Top 9 des pays luttant contre la malnutrition infantile | World Vision” . Vision mondiale . 2012-09-26 . Récupéré le 27/07/2018 .
- ^ Martins VJ, Toledo Florêncio TM, Grillo LP, do Carmo P, Franco M, Martins PA, et al. (juin 2011). “Effets durables de la dénutrition” . Journal international de recherche environnementale et de santé publique . 8 (6): 1817-1846. doi : 10.3390/ijerph8061817 . PMC 3137999 . PMID 21776204 .
- ^ Mahgoud SE (2006). “Facteurs affectant la prévalence de la malnutrition chez les enfants de moins de trois ans au Botswana” (PDF) . Journal Africain de l’Alimentation, de l’Agriculture, de la Nutrition et du Développement . 6 .
- ^ un bc Torpy JM, Lynm C, Verre RM (août 2004). “Page patient JAMA. Malnutrition chez les enfants” . JAMA . 292 (5): 648. doi : 10.1001/jama.292.5.648 . PMID 15292091 .
- ^ un b “Les niveaux et les tendances dans la malnutrition d’enfant” (PDF) . Estimations conjointes UNICEF – OMS – Groupe de la Banque mondiale sur la malnutrition infantile . 2015.
- ^ Tette EM, Sifah EK, Nartey ET (novembre 2015). “Facteurs affectant la malnutrition chez les enfants et l’adoption d’interventions pour prévenir la maladie” . BMC Pédiatrie . 15 (1): 189. doi : 10.1186/s12887-015-0496-3 . PMC 4653928 . PMID 26586172 .
- ^ Chan GJ, Lee AC, Baqui AH, Tan J, Black RE (août 2013). “Risque d’infection néonatale précoce avec infection maternelle ou colonisation : une revue systématique mondiale et une méta-analyse” . PLO Médecine . 10 (8) : e1001502. doi : 10.1371/journal.pmed.1001502 . PMC 3747995 . PMID 23976885 .
- ^ un b Nussbaum M (2011). Créer des capacités . La presse Belknap de Harvard University Press. ISBN 978-0-674-05054-9.
- ^ Acide folique . Centre national d’information sur la biotechnologie, Bibliothèque nationale de médecine des États-Unis
- ^ un bcd Gortmaker SL , Wise PH (1997). “La première injustice: disparités socio-économiques, technologie des services de santé et mortalité infantile”. Revue annuelle de sociologie . 23 : 147–70. doi : 10.1146/annurev.soc.23.1.147 . PMID 12348279 .
- ^ un bcdef Jorgenson AK ( 2004 ). “Inégalité mondiale, pollution de l’eau et mortalité infantile”. La revue des sciences sociales . 41 (2): 279–288. doi : 10.1016/j.soscij.2004.01.008 . S2CID 154147986 .
- ^ Woodruff TJ, Darrow LA, Parker JD (janvier 2008). “La pollution de l’air et la mortalité infantile post-néonatale aux États-Unis, 1999-2002” . Perspectives de la santé environnementale . 116 (1) : 110–5. doi : 10.1289/ehp.10370 . PMC 2199284 . PMID 18197308 .
- ^ Glinianaia SV, Rankin J, Bell R, Pless-Mulloli T, Howel D (octobre 2004). “La pollution atmosphérique particulaire contribue-t-elle à la mort infantile ? Une revue systématique” . Perspectives de la santé environnementale . 112 (14): 1365–1371. doi : 10.1289/ehp.6857 . PMC 1247561 . PMID 15471726 .
- ^ “Mortalité Infantile: Réduire les Morts Infantiles” . Eunice Kennedy Shriver Institut national de la santé infantile et du développement humain . Archivé de l’original le 12 octobre 2011.
- ^ Benjamin DK (hiver 2006). “Pollution de l’air et mortalité infantile” . Rapport du Centre de recherche sur la propriété et l’environnement . 24 (4).
- ^ “Pourquoi les nourrissons noirs meurent-ils beaucoup plus souvent que les nourrissons blancs?” . Radio publique de Californie du Sud . 2014-03-03 . Récupéré le 07/02/2017 .
- ^ a bc Passerelle d’information sur le bien-être de l’enfance (2020). Décès d’enfants victimes de maltraitance et de négligence 2018 : Statistiques et interventions (PDF) . Washington, DC : Bureau des enfants, Département américain de la santé et des services sociaux . Récupéré le 22 octobre 2020 .
- ^ Palusci VJ, Covington TM (janvier 2014). “Décès d’enfants maltraités dans le système de rapport de cas d’examen national des décès d’enfants des États-Unis”. Maltraitance et négligence envers les enfants . 38 (1): 25–36. doi : 10.1016/j.chiabu.2013.08.014 . PMID 24094272 .
- ^ Imamura JH, Troster EJ, Oliveira CA (septembre 2012). “Quels types de blessures non intentionnelles tuent nos enfants ? Les nourrissons meurent-ils des mêmes types de blessures ? Une revue systématique” . Cliniques . 67 (9): 1107–16. doi : 10.6061/clinics/2012(09)20 . PMC 3438254 . PMID 23018311 .
- ^ Smith-Greenaway E, Trinitapoli J (avril 2014). “Contextes polygynes, structure familiale et mortalité infantile en Afrique subsaharienne” . Démographie . 51 (2): 341–366. doi : 10.1007/s13524-013-0262-9 . PMC 3974908 . PMID 24402794 .
- ^ “La maltraitance des enfants: facteurs de risque et de protection” . Centres de contrôle et de prévention des maladies . Archivé de l’original le 6 mars 2010.
- ^ Leventhal JM, Garber RB, Brady CA (mars 1989). “Identification pendant la période post-partum des nourrissons à haut risque de maltraitance infantile”. Le Journal de pédiatrie . 114 (3): 481–7. doi : 10.1016/S0022-3476(89)80580-3 . PMID 2921696 .
- ^ Haines M. (2011). “Inégalités et mortalité infanto-juvénile aux États-Unis au XXe siècle” (PDF) . Explorations en histoire économique . 48 (3): 418–28. doi : 10.1016/j.eeh.2011.05.009 . S2CID 154583453 . SSRN 1630138 .
- ^ “Une récession respire la vie” . L’Économiste . 2009-06-01. Archivé de l’original le 2009-07-25.
- ^ Schady, Norbert et Smitz, Marc (août 2009) Chocs économiques globaux et mortalité infantile: nouvelles preuves pour les pays à revenu intermédiaire . La Banque mondiale
- ^ Les données des Nations Unies sont utilisées.
- ^ un bc Shandra JM, Nobles J, Londres B, Williamson JB (juillet 2004). “Dépendance, démocratie et mortalité infantile: une analyse quantitative et transnationale des pays les moins développés” . Sciences sociales et médecine . 59 (2): 321–333. doi : 10.1016/j.socscimed.2003.10.022 . PMID 15110423 .
- ^ un fusible b , Crenshaw EM (janvier 2006). “Déséquilibre entre les sexes dans la mortalité infantile: une étude transnationale de la structure sociale et de l’infanticide féminin”. Sciences sociales et médecine . 62 (2): 360–74. doi : 10.1016/j.socscimed.2005.06.006 . PMID 16046041 .
- ^ Moore S, Teixeira AC, Shiell A (juillet 2006). “La santé des nations dans un contexte mondial : commerce, stratification mondiale et taux de mortalité infantile” . Sciences sociales et médecine . 63 (1): 165–78. doi : 10.1016/j.socscimed.2005.12.009 . PMID 16457924 .
- ^ Taylor-Robinson D, Lai ET, Wickham S, Rose T, Norman P, Bambra C, et al. (octobre 2019). “Évaluer l’impact de l’augmentation de la pauvreté des enfants sur l’augmentation sans précédent de la mortalité infantile en Angleterre, 2000-2017 : analyse des tendances temporelles” . BMJ ouvert . 9 (10) : e029424. doi : 10.1136/bmjopen-2019-029424 . PMC 6954495 . PMID 31578197 .
- ^ un b Farahani M, Subramanian SV, Canning D (juin 2009). “L’effet des changements dans les ressources du secteur de la santé sur la mortalité infantile à court terme et à long terme: une analyse économétrique longitudinale”. Sciences sociales et médecine . 68 (11): 1918–25. doi : 10.1016/j.socscimed.2009.03.023 . PMID 19362762 .
- ^ un b Krug E (2002). Rapport mondial sur la violence et la santé . Genève : Genève OMS.
- ^ Toole MJ, Galson S, Brady W (mai 1993). « La guerre et la santé publique sont-elles compatibles ? . Lancette . 341 (8854): 1193–6. doi : 10.1016/0140-6736(93)91013-C . PMID 8098086 . S2CID 7743798 .
- ^ Asling-Monemi K, Peña R, Ellsberg MC, Persson LA (2003). “La violence contre les femmes augmente le risque de mortalité infantile et juvénile : une étude cas-témoin au Nicaragua” . Bulletin de l’Organisation mondiale de la santé . 81 (1): 10–6. PMC 2572309 . PMID 12640470 .
- ^ Emenike E, Lawoko S, Dalal K (mars 2008). “La violence conjugale et la santé reproductive des femmes au Kenya”. Revue internationale des soins infirmiers . 55 (1): 97–102. doi : 10.1111/j.1466-7657.2007.00580.x . PMID 18275542 .
- ^ Jejeebhoy SJ (septembre 1998). “Associations entre les coups de femme et la mort fœtale et infantile: impressions d’une enquête en Inde rurale”. Etudes en Planification Familiale . 29 (3) : 300–8. doi : 10.2307/172276 . JSTOR 172276 . PMID 9789323 .
- ^ Fisher SK (octobre 1996). « L’occupation de l’utérus : l’imprégnation forcée en tant que génocide » . Journal de droit du duc . 46 (1): 91–133. doi : 10.2307/1372967 . JSTOR 1372967 .
- ^ un bcdefghijklmn Nations MK , Amaral ML ( 1991 ) . _ _ _ _ “Chair, sang, âmes et ménages: validité culturelle dans l’enquête sur la mortalité”. Revue trimestrielle d’anthropologie médicale . 5 (3): 204–220. doi : 10.1525/maq.1991.5.3.02a00020 .
- ^ McNeil D (29 octobre 2012). “Ghana : une subvention destinée à réduire la mortalité infantile se concentre sur le transport des mères à l’hôpital” . Le New York Times .
- ^ un b Drevenstedt GL, Crimmins EM, Vasunilashorn S, Finch CE (avril 2008). “La montée et la chute de la surmortalité infantile masculine” . Actes de l’Académie nationale des sciences des États-Unis d’Amérique . 105 (13): 5016–21. Bibcode : 2008PNAS..105.5016D . doi : 10.1073/pnas.0800221105 . PMC 2278210 . PMID 18362357 .
- ^ un b Rutstein SO (avril 2005). “Effets des intervalles intergénésiques précédents sur la Mortalité néonatale, infantile et des moins de cinq ans et sur l’état nutritionnel dans les pays en développement: preuves issues des enquêtes démographiques et sanitaires”. Journal international de gynécologie et d’obstétrique . 89 Supplément 1 : S7-24. doi : 10.1016/j.ijgo.2004.11.012 . PMID 15820369 . S2CID 37743580 .
- ^ Curtis V, Cairncross S (mai 2003). “Effet du lavage des mains avec du savon sur le risque de diarrhée dans la communauté : une revue systématique”. Le Lancet. Maladies infectieuses . 3 (5) : 275–281. doi : 10.1016/S1473-3099(03)00606-6 . PMID 12726975 .
- ^ La situation des enfants dans le monde 2008. Survie de l’enfant. UNICEF
- ^ Russo LX, Scott A, Sivey P, Dias J (2019-05-31). “Médecins de soins primaires et mortalité infantile: preuves du Brésil” . PLOS ONE . 14 (5) : e0217614. Bibcode : 2019PLoSO..1417614R . doi : 10.1371/journal.pone.0217614 . PMC 6544253 . PMID 31150468 .
- ^ “Meilleures zones de bébés – ACPHD” . www.acphd.org . Récupéré le 03/08/2020 .
- ^ Otundo Richard, Martin (2019). “Recommandations de l’OMS sur les soins prénatals pour une expérience de grossesse positive au Kenya”. Série de documents de travail SSRN . doi : 10.2139/ssrn.3449460 . ISSN 1556-5068 . S2CID 219379303 .
- ^ CDC (2020-06-03). “Engagez-vous à faire des choix sains pour aider à prévenir les Malformations congénitales | CDC” . Centres de contrôle et de prévention des maladies . Récupéré le 30/07/2020 .
- ^ Atta CA, Fiest KM, Frolkis AD, Jette N, Pringsheim T, St Germaine-Smith C, et al. (janvier 2016). « Prévalence mondiale à la naissance du spina-bifida selon le statut d’enrichissement en Acide folique : une revue systématique et une méta-analyse » . Journal américain de santé publique . 106 (1) : e24-34. doi : 10.2105/AJPH.2015.302902 . PMC 4695937 . PMID 26562127 .
- ^ un b Ramakrishnan U, Grant F, Goldenberg T, Zongrone A, Martorell R (juillet 2012). “Effet de la nutrition des femmes avant et pendant la grossesse précoce sur les résultats maternels et infantiles : une revue systématique” . Épidémiologie pédiatrique et périnatale . 26 Supplément 1 : 285–301. doi : 10.1111/j.1365-3016.2012.01281.x . PMID 22742616 .
- ^ Flak AL, Su S, Bertrand J, Denny CH, Kesmodel US, Cogswell ME (janvier 2014). “L’association d’une exposition prénatale à l’alcool légère, modérée et excessive et des résultats neuropsychologiques chez l’enfant: une méta-analyse”. Alcoolisme, recherche clinique et expérimentale . 38 (1): 214–226. doi : 10.1111/acer.12214 . PMID 23905882 .
- ^ Banderali G, Martelli A, Landi M, Moretti F, Betti F, Radaelli G, et al. (octobre 2015). “Effets sur la santé à court et à long terme du tabagisme parental pendant la grossesse et l’allaitement : une revue descriptive” . Journal de médecine translationnelle . 13 : 327. doi : 10.1186/s12967-015-0690-y . PMC 4608184 . PMID 26472248 .
- ^ Marchi J, Berg M, Dencker A, Olander EK, Begley C (août 2015). “Risques associés à l’obésité pendant la grossesse, pour la mère et le bébé: une revue systématique des revues” (PDF) . Avis sur l’obésité . 16 (8): 621–638. doi : 10.1111/obr.12288 . hdl : 2262/75578 . PMID 26016557 . S2CID 206228471 .
- ^ Eidelman, Arthur I.; Schanler, Richard J.; Johnston, Margreete; Lander, Susan ; Noble, Larry ; Szucs, Kinga ; Viehmann, Laura (mars 2012). “L’allaitement et l’utilisation du lait maternel” . Pédiatrie . 129 (3) : e827-41. doi : 10.1542/peds.2011-3552 . PMID 22371471 .
- ^ Sankar MJ, Sinha B, Chowdhury R, Bhandari N, Taneja S, Martines J, Bahl R (décembre 2015). “Pratiques optimales d’allaitement maternel et mortalité infantile et juvénile: une revue systématique et une méta-analyse”. Acta Paediatrica . 104 (467): 3–13. doi : 10.1111/apa.13147 . manche : 1956/11852 . PMID 26249674 . S2CID 23206368 .
- ^ “Centre de contrôle et de développement des maladies : développement de l’enfant” . CDC.gov . 4 février 2021.
- ^ un b “Calendrier de vaccination des enfants et des adolescents recommandé par le CDC pour les 18 ans ou moins, États-Unis, 2020” (PDF) . CDC.gov .
- ^ un bc « L’ OMS | La vaccination réduit considérablement la maladie, l’invalidité, la mort et l’inégalité dans le monde entier » . QUI . Archivé de l’original le 27 février 2008 . Récupéré le 30/07/2020 .
- ^ Stratton, Kathleen R. (2001). Examen de l’innocuité de la vaccination vaccin rougeole-oreillons-rubéole et autisme . Presse de l’Académie nationale. ISBN 0-309-07447-9. OCLC 928430099 .
- ^ “Immunisations” . AAP.org . Récupéré le 30/07/2020 .
- ^ Shapiro D, Tenikue M (2017-09-13). “L’éducation des femmes, la mortalité infantile et juvénile et la baisse de la fécondité en Afrique subsaharienne rurale et urbaine” . Recherche démographique . 37 : 669–708. doi : 10.4054/demres.2017.37.21 . ISSN 1435-9871 .
- ^ Mugeni C, Levine AC, Munyaneza RM, Mulindahabi E, Cockrell HC, Glavis-Bloom J, et al. (août 2014). “Mise en œuvre à l’échelle nationale de la gestion communautaire intégrée des cas de maladies infantiles au Rwanda” . Santé mondiale : science et pratique . 2 (3): 328–341. doi : 10.9745/GHSP-D-14-00080 . PMC 4168626 . PMID 25276592 .
- ^ Inondation D, Chary A, Colom A, Rohloff P (juin 2018). « Les droits des adolescents et le mouvement mondial pour la nutrition des « 1 000 premiers jours » : une vue du Guatemala » . Santé et droits de l’homme . 20 (1): 295–301. PMC 6039738 . PMID 30008571 .
- ^ Baird S, Friedman J, Schady N (2011). “Chocs de revenu globaux et mortalité infantile dans le monde en développement” (PDF) . La revue de l’économie et des statistiques . 93 (3): 847–856. doi : 10.1162/REST_a_00084 . manche : 10986/4916 . JSTOR 23016081 . S2CID 57566653 .
- ^ un b Haddad L, Alderman H, Appleton S, Song L, Yohannes Y (01/06/2003). « Réduire la malnutrition infantile : jusqu’où nous mène la croissance des revenus ? ». La revue économique de la Banque mondiale . 17 (1): 107–131. doi : 10.1093/wber/lhg012 . manche : 10419/81795 . ISSN 0258-6770 .
- ^ Roi G, Zeng L (2011). “Améliorer les prévisions de défaillance de l’État”. Politique mondiale . 53 (4): 623–58. doi : 10.1353/wp.2001.0018 . JSTOR 25054167 . S2CID 18089096 . SSRN 1082922 .
- ^ Anthopolos R, Becker CM (2010). “Mortalité infantile mondiale: correction du sous-dénombrement”. Développement mondial . 38 (4): 467-481. doi : 10.1016/j.worlddev.2009.11.013 .
- ^ “Taux de Mortalité néonatale (pour 1000 naissances vivantes)” . Archivé de l’original le 21 décembre 2011 . Récupéré le 26/08/2013 . {{cite web}}: CS1 maint : bot : état de l’URL d’origine inconnu ( lien ). OMS. 2011
- ^ Allmer, Gertrude. Bundesgesetz über den Hebammenberuf (Loi fédérale sur la profession de sage-femme) . pflegerecht.at
- ^ PStV – Einzelnorm . Gesetze-im-internet.de. Récupéré le 29/09/2013.
- ^ Healy B (2006-09-24). “Derrière le Baby Count” . Nouvelles américaines et rapport mondial . Archivé de l’original le 24 août 2007 . Récupéré le 24/03/2014 .
- ^ Statistiques démographiques: définitions et méthodes de collecte dans 31 pays européens (par les Communautés européennes, 2003) Archivé le 13/12/2013 à la Wayback Machine . (PDF). Récupéré le 29/09/2013.
- ^ Indicateurs du millénaire . Les Nations Unies. Récupéré le 29/09/2013.
- ^ Coale AJ, Rampe J (août 1994). “Cinq décennies de femmes disparues en Chine” . Démographie . 31 (3): 459–79. doi : 10.2307/2061752 . JSTOR 2061752 . PMID 7828766 . S2CID 24724998 .
- ^ Brown D (2011-02-28). “La mortalité infantile a chuté de plus de 40% au cours des deux dernières décennies” . Le Washington Post .
- ^ Réseau Euro-Peristat (2004). Rapport européen sur la santé périnatale (PDF) (Rapport). p. 40 . Consulté le 8 mars 2019 .
- ^ Département américain de la santé et des services sociaux (2009). Health United States, 2008 avec dossier spécial sur la santé des jeunes adultes (PDF) (Rapport). p. 193 . Consulté le 8 mars 2019 .
- ^ Duc G (1995). “Le rôle crucial de la définition dans l’épidémiologie périnatale”. Sozial- und Präventivmedizin . 40 (6) : 357–360. doi : 10.1007/BF01325417 . PMID 8578873 . S2CID 35350473 .
- ^ “Définition des données collectées dans l’Union européenne, voir point 8” (PDF) . Europe (portail Internet) .
- ^ Hendrick B (04/11/2009). “Les prématurés augmentent le taux de mortalité infantile aux États-Unis” . WebMD . Récupéré le 04/11/2009 .
- ^ Stobbe M (2009-11-03). “Les Naissances prématurées aggravent le taux de mortalité infantile aux États-Unis” . Presse associée.
- ^ un bc MacDorman MF, Mathews TJ (2010). “Derrière les classements internationaux de la mortalité infantile: comment les États-Unis se comparent à l’Europe”. Journal international des services de santé . 40 (4): 577–88. doi : 10.2190/HS.40.4.a . hdl : 2027/uc1.31210022969875 . PMID 21058532 . S2CID 3190009 .
- ^ Anderson BA, Argent BD (1986). “Mortalité infantile en Union soviétique: différences régionales et problèmes de mesure”. Examen de la population et du développement . 12 (4): 705–38. doi : 10.2307/1973432 . JSTOR 1973432 .
- ^ En 1990, les États baltes sont passés à la définition standard de l’OMS ; en 1993, la Russie est également passée à cette définition.
- ^ Blum, Alain (1987). “Une nouvelle table de mortalité pour l’URSS (1984-1985)”. Population (édition française) . 42 (6): 843–862. doi : 10.2307/1532733 . JSTOR 1532733 .
- ^ Ksenofontova NY (1994). “Tendances de la mortalité infantile en URSS”. Dans Lutz W, Scherbov S, Volkov A (eds.). Tendances et modèles démographiques en Union soviétique avant 1991 . Londres : Routledge. p. 359–378. ISBN 978-0-415-10194-3.
- ^ Fermier PE, Nizeye B, Stulac S, Keshavjee S (octobre 2006). « Violence structurelle et médecine clinique » . PLO Médecine . 3 (10) : e449. doi : 10.1371/journal.pmed.0030449 . PMC 1621099 . PMID 17076568 .
- ^ UNdata: taux de mortalité infantile (pour 1000 naissances)
- ^ UNICEF, State of the World’s Children 2003 infant mortality table. Unicef.org. Retrieved 2013-09-29.
- ^ Hug L, Alexander M, You D, Alkema L (June 2019). “National, regional, and global levels and trends in neonatal mortality between 1990 and 2017, with scenario-based projections to 2030: a systematic analysis”. The Lancet. Global Health. 7 (6): e710–e720. doi:10.1016/s2214-109x(19)30163-9. PMC 6527519. PMID 31097275.
- ^ Burstein R, Henry NJ, Collison ML, Marczak LB, Sligar A, Watson S, et al. (October 2019). “Mapping 123 million neonatal, infant and child deaths between 2000 and 2017”. Nature. 574 (7778): 353–358. Bibcode:2019Natur.574..353B. doi:10.1038/s41586-019-1545-0. PMC 6800389. PMID 31619795.
- ^ “Infant Mortality Rate”. CIA – The World Factbook. Archived from the original on November 19, 2012. Retrieved December 18, 2012.
- ^ “Health resources – Health spending – OECD Data”. OECD. Retrieved 2019-12-18.
- ^ Ingraham C (September 29, 2014). “Our infant mortality rate is a national embarrassment”. Washington Post.
- ^ O’Sullivan A, Sheffrin SM (2003). Economics: Principles in Action. Pearson Prentice Hall. ISBN 978-0-13-063085-8.
- ^ Preventing Infant Mortality. U.S. Department of Health & Human Services (Jan 13, 2006).
- ^ Martin JA, Hamilton BE, Ventura SJ, Osterman MJ, Mathews TJ (June 2013). “Births: final data for 2011” (PDF). National Vital Statistics Reports. 62 (1): 1–69, 72. PMID 24974591.
- ^ Rosenthal E (June 30, 2013). “American Way of Birth, Costliest in the World”. The New York Times.
- ^ Behrman RE, Butler AS, eds. (2007). “Chapter 12: Societal Costs of Preterm Birth”. Preterm Birth: Causes, Consequences, and Prevention. Institute of Medicine (US) Committee on Understanding Premature Birth and Assuring Healthy Outcomes. Washington (DC): National Academies Press (US).
- ^ Oestergaard MZ, Inoue M, Yoshida S, Mahanani WR, Gore FM, Cousens S, et al. (August 2011). “Neonatal mortality levels for 193 countries in 2009 with trends since 1990: a systematic analysis of progress, projections, and priorities”. PLOS Medicine. 8 (8): e1001080. doi:10.1371/journal.pmed.1001080. PMC 3168874. PMID 21918640.
- ^ Starfield B (July 2000). “Is US health really the best in the world?” (PDF). JAMA. 284 (4): 483–5. doi:10.1001/jama.284.4.483. PMID 10904513.
- ^ Partridge JC, Sendowski MD, Martinez AM, Caughey AB (January 2012). “Resuscitation of likely nonviable infants: a cost-utility analysis after the Born-Alive Infant Protection Act”. American Journal of Obstetrics and Gynecology. 206 (1): 49.e1–49.e10. doi:10.1016/j.ajog.2011.09.026. PMID 22051817.
- ^ “QuickStats: Infant Mortality Rates,* by Race and Hispanic Ethnicity of Mother — United States, 2000, 2005, and 2010”. Weekly. 63 (1): 25. January 10, 2014.
- ^ Dole N, Savitz DA, Siega-Riz AM, Hertz-Picciotto I, McMahon MJ, Buekens P (August 2004). “Psychosocial factors and preterm birth among African American and White women in central North Carolina”. American Journal of Public Health. 94 (8): 1358–65. doi:10.2105/AJPH.94.8.1358. PMC 1448456. PMID 15284044.
- ^ Mustillo S, Krieger N, Gunderson EP, Sidney S, McCreath H, Kiefe CI (December 2004). “Self-reported experiences of racial discrimination and Black-White differences in preterm and low-birthweight deliveries: the CARDIA Study”. American Journal of Public Health. 94 (12): 2125–31. doi:10.2105/AJPH.94.12.2125. PMC 1448602. PMID 15569964.
- ^ “Infant Mortality Rate (Deaths per 1,000 Live Births) by Race/Ethnicity”. Henry J. Kaiser Family Foundation. Retrieved 2017-03-07.
- ^ “This Chart Showing The Gap Between Black And White Life Expectancy Should Be A National Embarrassment”. Business Insider. Retrieved 2017-03-16.
- ^ “U.S. Poverty Statistics”. Federal Safety Net. Retrieved 2017-03-07.
- ^ “Why do black infants die so much more often than white infants?”. Southern California Public Radio. 2014-03-03. Retrieved 2017-03-16.
- ^ “Why do black infants die so much more often than white infants?”. Southern California Public Radio. 2014-03-03. Retrieved 2017-03-07.
- ^ Geronimus A. “Why Black Women, Infants Lag In Birth Outcomes”. National Public Radio. Retrieved 2017-03-07.
- ^ Hearst MO, Oakes JM, Johnson PJ (December 2008). “The effect of racial residential segregation on black infant mortality”. American Journal of Epidemiology. 168 (11): 1247–54. doi:10.1093/aje/kwn291. PMID 18974059.
- ^ Villarosa L (April 11, 2018). “Why America’s Black Mothers and Babies Are in a Life-or-Death Crisis”. The New York Times. Retrieved May 13, 2018.
- ^ Sabin, JA; Greenwald, AG (May 2012). “The influence of implicit bias on treatment recommendations for 4 common pediatric conditions: pain, urinary tract infection, attention deficit hyperactivity disorder, and asthma”. American Journal of Public Health. 102 (5): 988–95. doi:10.2105/AJPH.2011.300621. PMC 3483921. PMID 22420817.
- ^ Bonnor, Lynn. “Urban or rural, black lives in NC are being cut short almost before they begin”. newsobserver.com. Retrieved 11 April 2021.
- ^ a b Chalhoub, Theresa; Rimar, Kelly (2018). The Health Care System and Racial Disparities in Maternal Mortality. Washington, DC: Center for American Progress. Retrieved 22 October 2020.
- ^ Salam M (January 11, 2018). “For Serena Williams, Childbirth Was a Harrowing Ordeal. She’s Not Alone”. The New York Times. Retrieved May 13, 2018.
- ^ “Racism and sexism against Black women may contribute to high rates of Black infant mortality”. Child Trends. 18 April 2019.
- ^ Shammet, Tagwa (19 June 2020). “The Black Lives Matter movement does not exist without black women”. The Commonwealth Times.
- ^ “Hidden in plain sight? Black female activists feel left out of BLM movement. | Milwaukee Neighborhood News Service”. milwaukeenns.org. 5 August 2020.
- ^ “Great Beginnings for Black Babies”. Great Beginnings for Black Babies. Retrieved 2017-03-07.
- ^ Smith IZ, Bentley-Edwards KL, El-Amin S, Darity W (March 2018). “Fighting at Birth: Eradicating the Black-White Infant Mortality Gap” (PDF). Duke University’s Samuel DuBois Cook Center on Social Equity and Insight Center for Community Economic Development.
- ^ Tweedy D (2015). Black Man in a White Coat: A Doctor’s Reflections on Race and Medicine. New York: Picador. ISBN 978-1-250-04463-1.
- ^ “‘Unprecedented’ rise in infant mortality in England linked to poverty”. The Journal.ie. 4 October 2019. Retrieved 1 December 2019.
- ^ Brosco JP (February 1999). “The early history of the infant mortality rate in America: “A reflection upon the past and a prophecy of the future””. Pediatrics. 103 (2): 478–85. doi:10.1542/peds.103.2.478. PMID 9925845.
- ^ Hargraves M, Thomas RW (November 1993). “Infant mortality: its history and social construction”. American Journal of Preventive Medicine. 9 (6 Suppl): 17–26. doi:10.1016/S0749-3797(18)30661-5. PMID 8123283.
- ^ Dunn HL (1954). Vital Statistics of the United States (PDF) (Report). Vol. 1. Washington, D.C.: United States Printing Office.
- ^ Meckel RA (1998). Save the babies : American public health reform and the prevention of infant mortality, 1850-1929. Ann Arbor: University of Michigan Press. ISBN 978-0-472-08556-9. OCLC 39269607.
- ^ Achievements in Public Health, 1900 – 1999: Healthier Mothers and Babies. Morbidity and Mortality Weekly Report (MMWR) (Report). Vol. 48. Centers for Disease Control and Prevention. 1999. pp. 849–858.
- ^ Woodbury RM (November 1936). “Infant Mortality in the United States”. The Annals of the American Academy of Political and Social Science. 188: 94–106. doi:10.1177/000271623618800110. JSTOR 1020363. S2CID 144927978.
- ^ Menifield CE, Dawson J (2008). “Infant mortality in southern states: a bureaucratic nightmare”. Journal of Health and Human Services Administration. 31 (3): 385–402. JSTOR 41288095. PMID 19209565.
- ^ Jacobowitz S, Grossman M (2017). “Variations in Infant Mortality Rates among Counties of the United States: The Roles of Public Policies and Programs”. In Grossman M (ed.). Determinants of Health: An Economic Perspective. New York: Columbia University Press. pp. 305–330. doi:10.7312/gros17812. ISBN 9780231544511. JSTOR 10.7312/gros17812.
- ^ Miller CA (July 1985). “Infant mortality in the U.S”. Scientific American. 253 (1): 31–7. Bibcode:1985SciAm.253a..31M. doi:10.1038/scientificamerican0785-31. JSTOR 24967721. PMID 4001915.
- ^ Liu X, Cao H (1992). “China’s Cooperative Medical System: its historical transformations and the trend of development”. Journal of Public Health Policy. 13 (4): 501–11. doi:10.2307/3342538. JSTOR 3342538. PMID 1287043. S2CID 1977035.
- ^ Song S, Burgard SA (September 2011). “Dynamics of inequality: mother’s education and infant mortality in China, 1970-2001”. Journal of Health and Social Behavior. 52 (3): 349–64. doi:10.1177/0022146511410886. JSTOR 23033284. PMID 21896686. S2CID 25288570.
- ^ Lai D (2005). « Rapport de masculinité à la naissance et taux de mortalité infantile en Chine : une étude empirique ». Recherche sur les indicateurs sociaux . 70 (3): 313–326. doi : 10.1007/s11205-004-1542-y . JSTOR 27522168 . S2CID 143548315 .
Liens externes
| Wikimedia Commons a des médias liés à la mortalité infantile . |
- Estimations de la mortalité infantile et juvénile pour tous les pays – site Web de l’UNICEF