Rhinoplastie
La rhinoplastie ( grec ancien : ῥίς , romanisé : rhī́s , nez + grec ancien : πλάσσειν , romanisé : plássein , façonner ), communément appelée rhinoplastie , médicalement appelée reconstruction nasale , est une intervention de chirurgie plastique pour modifier et reconstruire le nez . [1] Il existe deux types de chirurgie plastique : la chirurgie reconstructrice qui restaure la forme et les fonctions du nez et la chirurgie esthétiquequi change l’apparence du nez. La chirurgie reconstructive vise à résoudre les lésions nasales causées par divers traumatismes , y compris les traumatismes contondants et pénétrants et les traumatismes causés par une blessure par souffle . La chirurgie reconstructive peut également traiter les malformations congénitales , [2] les problèmes respiratoires et les échecs de rhinoplasties primaires. La rhinoplastie peut éliminer une bosse, réduire la largeur de la narine, modifier l’angle entre le nez et la bouche ou traiter des blessures, des malformations congénitales ou d’autres problèmes qui affectent la respiration, comme une déviation de la cloison nasale ou une affection des sinus. [ citation nécessaire ]La chirurgie uniquement sur le septum s’appelle une septoplastie .
| Rhinoplastie | |
|---|---|
 Rhinoplastie : le cartilage latéral inférieur (cartilage alaire supérieur ) exposé pour modification plastique via la narine gauche. Rhinoplastie : le cartilage latéral inférieur (cartilage alaire supérieur ) exposé pour modification plastique via la narine gauche. |
|
| Prononciation | / ˈ r aɪ n ə ˌ p l æ s t je / |
| CIM-9-CM | 21.87 |
| Engrener | D012225 |
| MedlinePlus | 002983 |
| [ modifier sur Wikidata ] |
Dans les chirurgies de rhinoplastie fermée et de rhinoplastie ouverte – un chirurgien plasticien, un oto-rhino- laryngologiste (spécialiste de l’oreille, du nez et de la gorge) ou un chirurgien buccal et maxillo-facial (spécialiste de la mâchoire, du visage et du cou), crée un nez fonctionnel, esthétique et facialement proportionné en séparant la peau nasale et les Tissus mous de la charpente nasale , en les modifiant selon les besoins pour la forme et la fonction, en suturant les incisions, en utilisant de la colle tissulaire et en appliquant soit un emballage, soit un stent , ou les deux, pour immobiliser le nez modifié afin d’assurer la bonne cicatrisation de l’incision chirurgicale.
Histoire

 Planches vi et vii du Papyrus d’Edwin Smith à la Rare Book Room , New York Academy of Medicine [3]
Planches vi et vii du Papyrus d’Edwin Smith à la Rare Book Room , New York Academy of Medicine [3]
Les traitements pour la réparation plastique d’un nez cassé sont mentionnés pour la première fois dans le papyrus d’Edwin Smith , [4] une transcription d’un texte daté de l’ Ancien Empire de 3000 à 2500 avant notre ère . [5]
Le papyrus Ebers ( vers 1550 av. J.-C.), un papyrus médical de l’Égypte ancienne , décrit la rhinoplastie comme l’ opération de chirurgie plastique pour reconstruire un nez détruit par une rhinectomie. Une telle mutilation était infligée comme une punition criminelle, religieuse, politique et militaire à cette époque et dans cette culture. [6]
Les techniques de rhinoplastie sont décrites dans l’ ancien texte indien Sushruta samhita de Sushruta , où un nez est reconstruit en utilisant un lambeau de peau de la joue. [7]
Pendant l’ Empire romain ( 27 av . J.-C. – 476 apr . la correction et la reconstruction du nez et d’autres parties du corps. [8]
À la cour romaine byzantine de l’empereur Julien l’ Apostat ( 331–363 après J. les reconstructions de défauts qui comportaient des sutures lâches qui permettaient à une plaie chirurgicale de guérir sans déformer la chair du visage ; comment nettoyer l’os exposé dans une plaie; le débridement , comment enlever les tissus endommagés pour prévenir l’infection et ainsi accélérer la cicatrisation de la plaie ; et comment utiliser les lambeaux cutanés autologuespour réparer les joues, les sourcils, les lèvres et le nez endommagés, pour restaurer le visage normal du patient . [9]
En Italie, Gasparo Tagliacozzi (1546-1599), professeur de chirurgie et d’ anatomie à l’ Université de Bologne , a publié Curtorum Chirurgia Per Insitionem (La chirurgie des défauts par implantations, 1597), un manuel technico-procédural pour la réparation chirurgicale et la reconstruction des blessures au visage chez les soldats. Les illustrations comportaient une rhinoplastie de ré-attachement à l’aide d’un lambeau pédiculaire du Muscle biceps ; le greffon attaché à 3 semaines après la procédure ; qui, 2 semaines après la fixation, le chirurgien a ensuite façonné en nez.
En Grande-Bretagne, Joseph Constantine Carpue (1764-1846) a publié les descriptions de deux rhinoplasties : la reconstruction d’un nez blessé au combat et la réparation d’un nez endommagé par l’arsenic . (cf. opération de Carpue ). [10] [11]

 Nez artificiel, en métal plaqué, Europe des XVIIe et XVIIIe siècles. Cela aurait été porté comme une alternative à la rhinoplastie.
Nez artificiel, en métal plaqué, Europe des XVIIe et XVIIIe siècles. Cela aurait été porté comme une alternative à la rhinoplastie.
En Allemagne, la technique rhinoplastique a été affinée par des chirurgiens tels que le professeur de chirurgie de l’ Université de Berlin, Karl Ferdinand von Gräfe (1787-1840), qui a publié Rhinoplastik (Reconstruire le nez, 1818) dans lequel il décrit 55 procédures historiques de chirurgie plastique, et ses innovations techniques. la reconstruction nasale à greffe libre (avec un lambeau de tissu prélevé sur le bras du patient) et les approches chirurgicales des corrections des paupières, des fentes labiales et palatines . Le Protégé du Dr von Gräfe , le polymathe médical et chirurgical Johann Friedrich Dieffenbach (1794-1847), qui fut parmi les premiers chirurgiens à anesthésier le patient avant d’effectuer la chirurgie du nez, publia Die Operative Chirurgie (Chirurgie opératoire, 1845), qui devint un texte fondamental de médecine et de chirurgie plastique (voir strabisme , torticolis ). De plus, le Prussien Jacques Joseph (1865–1934) a publié Nasenplastik und sonstige Gesichtsplastik (Rhinoplastie et autres chirurgies plastiques faciales, 1928), qui décrivait des techniques chirurgicales raffinées pour effectuer une rhinoplastie de réduction nasale via des incisions internes. [12]
Aux États-Unis, en 1887, l’oto-rhino-laryngologiste John Orlando Roe (1848–1915) a pratiqué la première rhinoplastie endonasale moderne (rhinoplastie fermée) et sur sa prise en charge des déformations du nez en selle . [13] [14]
Au début du 20e siècle, Freer, en 1902, et Killian, en 1904, ont été les pionniers de la procédure de septoplastie de Résection sous-muqueuse (SMR) pour corriger un septum dévié ; ils ont soulevé des lambeaux de tissu mucopérichondral et réséqué le septum cartilagineux et osseux (y compris l’ os vomer et la plaque perpendiculaire de l’ os ethmoïde ), en maintenant un support septal avec une marge de 1,0 cm au dos et une marge de 1,0 cm à la caudade, pour lesquelles la technique est devenue la référence septoplastique fondamentale et standardprocédure. En 1921, A. Rethi a introduit l’approche de rhinoplastie ouverte comportant une incision de la cloison nasale pour faciliter la modification de la pointe du nez. [15] En 1929, Peer et Metzenbaum ont exécuté la première manipulation du septum caudal, où il provient et se projette du front. En 1947, Maurice H. Cottle (1898–1981) a résolu par voie endonasale une déviation septale avec une incision d’hémitransfixion minimaliste, qui a conservé le septum; ainsi, il a plaidé pour la primauté pratique de l’approche de rhinoplastie fermée. [6] En 1957, A. Sercer a préconisé la technique de « décortication du nez » ( Dekortication des Nase ) qui comportait une rhinoplastie ouverte par incision columellaire qui permettait un meilleur accès à la cavité nasaleet à la cloison nasale.
La rhinoplastie endonasale était l’approche habituelle de la chirurgie du nez jusqu’aux années 1970, lorsque Padovan a présenté ses raffinements techniques, préconisant l’approche de la rhinoplastie ouverte ; il a été secondé par Wilfred S. Goodman à la fin des années 1970 et par Jack P. Gunter dans les années 1990. [16] [17] Goodman a impulsé le progrès technique et procédural et a popularisé l’approche ouverte de rhinoplastie. [18] [ source secondaire nécessaire ] En 1987, Gunter a rapporté l’efficacité technique de l’approche de rhinoplastie ouverte pour effectuer une rhinoplastie secondaire ; ses techniques améliorées ont fait progresser la gestion d’une chirurgie du nez ratée. [19] [ source secondaire nécessaire ]
Anatomie du nez humain
Les structures du nez
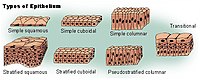
 Anatomie nasale : L’épithélium squameux est l’un des nombreux types d’épithélium.
Anatomie nasale : L’épithélium squameux est l’un des nombreux types d’épithélium. 
 Anatomie nasale : Le muscle procerus (musculus procerus, pyramidalis nasi, dépresseur de la glabelle).
Anatomie nasale : Le muscle procerus (musculus procerus, pyramidalis nasi, dépresseur de la glabelle).
Pour la correction chirurgicale plastique, l’anatomie structurelle du nez comprend : A. les Tissus mous nasaux ; B. les sous-unités et segments esthétiques ; C. les artères et les veines d’approvisionnement en sang ; D. le système lymphatique nasal ; E. les nerfs facial et nasal; F. l’os nasal ; et G. les cartilages nasaux.
A. Les Tissus mous du nez
- Peau nasale – Comme le cadre de soutien osseux et cartilagineux (ostéo-cartilagineux) sous-jacent du nez, la peau externe est divisée en tiers verticaux (sections anatomiques); de la glabelle (l’espace entre les sourcils), au pont, à la pointe, pour la chirurgie plastique corrective, la peau nasale est anatomiquement considérée, comme :
- Troisième section supérieure – la peau du nez supérieur est mince, la couche de graisse sous-cutanée est plus épaisse et relativement distensible (souple et mobile), mais se rétrécit ensuite, adhérant étroitement à la charpente ostéo-cartilagineuse et devient la peau plus fine de la section dorsale, l’arête du nez.
- Troisième section médiane – la peau recouvrant l’arête du nez (section médiane dorsale) est la peau nasale la plus fine et la moins distensible, car elle adhère le plus au cadre de support.
- Tiers inférieur – la peau du bas du nez est aussi épaisse et moins mobile, car elle possède plus de glandes sébacées, notamment au niveau de la pointe nasale. La couche de graisse sous-cutanée est très fine.
- Doublure nasale – Au niveau du vestibule, le nez humain est tapissé d’une membrane muqueuse d’ épithélium squameux , dont le tissu se transforme ensuite pour devenir un épithélium respiratoire cylindrique , un tissu pseudo-stratifié, cilié (en forme de cil) avec d’abondantes glandes séromuqueuses, qui maintient le l’humidité nasale et protège les voies respiratoires des infections bactériologiques et des corps étrangers.
- Muscles nasaux – Les mouvements du nez humain sont contrôlés par des groupes de muscles du visage et du cou situés profondément sous la peau. ils appartiennent à quatre groupes fonctionnels interconnectés par l’aponévrose nasale superficielle – le système musculo- aponévrotique superficiel (SMAS ) – qui est une feuille de tissu conjonctif dense, fibreux et collagène qui recouvre, investit et forme les terminaisons des muscles.
Les mouvements du nez sont influencés par
- le groupe musculaire élévateur – qui comprend le muscle procerus et le muscle releveur des lèvres supérieures alaeque nasi .
- le groupe des muscles dépresseurs – qui comprend le muscle nasal alaire et le muscle dépresseur septi nasi .
- le groupe musculaire compresseur – qui comprend le muscle transverse nasal .
- le groupe musculaire dilatateur – qui comprend le muscle dilatateur naris qui dilate les narines; il est en deux parties : (i) le muscle dilatateur nasi antérieur et (ii) le muscle dilatateur nasi postérieur.

 Rhinoplastie : le nez chirurgical comme segments nasaux esthétiques. B. Esthétique du nez – sous-unités nasales et segments nasaux
Rhinoplastie : le nez chirurgical comme segments nasaux esthétiques. B. Esthétique du nez – sous-unités nasales et segments nasaux
Pour planifier, cartographier et exécuter la correction chirurgicale d’un défaut ou d’une déformation nasale, la structure du nez externe est divisée en neuf sous- unités nasales esthétiques et six segments nasaux esthétiques , qui fournissent au chirurgien plasticien les mesures permettant de déterminer la taille, l’étendue et la localisation topographique de l’anomalie ou de la déformation nasale.
Le nez chirurgical en neuf sous-unités nasales esthétiques
- sous-unité de pointe
- sous-unité columellaire
- sous-unité de base alaire droite
- sous-unité murale alaire droite
- sous-unité murale alaire gauche
- sous-unité de base alaire gauche
- sous-unité dorsale
- sous-unité de la paroi dorsale droite
- sous-unité de la paroi dorsale gauche
À leur tour, les neuf sous-unités nasales esthétiques sont configurées en six segments nasaux esthétiques ; chaque segment comprend une zone nasale plus grande que celle comprise par une sous-unité nasale.
Le nez chirurgical en six segments nasaux esthétiques
- le segment nasal dorsal
- les segments latéraux de la paroi nasale
- le segment hémi-lobulaire
- les segments du triangle des Tissus mous
- les segments alaires
- le segment columellaire

 Rhinoplastie : L’artère carotide commune.
Rhinoplastie : L’artère carotide commune.
En utilisant les coordonnées des sous-unités et des segments pour déterminer l’emplacement topographique du défaut sur le nez, le chirurgien plasticien planifie, cartographie et exécute une procédure de rhinoplastie. La division unitaire de la topographie nasale permet une couverture minimale, mais précise, coupante et maximale des tissus correctifs, pour produire un nez fonctionnel de taille, de contour et d’apparence proportionnés pour le patient. Par conséquent, si plus de 50 % d’une sous- unité esthétique est perdue (endommagée, défectueuse, détruite), le chirurgien remplace l’ensemble du segment esthétique , généralement par une greffe de tissu régional , prélevée sur le visage ou la tête, ou par une greffe de tissu prélevée. d’ailleurs sur le corps du patient. [20]
C. Apport sanguin nasal – artères et veines
Comme le visage, le nez humain est bien vascularisé avec des artères et des veines, et donc alimenté en sang abondant . La principale vascularisation artérielle du nez est double : (i) les branches de l’ artère carotide interne , la branche de l’ artère ethmoïdale antérieure , la branche de l’ artère ethmoïdale postérieure , qui dérivent de l’ artère ophtalmique ; (ii) des branches de l’ artère carotide externe , de l’ artère sphéno -palatine , de la grande artère palatine , de l’ artère labiale supérieure et de l’ artère angulaire .
Le nez externe est alimenté en sang par l’ artère faciale , qui devient l’artère angulaire qui parcourt la face supéro-médiale du nez. La région sellaire ( sella turcica , “chaise turque”) et la région dorsale du nez sont alimentées en sang par des branches de l’ artère maxillaire interne ( artère sous- orbitaire ) et les artères ophtalmiques qui dérivent du système de l’artère carotide commune interne .
En interne, la paroi nasale latérale est alimentée en sang par l’artère sphéno-palatine (par derrière et par dessous) et par l’artère ethmoïde antérieure et l’artère ethmoïde postérieure (par dessus et par derrière). La cloison nasale est également alimentée en sang par l’artère sphéno-palatine et par les artères ethmoïdales antérieure et postérieure, avec les apports circulatoires supplémentaires de l’artère labiale supérieure et de la grande artère palatine. Ces trois apports vasculaires du nez interne convergent dans le plexus de Kiesselbach ( la région de Little), qui est une région du tiers antéro-inférieur de la cloison nasale (devant et ci-dessous). De plus, la vascularisation de la veine nasale du nez suit généralement le schéma artériel de la vascularisation nasale. Les veines nasales sont biologiquement importantes, car elles n’ont pas de valves vasculaires et en raison de leur communication circulatoire directe avec le sinus caverneux , ce qui rend possible la propagation intracrânienne potentielle d’une infection bactérienne du nez. Par conséquent, en raison d’un apport sanguin nasal aussi abondant, le tabagisme compromet thérapeutiquement la guérison postopératoire.
D. Système lymphatique du nez
Le système lymphatique nasal pertinent provient de la muqueuse superficielle et se draine en arrière vers les nœuds rétropharyngés (en arrière) et en avant (en avant), soit vers les nœuds cervicaux profonds supérieurs (dans le cou), soit vers les glandes sous -maxillaires ( en arrière). la mâchoire inférieure), ou dans les nœuds et les glandes du cou et de la mâchoire.
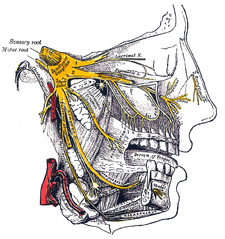
 Innervation nasale : Nerf crânien V, le nerf trijumeau (nervus trigeminis) donne la sensation au nez, au visage et à la mâchoire supérieure (maxillaire). E. Nerfs du nez
Innervation nasale : Nerf crânien V, le nerf trijumeau (nervus trigeminis) donne la sensation au nez, au visage et à la mâchoire supérieure (maxillaire). E. Nerfs du nez
Les sensations enregistrées par le nez humain proviennent des deux premières branches du nerf crânien V , le nerf trijumeau . Les listes nerveuses indiquent l’innervation respective (distribution sensorielle) des branches du nerf trijumeau dans le nez, le visage et la mâchoire supérieure (maxillaire).

 Innervation nasale : Le nerf crânien VII (nervus facialis) est le nerf facial qui donne la sensation au nez et à la mâchoire supérieure (maxillaire). Le nerf indiqué dessert les régions faciales et nasales anatomiques nommées Innervation de la division ophtalmique
Innervation nasale : Le nerf crânien VII (nervus facialis) est le nerf facial qui donne la sensation au nez et à la mâchoire supérieure (maxillaire). Le nerf indiqué dessert les régions faciales et nasales anatomiques nommées Innervation de la division ophtalmique
- Nerf lacrymal – transmet la sensation aux zones cutanées de la région orbitale latérale (orbite oculaire), à l’exception de la glande lacrymale .
- Nerf frontal – transmet la sensation aux zones cutanées du front et du cuir chevelu.
- Nerf supraorbitaire – transmet la sensation aux zones cutanées des paupières, du front et du cuir chevelu.
- Nerf supratrochléaire – transmet la sensation à la région médiale de la peau de la paupière et à la région médiale de la peau du front.
- Nerf nasociliaire – transmet la sensation à la zone cutanée du nez et à la membrane muqueuse de la cavité nasale antérieure (avant).
- Nerf ethmoïde antérieur – transmet la sensation dans la moitié antérieure (avant) de la cavité nasale: (a) les zones internes du sinus ethmoïde et du sinus frontal ; et (b) les zones externes, de la pointe nasale au rhinion : la pointe antérieure de l’extrémité terminale de la suture nasale-os.
- Nerf ethmoïde postérieur – dessert la moitié supérieure (supérieure) de la cavité nasale, les sphénoïdes et les ethmoïdes.
- Nerf infratrochléaire – transmet la sensation à la région médiale des paupières, à la conjonctive palpébrale , au nasion (jonction nasolabiale) et au dorsum osseux.
L’innervation de la division maxillaire
- Nerf maxillaire – transmet la sensation à la mâchoire supérieure et au visage.
- Nerf infraorbitaire – transmet la sensation dans la zone située sous l’orbite de l’ œil jusqu’aux narines externes (narines).
- Nerf zygomatique – à travers l’ os zygomatique et l’ arc zygomatique , transmet la sensation aux zones des pommettes.
- Nerf dentaire postérieur supérieur – sensation dans les dents et les gencives.
- Nerf dentaire antérieur supérieur – médie le réflexe d’éternuement.
- Nerf sphéno-palatin – se divise en la branche latérale et la branche septale, et transmet la sensation de l’arrière et des régions centrales de la cavité nasale .

 Anatomie nasale : Les cornets en forme de coquille (conchae nasales).
Anatomie nasale : Les cornets en forme de coquille (conchae nasales). 
 Anatomie nasale : les os et les cartilages du septum nasi .
Anatomie nasale : les os et les cartilages du septum nasi .
L’apport de nerfs parasympathiques au visage et à la mâchoire supérieure (maxillaire) provient de la grande branche pétreuse superficielle (GSP) du nerf crânien VII , le nerf facial . Le nerf GSP rejoint le nerf pétreux profond (du système nerveux sympathique), dérivé du plexus carotidien, pour former le nerf vidien (dans le canal vidien) qui traverse le ganglion ptérygopalatin (un ganglion autonome du nerf maxillaire), où seulement les nerfs parasympathiques forment des synapses, qui desservent la glande lacrymale et les glandes du nez et du palais, via la division maxillaire (mâchoire supérieure) du nerf crânien V, le nerf trijumeau .
F. Anatomie osseuse du nez
Dans la partie supérieure du nez, les os nasaux appariés s’attachent à l’ os frontal . Au-dessus et sur le côté (supérolatéralement), les os nasaux appariés se connectent aux os lacrymaux , et en dessous et sur le côté (inférolatéralement), ils se fixent aux processus ascendants du maxillaire (mâchoire supérieure). Au-dessus et en arrière (postéro-supérieur), la cloison nasale osseuse est composée de la plaque perpendiculaire de l’os ethmoïde . L’ os vomer se trouve en dessous et à l’arrière (postéro-inférieur) et forme partiellement l’ouverture choanale dans le nasopharynx (la partie supérieure du pharynx qui est continue avec les voies nasales). Le plancher du nez comprend lel’ os prémaxillaire et l’ os palatin , le toit de la bouche.
Le septum nasal est composé du cartilage quadrangulaire, de l’os vomer (la plaque perpendiculaire de l’os ethmoïde), des aspects du prémaxillaire et des os palatins. Chaque paroi nasale latérale contient trois paires de cornets (conques nasales), qui sont de petits os minces en forme de coquille : (i) la conque supérieure , (ii) la conque moyenne et (iii) la conque inférieure , qui sont les cadre osseux des cornets. La paroi médiale du sinus maxillaire est latérale aux cornets. Inférieur aux cornets nasaux (cornets) se trouve l’espace du méat, avec des noms qui correspondent aux cornets, par exemple le cornet supérieur, le méat supérieur, et alii. Le toit interne du nez est composé de la plaque cribriforme horizontale et perforée (de l’os ethmoïde) à travers laquelle passent les filaments sensoriels du nerf olfactif ( nerf crânien I ); enfin, au-dessous et en arrière (postéro-inférieur) de la plaque cribriforme, inclinée vers le bas, se trouve la face osseuse du sinus sphénoïdal .
G. La pyramide cartilagineuse du nez
Le septum cartilagineux ( septum nasi ) s’étend des os nasaux sur la ligne médiane (en haut) au septum osseux sur la ligne médiane (en arrière), puis vers le bas le long du plancher osseux. Le septum est quadrangulaire ; la moitié supérieure est flanquée de deux cartilages triangulaires à trapézoïdaux : les cartilages latéraux supérieurs, qui sont fusionnés au septum dorsal sur la ligne médiane, et attachés latéralement, avec des ligaments lâches, à la marge osseuse du piriforme (en forme de poire ) ouverture , tandis que les extrémités inférieures des cartilages latéraux supérieurs sont libres (non attachées). La zone interne (angle), formée par le septum et le cartilage latéral supérieur, constitue la valve interne du nez ; les cartilages sésamoïdes sont adjacents aux cartilages latéraux supérieursdans le tissu conjonctif fibroaréolaire.
Sous les cartilages latéraux supérieurs se trouvent les cartilages latéraux inférieurs; les cartilages latéraux inférieurs appariés se balancent vers l’extérieur, des attaches médiales, au septum caudal sur la ligne médiane (la crura médiale) jusqu’à une zone de crus intermédiaire (tige). Enfin, les cartilages latéraux inférieurs s’évasent vers l’extérieur, au-dessus et sur le côté (supérolatéralement), comme les piliers latéraux ; ces cartilages sont mobiles contrairement aux cartilages latéraux supérieurs. En outre, certaines personnes présentent des signes anatomiques de défilement nasal, c’est-à-dire une courbure vers l’extérieur des bords inférieurs des cartilages latéraux supérieurs et une courbure vers l’intérieur des bords céphaliques des cartilages alaires.
Le nez externe
Anatomie nasale externe
La forme des sous-unités nasales – le dos, les parois latérales, le lobule, les triangles mous, les ailes et la columelle – est configurée différemment selon la race et l’ethnie du patient, d’où les physionomies nasales dénommées : Africain, platyrrhinien (nez plat et large); Asiatique, sous-platyrrhinien (nez bas et large); Caucasien, leptorrhine (nez étroit); et hispanique, paraleptorrhine (nez étroit). La valve externe respective de chaque nez dépend de manière variable de la taille, de la forme et de la résistance du cartilage latéral inférieur. [21]
Anatomie nasale interne
Dans la ligne médiane du nez, le septum est une structure composite (ostéo-cartilagineuse) qui divise le nez en deux moitiés similaires. La paroi nasale latérale et les sinus paranasaux , la conque supérieure, la conque moyenne et la conque inférieure, forment les passages correspondants, le méat supérieur, le méat moyen et le méat inférieur, sur la paroi nasale latérale. Le méat supérieur est la zone de drainage des cellules osseuses ethmoïdales postérieures et du sinus sphénoïdal ; le méat moyen assure le drainage des sinus ethmoïdaux antérieurs et des sinus maxillaires et frontaux ; et le méat inférieur assure le drainage du canal lacrymo -nasal .
La valve nasale interne comprend la zone délimitée par le cartilage latéral supérieur, le septum, le plancher nasal et la tête antérieure du cornet inférieur. Dans le nez étroit (leptorrhine), c’est la partie la plus étroite des voies respiratoires nasales. Généralement, cette zone nécessite un angle supérieur à 15 degrés pour une respiration sans obstruction ; pour la correction d’une telle étroitesse, la largeur de la valve nasale peut être augmentée avec des greffes d’écartement et des sutures évasées.
Analyse nasale
 Rhinoplastie. Anatomie nasale : le philtrum.
Rhinoplastie. Anatomie nasale : le philtrum.
La prise en charge chirurgicale des défauts et déformations nasales divise le nez en six sous-unités anatomiques: (i) le dos, (ii) les flancs (appariés), (iii) les hémilobules (appariés), (iv) les triangles mous (appariés), (v) les ailes (appariées), et (vi) la columelle . La correction chirurgicale et la reconstruction comprennent l’ensemble de la sous-unité anatomique affectée par le défaut (plaie) ou la déformation, ainsi, toute la sous-unité est corrigée, en particulier lorsque la résection (coupe) du défaut englobe plus de 50 % de la sous-unité. Esthétiquement, le nez – du nasion (le milieu de la jonction nasofrontale) à la jonction columelle-labiale – occupe idéalement un tiers de la dimension verticale du visage de la personne; et, d’ala à ala, il devrait idéalement occuper un cinquième de la dimension horizontale du visage de la personne. [22]
L’ angle nasofrontal , entre l’os frontal et le nasion est généralement de 120 degrés ; l’angle nasofrontal est plus aigu chez l’homme que chez la femme. L’ angle nasofacial , la pente du nez par rapport au plan du visage, est d’environ 30 à 40 degrés. L’ angle nasolabial , la pente entre la columelle et le philtrum, est d’environ 90 à 95 degrés sur le visage masculin et d’environ 100 à 105 degrés sur le visage féminin. Par conséquent, lors de l’observation du nez de profil, l’exposition normale de la columelle (la hauteur de l’ouverture nasale visible) est de 2 mm ; et le dos doit être rectiligne (droit). Lorsqu’elle est observée d’en bas (vue en œil de ver), la base alaire configure un triangle isocèle, avec son sommet au lobule infra-pointe, immédiatement sous la pointe du nez. La projection faciale proportionnée de la pointe nasale (la distance entre la pointe du nez et le visage) est déterminée avec la méthode Goode, dans laquelle la projection de la pointe nasale doit être de 55 à 60 % de la distance entre la nasion (jonction nasofrontale) et le point définissant la pointe. Une double cassure columellaire peut être présente,
La méthode Goode détermine l’extension du nez à partir de la surface faciale en comprenant la distance entre le sillon alaire et la pointe du nez, puis en reliant cette mesure (de la projection de la pointe nasale) à la longueur du dorsum nasal. La mesure de la projection nasale est obtenue en délimitant un triangle rectangle avec des lignes partant du nasion (jonction nasofrontale) jusqu’à la rainure alaire-faciale. Ensuite, une deuxième délimitation perpendiculaire, qui traverse le point définissant la pointe, établit le rapport de projection de la pointe nasale ; par conséquent, la plage de 0,55: 1 à 0,60: 1 est la projection idéale de la pointe nasale à la longueur nasale. [23]
-
![]()
![]()
Rhinoplastie : Classe nasale I. Le nez romain . ( Nasologie Eden Warwick, 1848)
-
![]()
![]()
Rhinoplastie : Classe nasale II. Le nez grec. ( Nasologie Eden Warwick, 1848)
-
![]()
![]()
Rhinoplastie : Classe nasale III. Le nez africain. ( Nasologie Eden Warwick, 1848)
-
![]()
![]()
Rhinoplastie : Classe nasale IV. Le nez du faucon. ( Nasologie Eden Warwick, 1848)
-
![]()
![]()
Rhinoplastie : Classe nasale V. Le nez retroussé. ( Nasologie Eden Warwick, 1848)
-
![]()
![]()
Rhinoplastie : Classe nasale VI. Le nez céleste. ( Nasologie Eden Warwick, 1848)
Les simulations et la planification 3D peuvent être utilisées pour communiquer aux patients les déformations existantes et planifier ou proposer l’approche souhaitée. [24] [25] [26] Les caméras tridimensionnelles permettent la capture photographique, l’inspection, l’analyse et la modification pour comprendre l’anatomie nasale existante et communiquer un résultat potentiel au patient. [27]
Caractéristiques des patients
Pour déterminer l’aptitude du patient à subir une procédure de rhinoplastie, le chirurgien l’évalue cliniquement avec un historique médical complet ( anamnèse ) afin de déterminer sa santé physique et psychologique . Le futur patient doit expliquer au médecin-chirurgien les problèmes nasaux fonctionnels et esthétiques dont il souffre. Le chirurgien pose des questions sur les symptômes des affections et leur durée, les interventions chirurgicales passées, les allergies, la consommation de drogues et l’abus de drogues (médicaments sur ordonnance et commerciaux) et les antécédents médicaux généraux. De plus, en plus de l’aptitude physique, il y a l’aptitude psychologique – le motif psychologique du patient pour subir une chirurgie du nez est essentiel à l’évaluation préopératoire du patient par le chirurgien.[6]
L’examen physique complet du patient ayant subi une rhinoplastie détermine s’il est physiquement apte à subir et à tolérer les contraintes physiologiques de la chirurgie du nez. L’examen comprend tout problème physique existant, et une consultation avec un anesthésiste, si les données médicales du patient le justifient. Des évaluations faciales et nasales spécifiques enregistrent le type de peau du patient, les cicatrices chirurgicales existantes, ainsi que la symétrie et l’asymétrie des sous- unités nasales esthétiques . L’examen nasal externe et interne se concentre sur les tiers anatomiquesdu nez – partie supérieure, partie médiane, partie inférieure – en notant spécifiquement leurs structures ; les mesures des angles nasaux (auxquels le nez externe dépasse du visage); et les caractéristiques physiques des tissus osseux et mous naso-faciaux. L’examen interne évalue l’état de la cloison nasale, des valves nasales internes et externes, des cornets et de la muqueuse nasale, en accordant une attention particulière à la structure et à la forme du dorsum nasal et de la pointe du nez. [6]
De plus, lorsque cela est justifié, des tests spécifiques – le test du miroir, les examens de vasoconstriction et la manœuvre de Cottle – sont inclus dans l’évaluation préopératoire du futur patient rhinoplastie. Établie par Maurice H. Cottle (1898–1981), la manœuvre de Cottle est une technique diagnostique principale pour détecter un trouble de la valve nasale interne ; tandis que le patient inspire doucement, le chirurgien tire latéralement la joue du patient, simulant ainsi l’élargissement de la section transversale de la valve nasale interne correspondante. Si la manœuvre facilite notablement l’inspiration du patient, ce résultat est un signe de Cottle positif– ce qui indique généralement une correction du débit d’air à effectuer chirurgicalement avec un écarteur-greffe installé. Cette correction améliorera l’angle interne de la valve nasale et permettra ainsi une respiration dégagée. Néanmoins, la manœuvre de Cottle donne parfois un signe de Cottle faussement positif , généralement observé chez le patient atteint de collapsus alaire et chez le patient présentant une région cicatricielle de la valve nasale. [28]
Rhinoplastie chirurgicale
Il existe des preuves limitées qu’une dose unique de corticostéroïdes diminue l’œdème et les saignements les deux premiers jours après l’opération, mais la différence ne se maintient pas après cela. [29] L’enflure et l’œdème peuvent prendre au moins 1 an pour diminuer. [30] Certains compléments, y compris la greffe de graisse, peuvent aider à accélérer le délai de résolution des œdèmes et des ecchymoses. [31]
Rhinoplastie ouverte versus rhinoplastie fermée
La correction chirurgicale plastique des anomalies congénitales et acquises du nez restaure les propriétés fonctionnelles et esthétiques par les manipulations du chirurgien de la peau nasale, de l’ossature sous-cutanée (sous-jacente) du cartilage et de l’os et de la muqueuse . Techniquement, l’approche incisionnelle du chirurgien plasticien classe la chirurgie nasale soit comme une rhinoplastie ouverte , soit comme une procédure de rhinoplastie fermée . Dans la rhinoplastie ouverte, le chirurgien pratique une petite incision irrégulière dans la columelle, l’extrémité extérieure charnue de la cloison nasale; cette incision columellaire s’ajoute aux incisions habituelles pour une correction nasale. Dans la rhinoplastie fermée, le chirurgien effectue chaque incision procédurale par voie endonasale (exclusivement dans le nez) et ne coupe pas la columelle. [6]



 Rhinoplastie :
Rhinoplastie :
Par rapport à l’ os nasal (vert sarcelle), sept os composent l’orbite.
(1) l’ os frontal (jaune)
(2) l’ os lacrymal (vert)
(3) l’ os ethmoïde (marron)
(4) l’ os zygomatique (bleu) (5) l’ os maxillaire
supérieur (violet) (6) l’ os palatin (aqua) (7) l’ os sphénoïde (rouge)
Différences procédurales
À l’exception de l’incision columellaire, les approches techniques et procédurales de la rhinoplastie ouverte et de la rhinoplastie fermée sont similaires ; caractéristiques de la procédure de rhinoplastie encore fermée :
- Dissection réduite (coupe) des tissus nasaux – pas d’incision columellaire
- Diminution du potentiel de réduction excessive (coupe) du support nasal
- Œdème post-opératoire réduit
- Diminution des cicatrices visibles
- Diminution des dommages iatrogènes (par inadvertance) au nez , par le chirurgien
- Disponibilité accrue pour effectuer des modifications procédurales et techniques in situ
- Palpation qui permet au chirurgien de ressentir les changements intérieurs effectués sur le nez
- Temps de salle d’opération plus court
- Récupération et convalescence post-chirurgicale plus rapides pour le patient [32]
Le “nez ethnique”
L’approche de rhinoplastie ouverte offre au chirurgien plasticien les avantages de la facilité de fixation des greffes ( peau , cartilage , os ) et, surtout, de la fixation correcte du cartilage nasal, et donc de mieux faire l’évaluation et le traitement appropriés. Cet aspect procédural peut être particulièrement difficile dans la chirurgie de révision et dans les corrections rhinoplastiques du “nez ethnique” à peau épaisse de la personne de couleur. L’étude, Ethnic Rhinoplasty: a Universal Preoperative Classification System for the Nasal Tip(2009), rapporte qu’un système de classification de la pointe nasale, basé sur l’épaisseur de la peau, a été proposé pour aider le chirurgien à déterminer si une rhinoplastie ouverte ou une rhinoplastie fermée peut mieux corriger le défaut ou la déformation affectant le nez du patient. [33]
Cause
En cause, les approches ouvertes et fermées de correction rhinoplastique résolvent : (i) les pathologies nasales (maladies intrinsèques et extrinsèques au nez) ; (ii) un aspect esthétique insatisfaisant (disproportion) ; (iii) une rhinoplastie primaire ratée ; (iv) une voie respiratoire obstruée ; et (v) malformations et malformations congénitales du nez.
Anomalies congénitales
- Fente labiale et palatine en combinaison ; Fente labiale ( cheiloschisis ) et Fente palatine ( palatoschisis ), individuellement.
- Anomalies nasales congénitales
- Anomalies ethniques génétiquement dérivées du nez
Anomalies acquises
- Rhinite allergique et vasomotrice – inflammations de la membrane muqueuse du nez causées par un allergène et causées par des troubles circulatoires et du système nerveux.
- Maladies du système auto-immun
- Morsures – animales et humaines
- Brûlures – causées par des produits chimiques , de l’électricité , des frottements , de la chaleur , de la lumière et des radiations .
- Maladies du tissu conjonctif
- Conditions inflammatoires
- Fracture nasale
- Fractures naso-orbito-ethmoïdales – lésions du nez et des orbites ; et dommages aux os et aux parois de la cavité nasale; c’est l’os ethmoïde qui sépare le cerveau du nez .
- Tumeurs – tumeurs malignes et bénignes
- Hématome septal – une masse de sang coagulé (généralement) dans le septum
- Toxines – dommages chimiques causés par des substances inspirées – par exemple cocaïne en poudre, médicaments antihistaminiques en aérosol , etc.
- Déformations traumatiques causées par un traumatisme contondant , un traumatisme pénétrant et un traumatisme par explosion.
- Infection vénérienne – par exemple, la syphilis
Rhinoplastie ultrasonique
Récemment, la rhinoplastie par ultrasons [34] introduite par Massimo Robiony en 2004 est devenue une alternative à la rhinoplastie traditionnelle. [35] La rhinoplastie ultrasonique utilise des instruments piézoélectriques [36] pour remodeler les os nasaux de manière atraumatique, également connue sous le nom de rhinosculpture. La rhinoplastie ultrasonique utilise des instruments piézoélectriques (grattoirs, râpes, scies) qui n’affectent que les os et les cartilages raides par des vibrations ultrasonores, comme les instruments utilisés en chirurgie dentaire . [37]L’utilisation d’instruments piézoélectriques nécessite une approche plus étendue que celle isiale, permettant de visualiser l’ensemble de la voûte osseuse, de la remodeler par rhinosculpture ou de mobiliser et stabiliser les os après des ostéotomies contrôlées. [38]
Opération chirurgicale
Une correction rhinoplastique peut être réalisée sur une personne sous sédation , sous anesthésie générale ou sous anesthésie locale ; initialement, un mélange anesthésique local de lidocaïne et d’ épinéphrine est injecté pour engourdir la zone et réduire temporairement la vascularisation, limitant ainsi tout saignement. Généralement, le chirurgien plasticien sépare d’abord la peau nasale et les Tissus mous de l’ ostéo – cartilagearmature nasale, puis les remodèle, suture les incisions, et applique un stent externe ou interne, et du ruban adhésif, pour immobiliser le nez nouvellement reconstruit, et ainsi faciliter la cicatrisation des coupes chirurgicales. Parfois, le chirurgien utilise soit une greffe de cartilage autologue , soit une greffe osseuse, soit les deux, afin de renforcer ou de modifier le(s) contour(s) nasal(s). Les greffes autologues sont généralement prélevées à partir de la cloison nasale , mais, si elle a un cartilage insuffisant (comme cela peut se produire dans une rhinoplastie de révision), alors soit une greffe de cartilage costal (de la cage thoracique ) ou une greffe de cartilage auriculaire ( conque de l’ oreille) est prélevé sur le corps du patient. Lorsque la rhinoplastie nécessite une greffe osseuse, celle-ci est prélevée soit sur le crâne , soit sur les hanches, soit sur la cage thoracique ; de plus, lorsqu’aucun type de greffe autologue n’est disponible, une greffe synthétique ( implant nasal ) est utilisée pour augmenter l’arête nasale. [39] Les principaux types de greffes pour soutenir et repositionner la pointe nasale (ou la branche centrale/médiale du trépied) sont soit l’entretoise columellaire, soit la greffe d’extension septale. Les deux sont utiles et efficaces, mais il a été démontré que la greffe d’extension septale (SEG) confère un meilleur contrôle et moins de changements au fil du temps. [40]
Dossiers photographiques
Pour le bénéfice du patient et du médecin-chirurgien, un historique photographique de l’ensemble de la procédure rhinoplastique est établi ; commençant à la consultation pré-opératoire, se poursuivant pendant les procédures d’intervention chirurgicale et se terminant par le résultat post-opératoire. Pour enregistrer les physionomies « avant-après » du nez et du visage du patient, les perspectives visuelles spécifiques requises sont des photographies du nez vues de la perspective antéropostérieure (avant-arrière) ; la vue latérale (profils), la vue à vol d’oiseau (de dessous), la vue à vol d’oiseau (de dessus) et les vues de profil de trois quarts. [6]
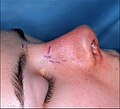
- Photographie A. – Rhinoplastie ouverte : À la fin de la rhinoplastie, après que le chirurgien plasticien a suturé (fermé) les incisions, le (nouveau) nez corrigé sera pansé, scotché et attelé immobile pour permettre la cicatrisation ininterrompue des incisions chirurgicales. Les lignes directrices à l’encre violette ont assuré la découpe précise du plan de correction des défauts par le chirurgien.
- Photo B. – Rhinoplastie ouverte : Le nouveau nez est préparé avec du ruban adhésif en papier afin de recevoir l’attelle nasale métallique qui l’immobilisera pour maintenir sa forme correcte comme un nouveau nez.
-
![]()
![]()
Photographie A. Rhinoplastie ouverte :
Préopératoire, les lignes directrices (violettes) ont assuré la précision des incisions du chirurgien lors de la découpe du plan de correction des défauts nasaux. -
![]()
![]()
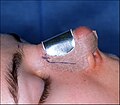
Photographie B. Rhinoplastie ouverte :
Post-opératoire, le nez scotché, préparé pour recevoir l’attelle nasale métallique qui immobilise et protège le nez nouvellement corrigé. -
![]()
![]()
Photographie C. Rhinoplastie ouverte :
L’attelle nasale en métal facilite la cicatrisation en protégeant les tissus tendres du nouveau nez. -
![]()
![]()
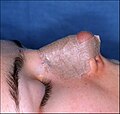
Photographie D. Rhinoplastie ouverte :
Le nez scotché, attisé et habillé complète la rhinoplastie. - Photographie C. – Rhinoplastie ouverte : Après le taping préliminaire du nez, une attelle nasale en métal sur mesure, conçue, coupée et formée par le chirurgien, est mise en place pour immobiliser et protéger les tissus tendres du nouveau nez pendant la convalescence .
- Photo D. – Rhinoplastie ouverte : Le taping, la mise en place de l’attelle métallique et le pansement du nouveau nez complètent la rhinoplastie. Le patient est alors en convalescence et le pansement sera retiré 1 semaine après l’intervention.

 Photographie 2. Rhinoplastie ouverte : Le cartilage latéral inférieur droit (bleu) est exposé pour correction.
Photographie 2. Rhinoplastie ouverte : Le cartilage latéral inférieur droit (bleu) est exposé pour correction. 
 Photographie 1. Rhinoplastie ouverte : L’incision columellaire délimitée par un point rouge guidera le chirurgien dans la suture précise du nez.
Photographie 1. Rhinoplastie ouverte : L’incision columellaire délimitée par un point rouge guidera le chirurgien dans la suture précise du nez. 
 Photographie 4. Correction rhinoplastique : un plan d’excision de la bosse nasale ; la ligne noire délimite le plan dorsal du nouveau nez.
Photographie 4. Correction rhinoplastique : un plan d’excision de la bosse nasale ; la ligne noire délimite le plan dorsal du nouveau nez. 
 Photo 3. Rhinoplastie ouverte : la pointe nasale est suturée pour rétrécir le nez.
Photo 3. Rhinoplastie ouverte : la pointe nasale est suturée pour rétrécir le nez.
- Photo 1. – Rhinoplastie ouverte : Les incisions sont endonasales (dans le nez), donc cachées. L’incision cutanée de la columelle aide le chirurgien plasticien à suturer avec précision pour masquer la cicatrice , à l’ exception de l’incision columellaire (ligne directrice du point rouge) à travers la base nasale . L’incision columellaire permet au chirurgien de visualiser la taille, la forme et l’état des cartilages nasaux et des os à corriger.
- Photo 2. – Rhinoplastie ouverte : L’intérieur nasal. Les ciseaux indiquent le cartilage latéral inférieur (bleu), qui est l’un des cartilages en forme d’aile qui conforment la pointe du nez. La délimitation rouge irrégulière indique la localisation de l’incision columellaire. Une fois que la peau a été soulevée de l’armature osseuse et cartilagineuse, le chirurgien effectue les tâches de correction nasale.
- Photo 3. – Rhinoplastie ouverte : Pour rétrécir la pointe d’un nez trop large, le chirurgien détermine d’abord la cause de l’excès de largeur nasale. La suture mise en place rétrécira le bout du nez. La délimitation rouge indique le bord du cartilage du bout du nez, qui se rétrécit lorsque le chirurgien resserre l’apex du cartilage plié. La suture (bleu clair) se termine par l’aiguille (blanche); des pincettes (vertes) maintiennent le cartilage nasal en place pour la suture.
- Photo 4. – Excision de la bosse nasale : La délimitation noire indique le résultat de réduction nasale souhaité : un nez droit. La bosse nasale est constituée d’os (rouge) au-dessus de la ligne grise festonnée et de cartilage (bleu) sous la ligne grise festonnée. Le chirurgien coupe la partie cartilagineuse de la bosse avec un scalpel et cisèle la partie osseuse avec un ostéotome (ciseau à os). Après avoir ciselé la masse principale de la bosse nasale avec un ostéotome, le chirurgien sculpte, affine et lisse ensuite les os nasaux coupés avec des râpes (limes).
-
![]()
![]()
Instruments de rhinoplastie :
Râpes à gratter les os, de différentes qualités et types, que le chirurgien plasticien utilise pour affiner les corrections nécessaires à la fabrication d’un nouveau nez.
Types de rhinoplastie – primaire et secondaire
Dans la pratique de la chirurgie plastique , le terme rhinoplastie primaire désigne une première intervention corrective reconstructive, fonctionnelle ou esthétique. Le terme rhinoplastie secondaire désigne la révision d’une rhinoplastie ratée, survenue dans 5 à 20 % des opérations de rhinoplastie, d’où une rhinoplastie de révision.. Les corrections habituelles à la rhinoplastie secondaire comprennent le remodelage esthétique du nez en raison d’un déficit respiratoire fonctionnel dû à une rhinoplastie trop agressive, une asymétrie, un nez dévié ou tordu, des zones d’effondrement, une columelle pendante, une pointe pincée, un nez échancré et plus encore. Bien que la plupart des procédures de rhinoplastie de révision soient une “approche ouverte”, une telle correction est techniquement plus compliquée, généralement parce que les structures de support nasales ont été déformées ou détruites lors de la rhinoplastie primaire ; ainsi le chirurgien doit recréer le support nasal avec des greffons cartilagineux prélevés soit dans l’ oreille (greffe de cartilage auriculaire) soit dans la cage thoracique (greffe de cartilage costal).
Résultats
Peut être bon s’il est effectué par un praticien expérimenté. Comme dans toutes les procédures de chirurgie plastique, il peut y avoir une certaine imprévisibilité et les systèmes biologiques peuvent guérir de différentes manières.
Reconstruction nasale

 Rhinoplastie : Vue latérale droite des cartilages nasaux et de l’os nasal.
Rhinoplastie : Vue latérale droite des cartilages nasaux et de l’os nasal. 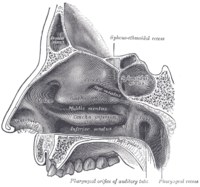
 Rhinoplastie : Paroi latérale de la cavité nasale.
Rhinoplastie : Paroi latérale de la cavité nasale.
Dans la rhinoplastie reconstructive, les défauts et les déformations que le chirurgien plasticien rencontre et doit restaurer la fonction, la forme et l’apparence normales comprennent les os nasaux cassés et déplacés ; cartilages nasaux perturbés et déplacés ; un pont effondré du nez; défaut congénital , traumatisme ( contondant , pénétrant , souffle ), maladie auto -immune , cancer , dommages causés par l’abus de drogues intranasales et échec de la rhinoplastie primaire. La rhinoplastie réduit les bosses osseuses et réaligne les os nasaux après qu’ils ont été coupés (disséqués, réséqués). Lorsque le cartilage est rompu, suturerpour la remise en suspension (soutien structurel), ou l’utilisation de greffons cartilagineux pour camoufler une dépression permettent le rétablissement du contour nasal normal du nez pour le patient. Lorsque l’arête du nez est effondrée, des greffes de cartilage costal, de cartilage auriculaire ou d’os crânien peuvent être utilisées pour restaurer son intégrité anatomique, et donc la continuité esthétique du nez. Pour augmenter le dorsum nasal, les greffes de cartilage et d’os autologues sont préférées aux prothèses nasales (artificielles) , en raison de l’incidence réduite des rejets histologiques et des complications médicales. [41]
Anatomie chirurgicale pour la reconstruction nasale
Le nez humain est un organe sensoriel qui est structurellement composé de trois types de tissus : (i) un cadre de soutien ostéocartilagineux ( squelette nasal), (ii) une membrane muqueuse et (iii) une peau externe. La topographie anatomique du nez humain est un gracieux mélange de convexités, de courbes et de dépressions dont les contours montrent la forme sous-jacente du squelette nasal. Ainsi, ces caractéristiques anatomiques permettent de diviser le nez en sous-unités nasales: (i) la ligne médiane (ii) le bout du nez, (iii) le dos, (iv) les triangles mous, (v) les lobules alaires et (vi) les parois latérales. Sur le plan chirurgical, les bords des sous-unités nasales sont des emplacements idéaux pour les cicatrices, ce qui permet d’obtenir un résultat esthétique supérieur, un nez corrigé avec des couleurs de peau et des textures de peau correspondantes. [42] [43]
Squelette nasal
Par conséquent, le succès de la rhinoplastie dépend entièrement du maintien ou de la restauration respective de l’intégrité anatomique du squelette nasal, qui comprend (a) les os nasaux et les processus ascendants du maxillaire dans le tiers supérieur ; (b) les paires de cartilages supéro-latéraux dans le tiers médian ; et (c) les cartilages alaires latéraux inférieurs dans le tiers inférieur. Ainsi, la prise en charge de la reconstruction chirurgicale d’un nez abîmé, défectueux ou déformé nécessite que le chirurgien plasticien manipule trois couches anatomiques :
- la charpente ostéo-cartilagineuse – Les cartilages latéraux supérieurs qui sont étroitement attachés au bord caudal (arrière) des os nasaux et à la cloison nasale ; ledit accessoire les suspend au-dessus de la cavité nasale. Les cartilages alaires appariés configurent une union en forme de trépied qui soutient le tiers inférieur du nez. Les crura médiales appariées conforment la jambe centrale du trépied, qui est attachée à l’épine nasale antérieure et au septum, sur la ligne médiane. Les branches latérales composent la deuxième jambe et la troisième jambe du trépied et sont attachées à l’ouverture piriforme (en forme de poire), l’ouverture de la cavité nasale à l’avant du crâne. Le dôme des narines définit l’apex du cartilage alaire, qui supporte la pointe nasale, et est responsable du réflexe lumineux de la pointe.
- la muqueuse nasale – Une fine couche de muqueuse vasculaire qui adhère étroitement à la surface profonde des os et des cartilages du nez. Cette adhérence dense à l’intérieur nasal limite la mobilité de la muqueuse, par conséquent, seuls les plus petits défauts muqueux (< 5 mm) peuvent être suturés principalement.
- la peau du nez– Une enveloppe serrée qui part en bas de la glabelle (protubérance lisse entre les sourcils), qui devient alors plus fine et progressivement inélastique (moins distensible). La peau du tiers médian du nez recouvre le dos cartilagineux et les cartilages latéraux supérieurs et est relativement élastique, mais, au tiers distal (lointain) du nez, la peau adhère étroitement aux cartilages alaires, et est peu distendu. La peau et les Tissus mous sous-jacents du lobule alaire forment une unité anatomique semi-rigide qui maintient la courbe gracieuse du bord alaire et la perméabilité (ouverture) des narines (narines antérieures). Pour préserver cette forme nasale et cette perméabilité, le remplacement du lobule alaire doit inclure une greffe de cartilage de soutien – bien que le lobule alaire ne contienne pas de cartilage à l’origine; à cause de ses nombreuses glandes sébacées, la peau nasale a généralement une texture lisse (huilée). De plus, concernantscarrification , par rapport à la peau d’autres zones du visage, la peau du nez génère des cicatrices fines qui sont généralement peu visibles, ce qui permet au chirurgien de cacher stratégiquement les cicatrices chirurgicales. [44]
Principes de reconstruction rhinoplastique
Des principes
Les principes techniques de la reconstruction chirurgicale d’un nez découlent des principes opératoires essentiels de la chirurgie plastique : que la procédure et la ou les techniques appliquées donnent le résultat fonctionnel et esthétique le plus satisfaisant. Ainsi, la reconstruction rhinoplastique d’une nouvelle sous-unité nasale, d’aspect quasi normal, peut se faire en quelques étapes opératoires, en utilisant des tissus intranasaux pour corriger les défauts de la muqueuse ; des lattes cartilagineuses pour se protéger contre la contraction et la dépression des tissus (effondrement topographique); lambeaux cutanés axiauxconçu à partir de modèles tridimensionnels (3-D) dérivés des sous-unités topographiques du nez ; et le raffinement de la correction résultante avec la sculpture sous-cutanée de l’ os , du cartilage et de la chair. Néanmoins, le médecin-chirurgien et le patient de rhinoplastie doivent respecter le fait que la sous-unité nasale reconstruite n’est pas un nez proprement dit, mais un collage de collagène – de la peau du front, de la peau des joues, de la muqueuse, de la muqueuse vestibulaire, du septum nasal et des fragments de cartilage de l’oreille – qui est perçu comme un nez uniquement parce que son contour, sa couleur de peau et sa texture sont fidèles au nez d’origine. [43]
Restauration
Dans la reconstruction nasale, le but ultime du chirurgien plasticien est de recréer les ombres, les contours, la couleur de la peau et la texture de la peau qui définissent le “nez normal” du patient, tel qu’il est perçu à distance conversationnelle (environ 1,0 mètre). Pourtant, un tel résultat esthétique suggère l’application d’une approche chirurgicale plus complexe, qui nécessite que le chirurgien équilibre la rhinoplastie requise du patient avec l’ idéal esthétique du patient (image corporelle). Dans le cadre de la reconstruction chirurgicale de la physionomie du patient, le « nez normal » est le gabarit tridimensionnel (3-D) permettant de remplacer la ou les parties manquantes d’un nez (sous-unité nasale esthétique, segment nasal esthétique), que le plastique le chirurgien recrée en utilisant ferme, malléable,, et lambeaux de peau et de tissu . Lors de la réparation d’une anomalie nasale partielle (plaie), telle que celle du lobule alaire (le dôme au-dessus des narines), le chirurgien utilise le côté opposé (contralatéral) intact du nez comme modèle 3D pour fabriquer le modèle anatomique pour recréer la sous-unité nasale déformée, en moulant le matériau de gabarit malléable directement sur l’anatomie nasale normale non endommagée. Pour effectuer une reconstruction nasale totale, le modèle peut dériver d’observations quotidiennes du “nez normal” et de photographies du patient avant qu’il ne subisse la lésion nasale.
Le chirurgien remplace les parties manquantes par des tissus de même qualité et quantité ; muqueuse nasale avec muqueuse , cartilage avec cartilage, os avec os et peau avec peau qui correspondent le mieux à la couleur de peau native et à la texture de la peau de la sous-unité nasale endommagée. Pour de telles réparations chirurgicales, les lambeaux cutanés sont préférables aux greffes cutanées, car les lambeaux cutanés sont généralement le meilleur remède pour faire correspondre la couleur et la texture de la peau nasale, mieux résister à la contracture des tissus et assurer une meilleure vascularisation du squelette nasal ; ainsi, lorsqu’il y a suffisamment de peau pour permettre le prélèvement de tissus, la peau nasale est la meilleure source de peau nasale. De plus, malgré sa propension notable à la cicatrisation , le lambeau cutané nasal est la première considération pour la reconstruction nasale, en raison de sa plus grande vraisemblance.
La reconstruction nasale la plus efficace pour réparer un défaut (plaie) de la peau nasale consiste à recréer la totalité de la sous-unité nasale ; ainsi, la plaie est élargie pour comprendre toute la sous-unité nasale. Techniquement, ce principe chirurgical permet de poser les cicatrices dans la ou les zones de transition topographiques entre et parmi les sous-unités esthétiques adjacentes, ce qui évite de juxtaposer deux types de peau différents dans une même sous-unité esthétique, où les différences de couleur et de texture pourraient s’avérer trop marquées, même lors de la reconstruction d’un nez avec des lambeaux cutanés . Néanmoins, dans la dernière étape de la reconstruction nasale – reproduisant l’anatomie du «nez normal» par sculpture sous-cutanée, le chirurgien dispose d’une marge technique pour réviser les cicatrices et les rendre (plus) discrètes. [44]
Raisons de la reconstruction

 Rhinoplastie : Une lésion de mélanome , un type de cancer de la peau qui touche la peau nasale.
Rhinoplastie : Une lésion de mélanome , un type de cancer de la peau qui touche la peau nasale.
La rhinoplastie de reconstruction est indiquée pour la correction des défauts et des déformations causés par :
- Cancer de la peau. La cause la plus fréquente ( étiologie ) d’une reconstruction nasale est le cancer de la peau , en particulier les lésions du nez du mélanome et du carcinome basocellulaire . Cette épidémiologie oncologique survient plus volontiers chez les personnes âgées et les personnes résidant dans des zones géographiques très ensoleillées ; bien que chaque type de peau soit sensible au cancer de la peau, la peau blanche est épidémiologiquement la plus susceptible de développer un cancer de la peau. De plus, en ce qui concerne les cicatrices chirurgicales plastiques , l’âge du patient est un facteur notable dans la guérison post-chirurgicale rapide d’un défaut de cancer de la peau (lésion); en matière de scarrification, la peau très élastique des jeunes a une plus grande propension régénératrice à produire des cicatrices plus épaisses (plus fortes) et plus visibles. Par conséquent, chez les jeunes patients, le placement stratégique (dissimulation) des cicatrices rhinoplastiques est une considération esthétique plus importante que chez les patients âgés ; dont la peau moins élastique produit des cicatrices plus étroites et moins visibles.
- Défaut nasal traumatique. Bien que le traumatisme soit un événement rhinoplastique moins courant, une anomalie ou une déformation nasale causée par un traumatisme contondant (impact), un traumatisme pénétrant (perçage) et un traumatisme par explosion (contondant et pénétrant) nécessite une reconstruction chirurgicale qui respecte les principes de conservation de la chirurgie plastique, comme dans les corrections des lésions cancéreuses.
- Malformations congénitales. Les propriétés plastiques uniques de l’ os , du cartilage et de la peau des patients atteints de malformations congénitales et des anomalies associées sont considérées séparément. [44] [45]
Techniques chirurgicales
L’efficacité d’une reconstruction rhinoplastique du nez externe découle du contenu de l’arsenal du chirurgien des techniques de lambeau cutané applicables à la correction des défauts de la peau nasale et de la muqueuse ; certaines techniques de prise en charge sont le lambeau bilobé , le lambeau nasolabial , le lambeau frontal paramédian et le lambeau muqueux septal .
I. Lambeau bilobé
La conception du volet bilobé découle de la création de deux volets de transposition aléatoire adjacents (lobes). Dans sa conception originale, le premier lambeau est appliqué pour couvrir le défaut, et le deuxième lambeau est mis en place là où la peau fléchit davantage et remplit la plaie du site donneur (d’où le premier lambeau a été prélevé), qui est ensuite fermée principalement , avec points de suture. Le premier lambeau est orienté géométriquement, à 90 degrés de l’axe longitudinal de la plaie (défaut), et le second lambeau est orienté à 180 degrés de l’axe de la plaie. Bien qu’efficace, la technique du lambeau bilobé créait des “oreilles de chien” gênantes d’excès de chair qui nécessitaient une coupe et elle produisait également une large zone donneuse de peau difficile à confiner au nez. En 1989, JA Zitelli a modifié la technique du lambeau bilobé en : (a) orientant le lambeau principal à 45 degrés par rapport à l’axe longitudinal de la plaie ; et (b) orienter le second volet à 90 degrés par rapport à l’axe de la plaie. Lesdites orientations et emplacements éliminaient les “oreilles de chien” en excès de chair et nécessitaient ainsi une plus petite zone de peau du donneur; en conséquence, le lambeau bilobé à base largeest moins sujet aux déformations en « trappe » et en « coussin à épingles » communes à la procédure de transposition du lambeau cutané. [46]

 Rhinoplastie : Le muscle nasal comprime l’arête nasale, abaisse le bout du nez et évase (élève) les coins des narines. Technique chirurgicale – le lambeau bilobé
Rhinoplastie : Le muscle nasal comprime l’arête nasale, abaisse le bout du nez et évase (élève) les coins des narines. Technique chirurgicale – le lambeau bilobé
La conception du lambeau bilobé coordonne ses lobes avec le grand axe du défaut nasal (plaie); chaque lobe du volet est mis en place à un angle de 45 degrés par rapport à l’axe. Les deux lobes du lambeau bilobé tournent le long d’un arc dont tous les points sont équidistants de l’apex du défaut nasal.
- En fonction de la surface disponible de la peau nasale, le chirurgien sélectionne l’emplacement du lambeau bilobé et oriente le pédicule. Si le défaut se situe dans la face latérale du nez, le pédicule est basé médialement. Si le défaut est à la pointe nasale, ou au dos nasal, le pédicule est basé latéralement. Un emplacement idéal pour le deuxième lambeau se situe le long de la jonction du dorsum nasal et de la paroi nasale latérale.
- La plaie nasale est coupée et façonnée en forme de larme, par la découpe d’un triangle de chair de Burrow sur le côté de la base du pédicule. Le découpage du triangle de Burrow (peau et graisse sous-cutanée) permet de déplacer le lambeau pédiculaire, de le mettre en place sans flamber les tissus adjacents au greffon.
- À l’aide d’un pied à coulisse de 20 mm comme rapporteur – une pointe au sommet de la plaie – le chirurgien délimite deux demi-cercles, un demi-cercle intérieur et un demi-cercle extérieur. Le demi-cercle extérieur définit la longueur nécessaire des deux lobes du lambeau cutané. Le demi-cercle intérieur coupe en deux le centre de la plaie d’origine et se poursuit à travers la peau du donneur, établissant la mesure limite du pédicule commun aux deux lobes du lambeau. Le chirurgien trace alors deux lignes à partir de l’apex de la plaie ; la première ligne tracée est à un angle de 45 degrés par rapport à l’axe longitudinal de la plaie, et la deuxième ligne tracée est à un angle de 90 degrés par rapport à l’axe de la plaie. Les deux lignes délimitent les axes centraux des deux lobes du lambeau bilobé.
- La délimitation de chacun des deux lobes du volet commence et se termine au demi-cercle intérieur, et s’étend jusqu’au demi-cercle extérieur, jusqu’au point où il coupe son axe central. La largeur du premier lobe est d’environ 2 mm plus étroite que la largeur de la plaie; la largeur du deuxième lobe est environ 2 mm plus étroite que la largeur du premier lobe.
- Après la coupe du site donneur de tissu, le lambeau bilobé est élevé jusqu’à un plan entre la graisse sous-cutanée et le muscle nasal . La plaie est approfondie, jusqu’au squelette nasal, pour s’adapter à l’épaisseur tissulaire du lambeau bilobé. Techniquement, couper la plaie, l’agrandir, est préférable et plus sûr que de tailler (amincir) le lambeau pour l’adapter à la plaie.
- L’affaiblissement du site donneur pour le second lobe permet principalement de le refermer ; il élimine également les “oreilles de chien” en excès de peau au niveau du site donneur. De plus, si le site donneur ne peut pas être fermé avec des sutures, ou si la peau blanchit (blanchit) lorsqu’elle est suturée, généralement à cause de sutures trop serrées, la tension est diminuée en réduisant la taille (longueur, largeur, profondeur) de la plaie avec des sutures qui lui permettront de guérir plus facilement.
II. Lambeau nasolabial
Au XIXe siècle, les techniques chirurgicales de JF Dieffenbach (1792-1847) popularisent le lambeau nasolabial pour la reconstruction nasale, pour lequel il reste un acte fondamental de chirurgie du nez. Le lambeau nasolabial peut être à base supérieure ou à base inférieure ; dont le lambeau à base supérieure est l’application rhinoplastique la plus pratique, car il a un arc de rotation plus polyvalent et la cicatrice du site donneur est peu visible. Selon la façon dont le défaut repose sur le nez, la base pédiculaire du lambeau peut être incorporée soit uniquement à la reconstruction nasale, soit elle peut être divisée en une procédure de deuxième étape. L’approvisionnement en sang pour le pédicule du lambeau sont les branches transversales de l’ artère angulaire controlatérale(l’extrémité de l’artère faciale parallèle au nez), et par une confluence de vaisseaux sanguins de l’artère angulaire et de l’ artère supraorbitaire dans le canthus médial, (les angles formés par la rencontre des paupières supérieures et inférieures). Ainsi, les incisions de prélèvement du lambeau nasolabial ne se prolongent pas en haut au-delà du tendon canthal médial. Le lambeau nasolabial est un lambeau aléatoire qui est mis en place avec la partie proximale (proche) reposant sur la paroi latérale du nez, et la partie distale (éloignée) reposant sur la joue, qui contient l’artère angulaire principale, et est donc perfusée avec flux artériel rétrograde. [47]
Technique chirurgicale – le lambeau nasolabial
Le pédicule du lambeau nasolabial repose sur la paroi nasale latérale, et est transposé au maximum de 60 degrés, afin d’éviter “l’effet pont” d’un lambeau mis en place en travers de l’angle nasofacial.
- Le chirurgien conçoit le lambeau nasolabial et place son axe central à un angle de 45 degrés par rapport à l’axe (long) du dorsum nasal. La forme du lambeau cutané est découpée dans le gabarit de plaie fabriqué par le chirurgien.
- Une incision est pratiquée sur le lambeau (sans injection anesthésique d’ épinéphrine ), qui est ensuite surélevé et orienté, dans le sens inférieur-supérieur, entre la graisse sous-cutanée et le fascia musculaire.
- La coupe se poursuit jusqu’à ce que le lambeau de peau puisse être librement transposé sur le défaut nasal. Un triangle de Burrow est excisé de la peau entre le bord médial du lambeau et le dorsum nasal; le triangle peut être coupé avant ou après l’élévation du nasolabial.
- Le lambeau est alors recourbé (réfléchi) et peut être aminci (coupé) sous grossissement à la loupe ; cependant, un lambeau nasolabial ne peut pas être aminci aussi facilement qu’un lambeau cutané axial.
- Après la mise en place du lambeau nasolabial, la plaie du site donneur du lambeau est suturée et fermée. Pour une plaie de la paroi nasale latérale d’une largeur inférieure à 15 mm, le site donneur du lambeau peut être fermé principalement, avec des sutures. Pour une plaie d’une largeur supérieure à 15 mm – en particulier une plaie qui comprend le lobule alaire et la paroi latérale du nez – la fermeture primaire n’est pas indiquée, car une telle fermeture de plaie impose des contraintes excessives sur le lambeau cutané, risquant ainsi soit de blanchir (blanchiment) ou distorsion, ou les deux. De tels risques sont évités en avançant (en déplaçant) la peau de la joue vers la jonction nasofaciale, où elle est suturée aux tissus profonds. De plus, une plaie étroite, de moins de 1 mm de large peut être laissée cicatriser en seconde intention (réépithélialisation autonome).
III. Lambeau frontal paramédian
Le lambeau frontal paramédian est la première greffe de peau autologue pour la reconstruction d’un nez, en remplaçant l’une des sous-unités nasales esthétiques, en particulier en ce qui concerne les problèmes d’épaisseur de tissu et de couleur de peau différentes. Le lambeau frontal est un lambeau cutané axial basé sur l’ artère supraorbitaire(une branche de l’artère ophtalmique) et l’artère supratrochléaire (une terminaison de l’artère ophtalmique), qui peut être amincie jusqu’au plexus sous-cutané afin d’améliorer le résultat fonctionnel et esthétique du nez. La longueur restreinte est une limite d’application pratique du lambeau frontal paramédian, en particulier lorsque le patient a une racine des cheveux frontale basse. Chez un tel patient, une petite partie de la peau du cuir chevelu peut être incluse dans le lambeau, mais elle a une texture de peau différente et continue à faire pousser les cheveux ; un tel décalage est évité avec la mise en place transversale du volet le long de la racine des cheveux ; pourtant, cette partie du lambeau cutané est aléatoire et risque donc une plus grande incidence de nécrose .
Le lambeau frontal paramédian présente deux inconvénients, l’un opérationnel et l’autre esthétique : Opérationnellement, la reconstruction d’un nez avec un lambeau frontal paramédian est une intervention chirurgicale en deux temps, qui peut poser problème au patient dont l’état de santé (aptitude chirurgicale) comporte des risques médicaux secondaires. Néanmoins, la deuxième étape de la reconstruction nasale peut être réalisée chez le patient sous anesthésie locale. Esthétiquement, bien que la cicatrice du site donneur du lambeau cicatrise bien, elle est perceptible, et donc difficile à dissimuler, surtout chez les hommes. [44]

 Rhinoplastie : une conception de lambeau frontal paramédian Technique chirurgicale – le lambeau frontal paramédian
Rhinoplastie : une conception de lambeau frontal paramédian Technique chirurgicale – le lambeau frontal paramédian
Le chirurgien conçoit le lambeau frontal paramédian à partir d’un gabarit en feuille métallique tridimensionnel fabriqué sur mesure à partir des mesures du défaut nasal à corriger. À l’aide d’un scanner à ultrasons , le pédicule du lambeau est centré sur le signal Doppler de l’artère supraorbitaire. Ensuite, la moitié distale du lambeau est disséquée et amincie jusqu’au plexus sous-cutané.
- Le chirurgien fabrique un gabarit en feuille de métal dérivé des dimensions de la plaie nasale.
- À l’ aide d’un scanner à ultrasons Doppler , le chirurgien identifie le pédicule axial du lambeau tissulaire (composé de l’ artère supraorbitaire et de l’ artère supratrochléaire ), généralement à la base, à côté du sourcil médial ; le point se situe généralement entre la ligne médiane et l’encoche supraorbitaire.
- En traçant autant que possible l’impulsion Doppler du flux sanguin de l’artère supraorbitaire, sa délimitation se poursuit sous la forme d’une ligne verticale, jusqu’à ce qu’elle croise la racine des cheveux du patient. La ligne prolongée à partir du pouls du flux sanguin est l’axe central du lambeau frontal.
- La longueur du lambeau est déterminée en plaçant une gaze non pliée et non étirée de 4 × 4 pouces sur la plaie, et avec elle en mesurant de la base du pédicule au point distal (le plus éloigné) de la plaie. Cette mesure est la longueur de l’axe central du lambeau cutané.
- Le gabarit est tourné de 180 degrés et placé sur la partie distale (éloignée) de l’axe du lambeau cutané ; le chirurgien le contourne avec un marqueur chirurgical. Les marques de contour se poursuivent en proximal et parallèlement à l’axe central, en maintenant une largeur de 2 cm pour le lambeau proximal.
- Sans appliquer d’injection d’ épinéphrine anesthésique , le lambeau est incisé (coupé) et la moitié distale est élevée entre le muscle frontal et la graisse sous-cutanée.
- A peu près au milieu du front, le chirurgien approfondit le plan de dissection jusqu’au plan sous-musculaire. La dissection se poursuit vers le front et la glabelle (la proéminence lisse entre les sourcils) jusqu’à ce que le lambeau cutané soit suffisamment mobile pour permettre sa transposition détendue sur le nez.
- Sous grossissement à la loupe, la partie distale du lambeau frontal est dégraissée jusqu’au plexus sous-cutané. Pourtant, l’élimination des graisses doit être conservatrice, en particulier si le patient est soit un fumeur de tabac , soit un diabétique , ou les deux, car ces facteurs de santé affectent négativement la circulation sanguine et la perfusion tissulaire, et donc la guérison rapide et correcte des cicatrices chirurgicales à le nez.
- Le lambeau est autorisé à perfuser, tandis que le site donneur est suturé fermé au moyen du large décollement profond du muscle frontal . À ce moment, l’épinéphrine diluée peut être injectée dans la peau du front, mais pas dans la ou les zones proches du pédicule du lambeau frontal. De plus, si la plaie distale est plus large que 25 mm, elle n’est généralement pas fermée en première intention, avec des sutures, mais est laissée cicatriser en seconde intention, par réépithélialisation.
- Le lambeau frontal est attaché à la plaie nasale avec des sutures sous-cutanées et des sutures cutanées. Si la tension excessive d’une suture compromet la couleur du lambeau cutané, la suture peut être desserrée, avec un crochet cutané, et observée pendant 10 à 15 minutes; si la couleur de la peau reste compromise (blanche), la suture est retirée.
- Lors de la fixation complète du lambeau frontal paramédian sur le nez, les plaies chirurgicales sont pansées uniquement avec une pommade antibiotique.
IV. Lambeau muqueux septal
Le lambeau de tissu muqueux septal est la technique indiquée pour corriger les défauts de la moitié distale du nez et pour corriger presque tous les types de gros défauts de la muqueuse nasale. Le lambeau de tissu muqueux septal, qui est une greffe pédiculaire à base antérieure alimentée en sang par la branche septale de l’artère labiale supérieure. Pour effectuer une telle correction nasale, la totalité du mucopérichondre septal peut être prélevée. [48] [49]
Technique chirurgicale – le lambeau muqueux septal
Le chirurgien coupe le lambeau de tissu muqueux septal à base antérieure aussi largement que possible, puis le libère avec une coupe postérieure basse; mais seulement si nécessaire pour permettre la rotation du lambeau de tissu dans la plaie nasale.
- Le chirurgien mesure les dimensions (longueur, largeur, profondeur) de la plaie nasale, puis les délimite sur la cloison nasale et, si possible, incorpore une marge supplémentaire de 3 à 5 mm de largeur aux mesures de la plaie ; de plus, la base du lambeau de tissu muqueux doit avoir une largeur d’au moins 1,5 cm.
- Le chirurgien pratique alors deux incisions parallèles le long du plancher et du toit de la cloison nasale ; les incisions convergent vers l’avant, vers l’avant de l’épine nasale.
- A l’aide d’un élévateur, le lambeau est disséqué dans un plan sous-mucopérichondral. Le bord distal (lointain) du lambeau est coupé avec une lame de Beaver à angle droit, puis est transposé dans la plaie. Les cartilages exposés vont se réépithélialiser (régénérer l’ épithélium ), à condition que le côté opposé (contralatéral) de la muqueuse septale ne soit pas perturbé.
Une variante technique de la technique du lambeau muqueux septal est le lambeau en trappe , qui permet de reconstruire un côté de la moitié supérieure de la muqueuse nasale. Il est mis en place dans la cavité nasale controlatérale , sous la forme d’un lambeau muqueux septal à base supérieure de forme rectangulaire, à la manière d’une « trappe ». Cette variante du lambeau septo-muqueux est un lambeau aléatoire dont le pédicule est basé à la jonction du septum et du squelette nasal latéral. Le chirurgien élève le lambeau de muqueuse septale jusqu’au toit du septum nasal, puis le traverse dans la cavité nasale controlatérale (opposée) à travers une fente pratiquée en enlevant une petite partie étroite du toit dorsal du septum. Ensuite, le lambeau septomuqueux est étiré à travers la plaie dans la muqueuse du nez latéral. [44]
Prise en charge chirurgicale
Les techniques rhinoplastiques suivantes sont appliquées à la prise en charge chirurgicale des : (i) défauts d’épaisseur partielle ; (ii) les défauts de pleine épaisseur ; (iii) reconstruction héminasale ; et (iv) reconstruction nasale totale.
I. Défauts d’épaisseur partielle
Un défaut d’épaisseur partielle est une plaie avec une couverture adéquate des Tissus mous du squelette nasal sous-jacent, mais qui est trop grande pour une fermeture en première intention, avec des sutures. En fonction de la localisation de la plaie, le chirurgien a deux options pour corriger une telle plaie : (i) cicatriser la plaie par seconde intention (réépithélialisation) ; et (ii) la cicatrisation de la plaie avec une greffe de peau pleine épaisseur. De plus, parce qu’elle évite l’aspect patché d’une correction chirurgicale par greffe de peau, la cicatrisation par seconde intention permet de réparer avec succès des plaies nasales jusqu’à 10 mm de diamètre ; et, si la cicatrice résultante s’avère esthétiquement inacceptable, elle peut être révisée ultérieurement, après la cicatrisation de la plaie.
En l’occurrence, les plaies nasales plus importantes (défauts) guérissent avec succès par intention secondaire, mais présentent deux inconvénients. Premièrement, la cicatrice résultante est souvent une large zone de tissu qui est esthétiquement inférieure aux cicatrices produites avec d’autres techniques de correction des défauts nasaux ; cependant, la peau du canthus médial fait exception à ces cicatrices. Le deuxième inconvénient de la cicatrisation par seconde intention est que la contracture de la plaie peut déformer l’anatomie nasale normale, ce qui peut entraîner une déformation prononcée de la zone du bord alaire. Pour cette raison, la cicatrisation par seconde intention n’est généralement pas recommandée pour les défauts du tiers distal du nez ; néanmoins, l’exception est une petite plaie directement sur la pointe nasale.
Les greffes de peau pleine épaisseur sont la technique de gestion des plaies efficace pour les défauts avec un lit de Tissus mous bien vascularisé recouvrant le squelette nasal. L’ oreille du patient est le site donneur de greffe de peau préféré à partir duquel prélever des greffes de peau pré-auriculaire et des greffes de peau post-auriculaire, généralement avec une petite quantité supplémentaire de tissu adipeux pour remplir la cavité de la plaie. Pourtant, la correction nasale avec une greffe de peau prélevée sur le cou du patient n’est pas recommandée, car cette peau est un tissu pilo-sébacé de faible densité avec très peu de follicules et de glandes sébacées, contrairement à la peau grasse du nez.
Les avantages techniques de la correction des défauts nasaux par greffe de peau sont un temps opératoire court, une technique simple de rhinoplastie et une faible incidence de morbidité tissulaire . Les corrections les plus efficaces sont avec une plaie peu profonde avec suffisamment de Tissus mous de soutien qui empêcheront l’apparition d’une dépression visible. Néanmoins, deux inconvénients de la correction par greffe de peau sont la couleur et la texture de la peau qui ne correspondent pas, ce qui peut entraîner une correction avec une apparence de patchwork ; un troisième inconvénient est la tendance histologique naturelle de telles greffes cutanées à se contracter, ce qui pourrait déformer la forme du nez corrigé.
II. Défauts de pleine épaisseur
Les défauts nasaux de pleine épaisseur sont de trois types : (i) les plaies de la peau et des Tissus mous, présentant soit de l’os exposé, soit du cartilage exposé, ou les deux ; (ii) plaies s’étendant à travers le squelette nasal; et (iii) des plaies traversant les trois couches nasales : peau, muscle et charpente ostéo-cartilagineuse. En fonction des dimensions (longueur, largeur, profondeur) et de la localisation topographique de la plaie et du nombre de couches de tissu nasal manquantes, le chirurgien détermine la technique rhinoplastique pour corriger un défaut de pleine épaisseur ; chacune des sous-unités nasales esthétiques est considérée séparément et en combinaison.
(a) Canthus médial
La peau située entre le dorsum nasal et le tendon canthal médial est particulièrement adaptée à la cicatrisation par seconde intention ; les résultats sont souvent supérieurs à ceux obtenus avec des greffes de peau ou des lambeaux cutanés et des lambeaux tissulaires. Parce que le tendon canthal médial est fixé à l’os facial, il résiste facilement aux forces de contracture de la plaie; de plus, l’animation (mouvement) du front médial confère également une résistance aux forces de contracture de la plaie. De plus, la région canthale médiale est esthétiquement masquée par les ombres du dorsum nasal et du rebord supraorbitaire, masquant ainsi toute différence dans la qualité de la couleur et de la texture de la peau de remplacement (épithélium).
La cicatrisation par seconde intention (réépithélialisation) se produit même lorsque la plaie s’étend jusqu’à l’os nasal. Bien que le taux de cicatrisation dépende de la capacité de cicatrisation du patient, les plaies nasales mesurant jusqu’à 10 mm de diamètre cicatrisent généralement 4 semaines après l’opération. Néanmoins, une complication potentielle, mais rare, de cette approche de correction nasale est la formation d’un voile canthal médial, qui peut être corrigé avec deux plasties en Z opposées , technique qui soulage les tensions défigurantes exercées par la contracture du tissu cicatriciel, sa forme, et emplacement sur le nez.



 Rhinoplastie : une conception de section divisée utilisée dans la chirurgie de Mohs pour exciser les lésions cancéreuses avant la reconstruction nasale. (b) Dos nasal et défaut de la paroi nasale latérale
Rhinoplastie : une conception de section divisée utilisée dans la chirurgie de Mohs pour exciser les lésions cancéreuses avant la reconstruction nasale. (b) Dos nasal et défaut de la paroi nasale latérale
La taille de l’anomalie nasale (plaie) survenue, soit dans le dos, soit dans la paroi latérale, soit dans les deux, détermine la technique de lambeau cutané reconstructeur applicable aux sous-unités nasales esthétiques correspondantes.
- Une plaie de moins de 10 mm de diamètre peut être traitée soit par cicatrisation de première intention (suture) soit par cicatrisation de seconde intention (réépithélialisation).
- Une plaie mesurant 10 à 15 mm de diamètre peut être reconstruite avec un lambeau bilobé modifié en une seule étape, car il correspond le mieux à la couleur de la peau et à la texture de la peau de la sous-unité esthétique blessée. Bien que toutes les cicatrices ne puissent pas être cachées aux marges des sous-unités nasales esthétiques concernées, la capacité de cicatrisation supérieure de ces zones cutanées nasales minimise un tel inconvénient histologique . Chez un patient dont le carcinome basocellulaire a été excisé par chirurgie de Mohs , la cicatrice de la reconstruction nasale (un lambeau bilobé de 11 mm d’épaisseur, à base latérale, appliqué jusqu’à l’os et le cartilage), a été masquée en alignant l’axe du deuxième lobe à et mettant en place le greffon cutané à la jonction du dorsum nasal et de la paroi latérale du nez.
- Une plaie de plus de 15 mm de diamètre peut être corrigée par un lambeau frontal paramédian, qui reconstruira soit la totalité du dorsum nasal, soit la paroi latérale du nez, selon les besoins. La prise en charge chirurgicale de telles plaies (< 15 mm de diamètre) nécessite généralement d’agrandir la plaie si nécessaire, afin que la greffe de peau comprenne l’ensemble de la sous-unité esthétique à corriger. De plus, si la plaie comprend le dorsum et la paroi latérale du nez, alors un lambeau cutané d’avancée de la joue est la correction applicable pour remplacer la peau nasale latérale jusqu’à sa jonction avec le dorsum ; ensuite, un lambeau frontal paramédian est appliqué pour resurfacer le dorsum nasal.
- Une plaie dans la paroi nasale latérale de plus de 15 mm de diamètre peut également être corrigée avec un lambeau nasolabial à base supérieure, particulièrement adapté pour corriger les défauts distaux qui se trouvent entre les convexités de la pointe nasale et le lobule alaire. Le lambeau nasolabial peut corriger les défauts qui comprennent les deux tiers distaux du nez, s’il existe un apport cutané suffisant pour construire la base du pédicule du lambeau ; et les sites donneurs ne peuvent pas être fermés principalement. Pourtant, l’encombrement est le principal inconvénient du lambeau nasolabial, sauf chez les patients âgés présentant une peau de joue atrophique ; néanmoins, il est techniquement efficace pour les patients inaptes à une rhinoplastie en deux temps avec un lambeau frontal paramédian.
- Les défauts nasaux impliquant soit l’os soit le cartilage du nez latéral sont mieux traités avec des greffes libres d’os septal plat et de cartilage. Les petits défauts du dorsum nasal peuvent être recouverts de greffons de cartilage prélevés soit sur le septum, soit sur la conque de l’oreille . La correction des défauts de grande surface du dorsum nasal nécessite le support stable d’un greffon osseux fixé soit avec une vis céphalique, soit avec une plaque à profil bas. Une greffe costale (de la cage thoracique) est idéale pour une telle réparation, car elle peut être prélevée avec une extension attachée de cartilage qui peut être sculptée pour se fondre dans la pointe nasale ; d’autres sites donneurs potentiels pour les matériaux de reconstruction du dorsum nasal sont la table externe du crâne, la crête iliaque et la table interne de l’ilium proprement dit.
- Pour corriger un défaut de la muqueuse nasale des deux tiers supérieurs du nez, les dimensions de la plaie (longueur, largeur, profondeur) déterminent la technique. Un défaut de la muqueuse nasale de moins de 5 mm de diamètre peut être fermé principalement, avec des sutures. Un défaut de la muqueuse nasale de 5 à 15 mm de diamètre peut être fermé par un lambeau de transposition aléatoire prélevé dans une zone nasale qui reste protégée, soit par les os nasaux , soit par les cartilages latéraux supérieurs ; et le site donneur du lambeau peut être cicatrisé par seconde intention, réépithélialisation. Pour un défaut muqueux supérieur à 15 mm de diamètre, la correction indiquée est un lambeau muqueux septal « trappe » à base supérieure, greffé sur le toit de la cloison nasale.
(c) Défaut de la pointe nasale
La largeur de la pointe nasale humaine varie de 20 à 30 mm; la largeur moyenne de la pointe nasale, mesurée entre les deux lobules alaires, est d’environ 25 mm.
- Un défaut cutané nasal de moins de 15 mm de diamètre peut être traité avec un lambeau bilobé ; le chirurgien coupe les bords de la plaie (défaut) pour faire correspondre ses dimensions (longueur, largeur, profondeur) à la courbe naturelle au bord de la pointe nasale. Si la plaie est excentrée, le lambeau cutané est positionné de manière à ce que la base latérale du greffon occupe la plus grande partie de la surface de la plaie.
- Si la plaie de la pointe nasale a un diamètre supérieur à 15 mm, le chirurgien l’agrandit pour comprendre toute la sous-unité esthétique concernée par le défaut, et la reconstruction de la sous-unité nasale se fait avec un lambeau frontal. Si le défaut de la pointe nasale implique également le dorsum nasal, un lambeau frontal est indiqué pour reconstruire l’ensemble de la pointe nasale et du dorsum.
- Si un cartilage alaire manque, partiellement ou entièrement, il est reconstruit avec des greffes de cartilage. Le défaut d’un dôme alaire, qui conserve une configuration anatomique support-trépied adéquate, peut être corrigé par une greffe onlay prélevée soit sur la cloison nasale, soit sur le cartilage conchal d’une oreille. Le chirurgien façonne la greffe de cartilage en forme de bouclier – ses marges les plus larges deviennent les dômes alaires de remplacement. Typiquement, le greffon de cartilage bouclier est empilé en deux couches, afin de transmettre le réflexe lumineux souhaité caractéristique de la pointe nasale.
- Les défauts de la crura latérale peuvent être corrigés avec une entretoise plate de cartilage formé, mais, si le support de la crura médiale est absent, alors une entretoise de columelle doit être insérée et attachée au niveau de l’épine nasale antérieure. Si une entretoise de cartilage de la cloison nasale s’avère trop faible, une entretoise de cartilage costal peut être appliquée pour fournir le support nasal adéquat; ensuite, l’entretoise est recouverte de greffons onlay.
- Les cartilages alaires absents peuvent être remplacés en utilisant tout le cartilage conchal des deux oreilles; deux bandes, chacune de 10 mm de large, sont prélevées dans le pli antihélicoïdal , puis sont appliquées en remplacement des ailes alaires. Le chirurgien les attache à l’épine nasale antérieure, et de chaque côté de l’ouverture piriforme (en forme de poire) ; le reste du cartilage conchal récolté est appliqué sous forme de greffes onlay pour augmenter la pointe nasale.
- Un défaut de la muqueuse de la pointe nasale est inhabituel, en raison de son emplacement sur la ligne médiane ; pourtant, la reconstruction se fait avec un lambeau muqueux septal à base antérieure qui est mis en place par rotation pour fournir une couverture et une correction adéquates du défaut de la muqueuse nasale.
- La division verticale des lobules (VLD) est une technique courante pour le raffinement de la pointe nasale, qui implique l’angle crural médial et l’angle crural latéral. [50]
(d) Défaut du lobule alaire
La prise en charge chirurgicale appropriée d’un défaut du lobule alaire dépend des dimensions (longueur, largeur, profondeur) de la plaie. Anatomiquement, la peau nasale et les Tissus mous sous-jacents du lobule alaire forment une sous-unité esthétique semi-rigide qui forme la courbe gracieuse du bord alaire et fournit un flux d’air dégagé à travers les narines, les narines antérieures .
- Lorsque la majeure partie du tissu du lobule alaire est manquante, le nez s’effondre; la correction se fait avec une greffe de cartilage de conque auriculaire prélevée à partir de l’anthélix, un site donneur où le cartilage est le plus rigidement incurvé, donc idéal pour remplacer un lobule alaire.
- Les défauts cutanés nasaux peuvent être corrigés avec un lambeau bilobé à base médiale, qui est mis en place pour fournir une couverture cutanée adéquate pour les plaies limitées au lobule alaire. Si le lobule entier est manquant, il peut être nécessaire de laisser la plaie du site donneur du deuxième lobe partiellement ouverte ; il se fermera 2 à 4 semaines après l’opération ; par la suite, la cicatrice peut être révisée. Néanmoins, la correction chirurgicale alternative est un lambeau nasogénien en deux temps à base supérieure.
- Si le défaut du lobule alaire comprend également la paroi latérale du nez, le défaut peut être fermé soit avec un lambeau nasolabial à base supérieure, soit avec un lambeau frontal. Si la peau des joues est fine et atrophique, un lambeau nasogénien est la reconstruction recommandée ; sinon, un lambeau frontal est recommandé, car l’épaisseur de la peau du front correspond mieux à la peau et aux tissus nasaux. Les défauts de revêtement muqueux du lobule alaire peuvent être resurfacés avec un lambeau d’avancement muqueux bipédiculé prélevé à l’intérieur de la paroi latérale du nez. De même, les défauts plus importants de la muqueuse nécessitent une correction avec un lambeau muqueux septal à base antérieure.
III. Reconstruction héminasale et nasale totale
La rhinoplastie de reconstruction d’un défect héminasal étendu ou d’un défect nasal total est un prolongement des principes de chirurgie plastique appliqués à la résolution de la perte d’une sous-unité esthétique régionale. Les couches cutanées sont remplacées par un lambeau frontal paramédian, mais si la peau frontale n’est pas disponible, les corrections alternatives incluent le lambeau rétroauriculaire-temporal de Washio et le lambeau de Tagliacozzi . Le squelette nasal est remplacé par un dorsum nasal et une paroi nasale latérale en greffe de côtes; des greffes de cartilage septal et des greffes de cartilage conchal sont appliquées pour corriger les défauts de la pointe nasale et des lobules alaires. [51] [52]
La muqueuse nasale des deux tiers distaux du nez peut être recouverte de lambeaux muqueux septaux à base antérieure; cependant, si des lambeaux septaux bilatéraux sont utilisés, le cartilage septal devient dévascularisé, peut-être à cause d’une perforation septale iatrogène . De plus, si l’anomalie nasale dépasse le champ de correction de la plaie d’un lambeau muqueux septal, les techniques alternatives sont soit un lambeau péricrânien à base inférieure (prélevé à partir de l’os frontal) soit un lambeau libre de fascia temporopariétal (prélevé à partir de la tête) , dont l’un ou l’autre peut être tapissé de greffons libres de muqueuse pour réaliser la reconstruction nasale.
Corrections de défauts et de déformations
- Cancer – L’excision de la peau nasale cancéreuse peut entraîner la perte de peau et de cartilage de soutien interne; ces résections (ablation chirurgicale) se font généralement via la technique chimiochirurgicale de Mohs . Après avoir retiré les tissus cancéreux, la rhinoplastie reconstructive fournira une couverture cutanée en utilisant soit des greffes de peau, soit des lambeaux pédiculaires (voir reconstruction nasale, lambeau frontal paramédian ). Si la résection de la peau cancéreuse entraîne la perte de la pointe du nez, des greffes de cartilage peuvent être utilisées pour le soutien, et pour prévenir les déformations à long terme consécutives à la force de la contracture du tissu cicatriciel .

 Rhinoplastie de révision : L’acteur américain WC Fields était atteint de rhinophyma.
Rhinoplastie de révision : L’acteur américain WC Fields était atteint de rhinophyma.
- Difformité congénitale – La correction des malformations vasculaires et des anomalies de la fente labio-palatine . Dans les malformations vasculaires, la progression de la maladie déforme la peau et la structure sous-jacente du nez. Les défauts de la Fente labiale et de la Fente palatine déforment généralement la taille, la position et l’orientation des cartilages de la pointe nasale. La reconstruction des malformations vasculaires peut impliquer un traitement au laser de la peau et une excision chirurgicale des tissus déformés. Lorsque la structure de support du cartilage sous-jacent est perturbée, les greffes de cartilage et la suture des cartilages nasaux natifs peuvent aider à améliorer l’esthétique nasale en réorientant les cartilages de la pointe nasale ; et des raffinements de greffe de cartilage à la pointe du nez sont effectués selon les besoins.[53]
- Voies respiratoires obstruées – La restauration de la respiration normale en corrigeant l’obstruction nasale causée par une rhinoplastie cosmétique dans laquelle les cartilages nasaux ont été coupés de manière trop agressive et le nez semble pincé, ce qui compromet la puissance nasale (débit d’air), en particulier lorsque le patient tente une inspiration profonde. Ces techniques de greffe rétablissent une respiration normale en augmentant la taille de la pointe du nez avec des greffes de bâton (cartilage interne) et des greffes d’écarteur pour élargir la voûte nasale moyenne. De plus, pour améliorer la respiration, une septoplastie peut être réalisée en même temps que la chirurgie reconstructive ; de même, en cas d’ hypertrophie des cornets , une turbinectomie inférieure peut être pratiquée. [54]
- Septum perforé – La reconstruction d’un nez en selle causée par un septum perforé (effondré) ou par des problèmes auto-immuns tels que la granulomatose avec polyangéite (GPA), la sarcoïdose , la granulomatose éosinophile avec polyangéite (EGPA), la polychondrite récurrente , par l’utilisation intranasale de drogues et par une utilisation excessive d’aérosols nasaux. La déformation du nez en selle résultant de la perte du support dorsal est reconstruite à l’aide de greffes osseuses autologues et de greffes de cartilage costal. [55]
- Rhinophyma – La correction de la rosacée à un stade avancé, dans laquelle la peau nasale est infectée par l’acné rosacée qui rougit, s’épaissit et agrandit le bout du nez; un cas exemplaire est l’acteur américain WC Fields . Bien que les traitements antibiotiques contre l’acné (par exemple Acutane) puissent stopper la progression de la rosacée, l’épaississement de la peau et l’obscurcissement charnu de la pointe nasale ne peuvent être corrigés qu’avec une rhinoplastie. L’excision au laser d’une peau anormalement épaissie est le meilleur traitement rhinoplastique pour Rhinophyma ; le laser CO 2 et le laser infrarouge Erbium : YAG sont les traitements les plus efficaces. [56]

 Illustration 2 :
Illustration 2 :
Rhinoplastie avec pincement du nez ; deux coupes au ciseau (flèches verte et noire) se rejoignent sur la ligne en zigzag rouge pour libérer l’os en vue d’un réalignement correctif. 
 Illustration 1 :
Illustration 1 :
Les os nasaux (violet) du dorsum identifiés, pour effectuer une rhinoplastie nasale.
- Nez large – Pour rétrécir un nez trop large, le chirurgien plasticien coupe, contourne et réorganise les os craniofaciaux pour obtenir le résultat fonctionnel et esthétique souhaité d’un nez plus étroit et plus droit. Pour ne laisser aucune cicatrice chirurgicale visible sur le nouveau nez, le chirurgien effectue les incisions de l’ostéotome (ciseau à os) sur les os nasaux sous la peau du visage.
Illustration 1 : Le chirurgien coupe les os trop larges du dorsum nasal supérieur (violet) avec un ostéotome (ciseau à os), puis les détache, les corrige et les replace vers l’intérieur, dans une position, entre les orbites oculaires (rouge), qui se rétrécit la largeur du dorsum nasal.
Illustration 2 : Le chirurgien pratique deux coupes (incisions) dans les os nasaux, chaque incision commençant au niveau de la cavité nasale. La première incision commence au point jaune et se prolonge vers le haut, le long de la flèche verte, jusqu’à rencontrer la ligne en zig-zag (rouge). La deuxième incision commence au point bleu et se prolonge vers le haut, le long de la flèche noire, jusqu’à rencontrer la ligne en zig-zag (rouge). Une fois coupés et détachés du visage, les morceaux d’os nasal sont corrigés, puis poussés vers l’intérieur et refixés, rétrécissant ainsi le nez.
-
![]()
![]()
Instruments de rhinoplastie :
Un ostéotome (ciseau à os) et un marteau chirurgical pour sculpter les os craniofaciaux.

 Rhinoplastie : à 3 jours postopératoires, le patient porte son attelle nasale après une réduction de l’os dorsal, un repositionnement et un affinement de la pointe nasale. Les yeux de panda (décoloration orbitale) sont la conséquence d’un traumatisme et d’une perturbation des vaisseaux sanguins oculaires.
Rhinoplastie : à 3 jours postopératoires, le patient porte son attelle nasale après une réduction de l’os dorsal, un repositionnement et un affinement de la pointe nasale. Les yeux de panda (décoloration orbitale) sont la conséquence d’un traumatisme et d’une perturbation des vaisseaux sanguins oculaires.
Récupération post-chirurgicale
Convalescence
Le patient de rhinoplastie rentre chez lui après la chirurgie, pour se reposer et permettre au cartilage nasal et aux tissus osseux de guérir les effets d’avoir été coupés avec force. Aidé par des médicaments prescrits – antibiotiques , analgésiques , stéroïdes – pour soulager la douleur et favoriser la cicatrisation des plaies, le patient convalescence pendant environ 1 semaine et peut aller à l’extérieur. En post-opératoire, les sutures externes sont retirées à 4–5 jours ; le plâtre externe est retiré à 1 semaine ; les stents sont retirés dans les 4 à 14 jours ; et les ecchymoses périorbitaires “yeux de panda”guérir à 2 semaines. Si une réduction de la base alaire est réalisée conjonctivement dans le cadre de la rhinoplastie, ces sutures doivent être retirées dans les 7 à 10 jours suivant l’opération. Tout au long de la première année post-opératoire, au cours de la cicatrisation des plaies rhinoplastiques, les tissus se déplaceront modérément au fur et à mesure qu’ils s’installeront pour devenir un nouveau nez.
Des risques
La rhinoplastie est sans danger, mais des complications peuvent survenir. les saignements post-opératoires sont rares, mais disparaissent généralement sans traitement. L’infection est rare, mais lorsqu’elle survient, elle peut évoluer vers un abcès nécessitant le drainage chirurgical du pus , alors que le patient est sous anesthésie générale . Les adhérences, les cicatrices qui obstruent les voies respiratoires peuvent former un pont à travers la cavité nasale, du septum aux cornets, et nécessitent une ablation chirurgicale. Si une trop grande partie de la charpente ostéo-cartilagineuse est retirée, l’affaiblissement qui en résulte peut entraîner une déformation de la peau nasale externe, entraînant une déformation en “bec polly”, ressemblant au bec d’un perroquet . De même, si le septum n’est pas soutenu, l’arête du nez peut s’enfoncer, entraînant une déformation en « nez en selle ». Le bout du nez peut être trop tourné, ce qui rend les narines trop visibles, ce qui donne un nez porcin . Si les cartilages de la pointe du nez sont trop réséqués, cela peut provoquer un nez pincé. Si la columelle est mal coupée, un engourdissement de degré variable peut en résulter, ce qui nécessite une résolution de plusieurs mois. De plus, au cours de la rhinoplastie, le chirurgien pourrait accidentellementperforer le septum (perforation septale), ce qui peut ensuite provoquer des saignements de nez chroniques, des croûtes de fluides nasaux, une respiration difficile et une respiration sifflante. Une turbinectomie peut entraîner le syndrome du nez vide .
Rhinoplastie non chirurgicale
La rhinoplastie non chirurgicale est une procédure médicale dans laquelle des produits de comblement injectables, tels que le collagène ou l’acide hyaluronique, sont utilisés pour modifier et façonner le nez d’une personne sans chirurgie invasive . La procédure remplit les zones déprimées du nez, soulevant l’angle de la pointe ou lissant l’apparence des bosses sur le pont. [57] La procédure ne modifie pas la taille du nez, bien qu’elle puisse être utilisée pour corriger certaines anomalies congénitales fonctionnelles .
Développées à l’origine au tournant du XXIe siècle, les premières tentatives utilisaient des charges de Tissus mous biologiquement nocives telles que la cire de paraffine et le silicone . Après 2000, les médecins utilisent des techniques mini-invasives utilisant des charges modernes. [58]
Références
- ^ Fischer, Helmut; Gubisch, Wolfgang (24 octobre 2008). “Reconstruction nasale” . Deutsches Ärzteblatt International . 105 (43): 741–746. doi : 10.3238/arztebl.2008.0741 . ISSN 1866-0452 . PMC 2696977 . PMID 19623298 .
- ^ Veeramani, Anamika; Wilson, Alexander T.; Sawh-Martinez, Rajendra ; Steinbacher, Derek M. (février 2020). “Technique d’abbé-rhinoplastie par étapes pour corriger la déformation de la fente bilatérale” . Chirurgie Plastique et Reconstructrice . 145 (2): 518–521. doi : 10.1097/PRS.0000000000006508 . ISSN 1529-4242 . PMID 31985651 . S2CID 210922206 .
- ^ “Le Papyrus de l’Académie à Exposer au Metropolitan Museum of Art” . L’Académie de médecine de New York. 2005-07-27. “Copie archivée” . Archivé de l’original le 2010-11-27 . Récupéré le 12/08/2008 .{{cite web}}: CS1 maint: archived copy as title (link). Récupéré le 12/08/2008.
- ^ Shiffman, Melvin (2012-09-05). Chirurgie Esthétique : Art et Techniques . Springer. p. 20. ISBN 978-3-642-21837-8.
- ^ Mazzola, Ricardo F.; Mazzola, Isabella C. (2012-09-05). « Histoire de la chirurgie reconstructrice et esthétique ». Dans Neligan, Peter C.; Gurtner, Geoffrey C. (éd.). Chirurgie plastique : Principes . Sciences de la santé Elsevier. p. 11–12. ISBN 978-1-4557-1052-2.
- ^ un bcdef Rhinoplastie ouverte de base à eMedicine _
- ^ Melvin A. Shiffman, Alberto Di Gi. Rhinoplastie Esthétique Avancée : Art, Science et Nouvelles Techniques Cliniques . Springer Science et médias d’affaires. p. 132.
- ^ Chernow BA, Vallasi GA, éd. (1993). L’Encyclopédie Columbia (5e éd.). Presse universitaire de Columbia. pp. 488–9.
- ^ Papadakis Marios et al. “Chirurgie plastique du visage à l’époque byzantine”, in D. Michaelides, Médecine et guérison dans l’ancienne Méditerranée , Oxbow Books (2014) pp. 155-162
- ^ Rinzler, Californie (2009). L’Encyclopédie de la chirurgie esthétique et plastique . New York NY : Faits au dossier. p. 151.
- ^ Muley G. Sushruta : Grands scientifiques de l’Inde ancienne. URL : http://www.vigyanprasar.gov.in/dream/july2000.article.htm.Consulté [ lien mort permanent ] le 07/07/2007(s)
- ^ Goldwyn RM (juillet 1968). “Johann Friedrich Dieffenbach (1794–1847)”. Plast. Reconstr. . _ 42 (1): 19–28. doi : 10.1097/00006534-196842010-00004 . PMID 4875688 .
- ^ Roe JO. “La déformation appelée” Pug Nose “et sa correction, par une simple opération”. 31. New York : Le dossier médical ; 1887 : 621.
- ^ Rinzler 2009 , pp. 151–2
- ^ Rethi A (1934). “Opération pour raccourcir un nez excessivement long”. Revue de Chirurgie Plastique . 2 : 85.
- ^ Goodman WS, Charles DA (février 1978). “Technique de rhinoplastie externe”. J Otolaryngol . 7 (1) : 13–7. PMID 342721 .
- ^ Gunter JP (mars 1997). “Les mérites de l’approche ouverte en rhinoplastie”. Plast. Reconstr. . _ 99 (3): 863–7. doi : 10.1097/00006534-199703000-00040 . PMID 9047209 .
- ^ Goodman WS (1973). “Approche externe de la rhinoplastie”. Journal canadien d’Oto-rhino-laryngologie . 2 (3): 207–210. PMID 4791580 .
- ^ Gunter JP, Rohrich RJ (août 1987). “Approche externe pour la rhinoplastie secondaire”. Chirurgie Plastique et Reconstructrice . 80 (2): 161-174. doi : 10.1097/00006534-198708000-00001 . PMID 3602167 . S2CID 10012520 .
- ^ Fattahi TT (octobre 2003). “Un aperçu des unités esthétiques faciales”. J. Oral Maxillofac. . _ 61 (10): 1207–11. doi : 10.1016/S0278-2391(03)00684-0 . PMID 14586859 .
- ^ Heidari Z, Mahmoudzadeh-Sagheb H, Khammar T, Khammar M (mai 2009). “Mesures anthropométriques du nez externe chez les femmes aborigènes Sistani et Baluch âgées de 18 à 25 ans dans le sud-est de l’Iran”. Feuille Morphol. (Warsz) . 68 (2): 88–92. PMID 19449295 .
- ^ Burget GC, Menick FJ (août 1985). “Le principe de sous-unité dans la reconstruction nasale”. Plast. Reconstr. . _ 76 (2): 239–247. doi : 10.1097/00006534-198508000-00010 . PMID 4023097 . S2CID 35516688 .
- ^ Bailey BJ, Johnson JT, Newlands SD (2006). Chirurgie de la tête et du cou : Oto-rhino-laryngologie . Lippincott Williams & Wilkins. p. 2 490.
- ^ Parc, Kitae E.; Pourtaheri, Navid ; Maniskas, Seija ; Allam, Omar ; Steinbacher, Derek M. (janvier 2021). “Rhinoplastie esthétique : technique, simulation tridimensionnelle et évaluation des résultats” . Journal de chirurgie esthétique. Forum ouvert . 3 (1) : ojaa054. doi : 10.1093/asjof/ojaa054 . ISSN 2631-4797 . PMC 7954385 . PMID 33791674 .
- ^ Singh, Anusha; Maniskas, Seija A.; Bruckman, Karl C.; Steinbacher, Derek M. (avril 2020). “Rhinoplastie utilisant l’analyse et la simulation tridimensionnelles” . Chirurgie Plastique et Reconstructrice . 145 (4): 944–946. doi : 10.1097/PRS.0000000000006687 . ISSN 1529-4242 . PMID 32221210 . S2CID 214694466 .
- ^ Persing, Sarah; Timberlake, Andrew; Madari, Sarika; Steinbacher, Derek (octobre 2018). « Imagerie tridimensionnelle en rhinoplastie : une comparaison du résultat simulé par rapport au résultat réel » . Chirurgie Plastique Esthétique . 42 (5): 1331-1335. doi : 10.1007/s00266-018-1151-9 . ISSN 1432-5241 . PMID 29789868 . S2CID 46895687 .
- ↑ Chirurgie orthognathique esthétique et rhinoplastie . Derek M. Steinbacher. Hoboken, New Jersey. 2019. ISBN 978-1-119-18711-0. OCLC 1057242839 .{{cite book}}: CS1 maint: others (link)
- ^ Heinberg CE, Kern EB (1973). “Le signe Cottle: Une aide au diagnostic physique des perturbations du flux d’air nasal”. Rhinologie . 11 : 89–94.
- ^ da Silva, Edina MK; Hochman, Bernardo; Ferreira, Lydia M (2014-06-02). Cochrane Wounds Group (éd.). “Corticostéroïdes périopératoires pour prévenir les complications après une chirurgie plastique faciale”. Base de données Cochrane des revues systématiques (6) : CD009697. doi : 10.1002/14651858.CD009697.pub2 . PMID 24887069 .
- ^ Pavri, Sabrina; Zhu, Victor Z.; Steinbacher, Derek M. (décembre 2016). “Résolution de l’œdème postopératoire après rhinoplastie : une évaluation morphométrique tridimensionnelle” . Chirurgie Plastique et Reconstructrice . 138 (6): 973e–979e. doi : 10.1097/PRS.0000000000002760 . ISSN 1529-4242 . PMID 27879585 . S2CID 2617482 .
- ^ Gabrick, Kyle; Walker, Marc; Timberlake, Andrew; Chouairi, Fouad; Saberski, Ean; Steinbacher, Derek (2020-03-23). “L’effet de la greffe de graisse autologue sur l’œdème et les ecchymoses dans la rhinoplastie ouverte primaire” . Revue de Chirurgie Esthétique . 40 (4): 359–366. doi : 10.1093/asj/sjz075 . ISSN 1527-330X . PMID 30868159 .
- ^ Rhinoplastie fermée de base à eMedicine
- ^ Hopping SB, White JB (2009). “Rhinoplastie ethnique : un système de classification préopératoire universel pour la pointe nasale”. Le Journal américain de chirurgie esthétique . 26 (1): 35–39. doi : 10.1177/074880680902600109 . S2CID 78905090 .
- ^ “La chirurgie osseuse par ultrasons pour des traitements plus sûrs et moins traumatisants” (PDF) . Groupe Actéon .
- ^ Shah, Manish (14 mai 2019). “Qu’est-ce qu’une rhinoplastie ultrasonique ?” . Société américaine des chirurgiens plasticiens . Récupéré le 26 février 2020 .
- ^ Daniel, Rollin K.; Palhazi, Péter (2018). Rhinoplastie : un atlas anatomique et clinique . Springer. p. 138. ISBN 978-3-319-67314-1.
- ^ “Rhinoplastie Ultrasonique : Une révolution pour les patients” . Invivox . 2017-05-22 . Récupéré le 07/04/2019 .
- ^ Pribitkin, Edmund A.; Lavasani, Leela S.; Shindle, Carol ; En ligneGreywoode, Jewel D. (2010). “Rhinoplastie sonique: sculpter le dorsum nasal avec l’aspirateur d’os à ultrasons”. Le Laryngoscope . 120 (8) : 1504-1507. doi : 10.1002/lary.20980 . ISSN 1531-4995 . PMID 20564664 . S2CID 46295767 .
- ^ “Rhinoplastie de révision” . Archivé de l’original le 29 janvier 2012 . Récupéré le 18 janvier 2012 .
- ^ Sawh-Martinez, Rajendra; Perkins, Kévin ; Madari, Sarika; Steinbacher, Derek M. (novembre 2019). “Contrôle de la position de la pointe nasale : évaluation quantitative de l’entretoise columellaire par rapport à la greffe d’extension septale caudale” . Chirurgie Plastique et Reconstructrice . 144 (5): 772e–780e. doi : 10.1097/PRS.0000000000006178 . ISSN 1529-4242 . PMID 31373990 . S2CID 199388873 .
- ^ Stanley RB, Schwartz MS (octobre 1989). “Reconstruction immédiate des lésions craniofaciales centrales contaminées avec des greffons autogènes libres”. Le Laryngoscope . 99 (10 Pt 1): 1011–5. doi : 10.1288/00005537-198210000-00007 . PMID 2796548 . S2CID 44787942 .
- ^ Millard DR (avril 1981). “Rhinoplastie reconstructive esthétique”. Clin Plast Chirurg . 8 (2): 169–75. doi : 10.1016/S0094-1298(20)30443-0 . PMID 7273620 .
- ^ un b Burget GC (juillet 1985). “Restauration esthétique du nez”. Clin Plast Chirurg . 12 (3): 463–80. doi : 10.1016/S0094-1298(20)31673-4 . PMID 3893849 .
- ^ un bcde Principes et techniques de reconstruction nasale à eMedicine
- ^ Rhinoplastie du nez en selle chez eMedicine
- ^ Zitelli JA (juillet 1989). “Le lambeau bilobé pour la reconstruction nasale” . Arche Dermatol . 125 (7): 957–9. doi : 10.1001/archderm.1989.01670190091012 . PMID 2742390 .
- ^ Dieffenbach JF (1845). “Die Nasenbehändlung”. Die Chirurgie opératoire . Leipzig : Brockhaus FA. [ page nécessaire ]
- ^ Millard DR (novembre 1967). “Hémirhinoplastie”. Plast. Reconstr. . _ 40 (5) : 440–5. doi : 10.1097/00006534-196711000-00003 . PMID 6074142 . S2CID 220556982 .
- ^ Burget GC, Menick FJ (août 1989). “Soutien et muqueuse nasale : le mariage de la beauté et de la circulation sanguine”. Plast. Reconstr. . _ 84 (2): 189–202. doi : 10.1097/00006534-198908000-00001 . PMID 2748735 . S2CID 23704094 .
- ^ Funk, Etaï. Dynamique de la pointe nasale . 2008, p. 1. funkfacialplastics.com
- ^ Washio H (février 1969). “Lambeau rétroauriculaire-temporal”. Plast. Reconstr. . _ 43 (2): 162–6. doi : 10.1097/00006534-196902000-00009 . PMID 4885510 . S2CID 26723648 .
- ^ Tagliacozzi G, Gaspare B. éditeur, Venise. De Curtorum Chirurgia per Insitionem (1597).
- ^ Wang TD, Madorsky SJ (1999). “Rhinoplastie secondaire dans la déformation nasale associée à la Fente labiale unilatérale”. Archives de la chirurgie plastique du visage . 1 (1) : 40–5. doi : 10.1001/archfaci.1.1.40 . PMID 10937075 .
- ^ Khosh MM, Jen A, Honrado C, Pearlman SJ (2004). “Reconstruction valvulaire nasale : expérience chez 53 patients consécutifs” . Archives de la chirurgie plastique du visage . 6 (3): 167–71. doi : 10.1001/archfaci.6.3.167 . PMID 15148124 .
- ^ Tardy ME, Schwartz M, Parras G (1989). “Difformité du nez en selle: réparation de greffe autogène”. Chirurgie plastique du visage . 6 (2): 121–34. doi : 10.1055/s-2008-1064719 . PMID 2487867 .
- ^ Rohrich RJ , Griffin JR, Adams WP (septembre 2002). “Rhinophyma: révision et mise à jour”. Chirurgie Plastique et Reconstructrice . 110 (3) : 860–69, quiz 870. doi : 10.1097/00006534-200209010-00023 . PMID 12172152 . {{cite journal}}: CS1 maint: multiple names: authors list (link)
- ^ “Histoire” . acmilan.com . Association Calcio Milan. Archivé de l’original le 7 octobre 2010 . Récupéré le 4 octobre 2010 .
- ^ Le, Andrew Tuan-anh (2005). “Rhinoplastie utilisant un gel de polyacrylamide injectable – Une étude de patients”. Journal Australasien de Chirurgie Esthétique . 1 (1).
Lectures complémentaires
- Arslan E, Aksoy A (juin 2007). “Réduction de la bosse dorsale du composant épargnant le cartilage latéral supérieur dans la rhinoplastie primaire”. Le Laryngoscope . 117 (6) : 990–6. doi : 10.1097/MLG.0b013e31805366ed . PMID 17545863 . S2CID 19141198 .
- Boccieri A, Macro C (novembre 2006). « Cas de révision difficile : Deux septo-rhinoplasties antérieures ». Cliniques de chirurgie plastique faciale d’Amérique du Nord . 14 (4) : 407–9, viii. doi : 10.1016/j.fsc.2006.06.013 . PMID 17088189 .
- Cochran CS, Ducic Y, DeFatta RJ (mai 2007). “Rhinoplastie réparatrice chez le patient vieillissant”. Le Laryngoscope . 117 (5) : 803–7. doi : 10.1097/01.mlg.0000248240.72296.b9 . PMID 17473672 . S2CID 9142473 .
- Gruber R, Chang TN, Kahn D, Sullivan P (mars 2007). “Réduction osseuse nasale large: un algorithme pour les ostéotomies”. Chirurgie Plastique et Reconstructrice . 119 (3): 1044–53. doi : 10.1097/01.prs.0000252504.65746.18 . PMID 17312512 . S2CID 37699763 .
- Gubisch W (novembre 2006). “Vingt-cinq ans d’expérience avec la septoplastie extracorporelle”. Chirurgie plastique du visage . 22 (4) : 230–9. doi : 10.1055/s-2006-954841 . PMID 17131265 .
- Gurney TA, Kim DW (février 2007). “Applications du collagène dermique porcin (ENDURAGen) en chirurgie plastique faciale”. Cliniques de chirurgie plastique faciale d’Amérique du Nord . 15 (1) : 113–121, viii. doi : 10.1016/j.fsc.2006.10.007 . PMID 17317562 .
- Hellings PW, Nolst Trenité GJ (juin 2007). “Satisfaction des patients à long terme après rhinoplastie de révision”. Le Laryngoscope . 117 (6): 985–9. doi : 10.1097/MLG.0b013e31804f8152 . PMID 17460577 . S2CID 40923497 .
- Inanli S, Sari M, Baylancicek S (2007). “L’utilisation du polytétrafluoroéthylène expansé (Gore-Tex) dans la rhinoplastie”. Chirurgie Plastique Esthétique . 31 (4) : 345–8. doi : 10.1007/s00266-007-0037-z . PMID 17549553 . S2CID 12792419 .
- Patrocínio LG, Patrocínio JA (octobre 2007). “Rhinoplastie ouverte pour les nez afro-américains”. Le British Journal of Oral & Maxillofacial Surgery . 45 (7) : 561–6. doi : 10.1016/j.bjoms.2007.01.011 . PMID 17350737 .
- Pedroza F, Anjos GC, Patrocinio LG, Barreto JM, Cortes J, Quessep SH (2006). “Greffe d’aile de mouette : une technique de remplacement des cartilages latéraux inférieurs” . Archives de la chirurgie plastique du visage . 8 (6): 396–403. doi : 10.1001/archfaci.8.6.396 . PMID 17116787 .
- Reilly MJ, Davison SP (2007). “Approche ouverte ou fermée de la pyramide nasale pour la réduction des fractures” . Archives de la chirurgie plastique du visage . 9 (2) : 82–6. doi : 10.1001/archfaci.9.2.82 . PMID 17372060 .
- Romo T, Kwak ES (novembre 2006). “Cas de révision difficile: résection trop agressive”. Cliniques de chirurgie plastique faciale d’Amérique du Nord . 14 (4) : 411–5, viii. doi : 10.1016/j.fsc.2006.06.009 . PMID 17088190 .
- Romo T, Kwak ES, Sclafani AP (décembre 2006). “Rhinoplastie de révision utilisant des implants poreux en polyéthylène haute densité pour rétablir l’identité ethnique”. Chirurgie Plastique Esthétique . 30 (6) : 679–84, discussion 685. doi : 10.1007/s00266-006-0049-0 . PMID 17093875 . S2CID 34787006 .
- Swanepoel PF, Fysh R (2007). “Greffe de poutre dorsale laminée pour éliminer les complications de torsion postopératoires”. Archives de la chirurgie plastique du visage . 9 (4) : 285–9. doi : 10.1001/archfaci.9.4.285 . PMID 17638765 .
- Thomson C, Mendelsohn M (avril 2007). “Réduire l’incidence de la rhinoplastie de révision”. Le Journal d’Oto-rhino-laryngologie . 36 (2) : 130–4. doi : 10.2310/7070.2007.0012 . PMID 17459286 .
- Thornton MA, Mendelsohn M (novembre 2006). “Reconstruction squelettique totale du dorsum nasal” . Archives d’Oto-rhino-laryngologie-chirurgie de la tête et du cou . 132 (11): 1183–8. doi : 10.1001/archotol.132.11.1183 . PMID 17116812 .
- Toriumi DM (novembre 2006). “Cas de révision difficile: nez raccourci et rétraction alaire sévère, deux chirurgies de rhinoplastie antérieures”. Cliniques de chirurgie plastique faciale d’Amérique du Nord . 14 (4) : 401–6, viii. doi : 10.1016/j.fsc.2006.06.012 . PMID 17088188 .